دوره 33، شماره 3 - ( خرداد 1404 )
جلد 33 شماره 3 صفحات 8880-8871 |
برگشت به فهرست نسخه ها
Ethics code: IR.SSU.MEDICINE.REC.1399.255
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Eslamiyeh H, karimi M, Sanati Nia Jahromi S. Comparative Study of Gestational Diabetes in Mothers of Children with Cerebral Palsy and Healthy Children: A Case-Control Study. JSSU 2025; 33 (3) :8871-8880
URL: http://jssu.ssu.ac.ir/article-1-6329-fa.html
URL: http://jssu.ssu.ac.ir/article-1-6329-fa.html
اسلامیه حسین، کریمی مهران، صنعتنیا جهرمی سجاد. بررسی مقایسهای فراوانی دیابت بارداری مادران در گروه کودکان مبتلا به فلج مغزی و کودکان سالم: یک مطالعه مورد شاهدی. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1404; 33 (3) :8871-8880
متن کامل [PDF 675 kb]
(225 دریافت)
| چکیده (HTML) (710 مشاهده)
متن کامل: (365 مشاهده)
مقدمه
فلج مغزی، یک ناهنجاری غیر پیشرونده در مغز در حال تکامل بوده یک ناهنجاری غیر پیشرونده در مغز در حال تکامل بوده که باعث ایجاد نقایص عصبی از نوع حرکتی، گفتاری و ادراکی در فرد میگردد (1). پیشگیری و تشخیص زودهنگام فلج مغزی و در نتیجه دریافت خدمات لازم در این خصوص میتواند تاثیر بهسزایی در کاهش بروز و درمان آن داشته باشد (2،3). تقریبا بیش از یک سوم کودکان مبتلا به فلج مغزی از فلج نیمه بدن رنج میبرند (4،5). مطالعات گستردهای در زمینه چنـد عـاملی بـودن ایـن بیمـاری وجود دارد که بعضی از این عوامل به رشد و تکامل مغـز در دوران قبل از تولد (پرهناتال) بر میگردد (6،7،8). با توجه به نقش عوامل پرهناتـال در ایجاد فلج مغزی، میتوان استنباط کرد که شاید عوارض طولانی حاصل از عوامل پرهناتال مانند دیابت بارداری نیز میتواند نقش قابلتوجهای در این امر داشته و نیازمنـد بررسـی بیشتر در این زمینه میباشند. دیابت بارداری، با شیوع 11/6-1/7درصد در بین نقاط مختلف جهان، یک اختلال تحمل گلوکز با شدتهای مختلف است که برای اولین بار در دوران حاملگی تشخیص داده میشود (11-9). تغییرات فیزیولوژیک دوران بارداری یکی از عوامل خطرساز ابتلا به این نوع دیابت است. مقاومت به انسولین در سه ماهه دوم و سوم حاملگی به علت تغییرات هورمونی از جمله افزایش سطح سرمی کورتیزول، استروژن، پروژسترون، لپتین، پرولاکتین و لاکتوژن جفتی رخ میدهد (12). شیوع این بیماری در طی 20 سال اخیر به بیش از دو برابر افزایش یافته است (13،14). در ایران شیوع دیابت بارداری 3/14 درصد (بین حداقل 1/3 تا حداکثر 18/6 درصد در استانهای مختلف) مادران گزارش شده است (15). دیابت بارداری به عنوان یک بیماری خاموش، بر حاملگی تاثیر گذاشته و یکی از علل شایع عوارض مرتبط با زایمان برای مادر و جنین است (15،16). جنین در رحم یک مادر مبتلا به دیابت بارداری در محیطی متفاوت از یک رحم مادر سالم رشد میکند و با خطراتی همچون ماکروزومی، دیستوشی شانه، آسفیکسی، سندرم زجر تنفسی نوزاد، هیپوگلیسمی نوزادی، هیپربیلیروبینی، هیپرتروفی قلب، چاقی، افزایش خطر مالفورماسیونهای مادرزادی و حتی تولد نوزاد مرده روبهر است. با توجه به عوارض جنینی و مادری دیابت تلاش در جهت کاهش شیوع دیابت و درمان مناسب آن از اهمیت بهسزایی برخوردار است (17). مطالعات متعددی در زمینه نقش دیابت بارداری در بروز اختلالات تکاملی در کودکان وجود دارد لیکن مطالعات کمی در مورد نقش دیابت بارداری در بروز بیماری فلج مغزی به صورت خاص وجود دارد. به عنوان مثال مطالعهای که توسط احمد و همکاران در کانادا در سال 2019 انجام شد نشان داد که ارتباط معناداری بین دیابت پیش از بارداری (دیابت تیپ 1 و2) و فلج مغزی وجود دارد ولی هیچ ارتباط معناداری بین دیابت بارداری و فلج مغزی پیدا نشد (18) از سوی دیگر مطالعه مشابهی در پایگاههای استنادی که در آن به نقش دیابت بارداری بهتنهایی و همچنین همراه باسایر عوامل خطر بر بروز فلج مغزی پرداخته باشد، وجود ندارد. لذا با توجه به اهمیت شناخت و پیشگیری از عوامـل مـوثر در بروز فلج مغزی و افزایش شیوع دیابت بارداری در سراسر جهان برآن شدیم تا طی مطالعهای به بررسی نقش دیابت حاملگی مادران در پدید آمدن فلج مغزی به تنهایی و با درنظر گرفتن سایر عوامل خطر دخیل در دوران حاملگی، بپردازیم.
روش بررسی
این پژوهش از نوع مورد-شاهدی میباشد که جامعه آماری آن را مادران کودکان مبتلا به فلج مغزی به عنوان گروه مورد و مادران کودکان سالم به عنوان گروه شاهد، تشکیل میدهند. گروهها از بین افراد واجد شرایط ورود به مطالعه از میان مراجعهکنندگان به درمانگاه اطفال کلینیک خاتمالانبیاء دانشگاه علوم پزشکی شهید صدوقی یزد انتخاب شدهاند. پس از تصویب طرح در کمیته پژوهشی دانشگاه و اخذ تائیدیه کمیته اخلاق، نمونهگیری به روش سرشماری تا تکمیل حجم نمونه (100 نفر در هر گروه)، انجام شد .اطلاعات مورد نظر در طرح با استفاده از چک لیست طراحی شده توسط محقق، از پروندههای شرکتکنندگان در هر گروه طبق معیارهای ورود و خروج از مطالعه، استخراج و به صورت محرمانه ثبت گردید معیارهای ورود به مطالعه برای گروه مورد مطالعه عبارت بودند از: مادرانی که دارای کودک فلج مغزی بودند که تشخیص فلج مغزی توسط فوق تخصص اعصاب کودکان تأیید شده بود. معیارهای ورود برای گروه شاهد شامل مادرانی است که دارای کودکان سالم و فاقد تاخیر تکاملی یا اشکالات حرکتی بودند و به دلایل دیگر مانند بیماریهای عفونی به کلینیک مراجعه کردند. معیارهای خروج از مطالعه برای هر دو گروه عبارت بودند از: هیپرتانسیون نامتعادل یا Preeclampsia در طول دوران حاملگی، سابقه ابتلای قبلی مادر به دیابت تیپ 1 یا 2، مصرف الکل یا مواد مخدر و سابقه مصرف داروهای تراتوژنیک (داروهایی که میتوانند اختلال ژنتیکی در جنین ایجاد کنند) توسط مادر در طول دوران بارداری. در این مطالعه معیار تشخیص دیابت بارداری در مادر بر اساس تشخیص قبلی پزشک فوق تخصص غدد بالغین، ثبت شده در پرونده شرکتکنندگان در مطالعه بود. تشخیص دیابت بارداری با توجه به دو آزمون اندازهگیری گلوکز ناشتای پلاسما و انجام Oral Glucose Tolerance Test زیرنظر فوق تخصص غدد انجام شده است مطابق تعاریف استاندارد در صورتیکه گلوکز پلاسما در حالت ناشتا در هفتههـای 28-24 بارداری بزرگتر یا مساوی 92 میلیگرم بر دسیلیتر (5/1 mmol/l) باشد یا پس ازمصرف 75 گرم گلوکز توسط فرد و اندازهگیری گلوکز پلاسما 1 ساعت و 2 ساعت پس از آن، به ترتیب گلــوکز پلاسما بزرگتر یا مساوی (10 mmol/l) 180 mg/dl و mmol/l) 153 mg/dl (8/5 باشد، دیابت بارداری تشخیص داده میشود (1). اطلاعات موردنظر برای مطالعه در هر گروه توسط محققین با استفاده از یک چک لیست استاندارد جمعآوری شد، که بر اساس اهداف تحقیق طراحی شده بود. این اطلاعات شامل تمامی سوابق پزشکی موجود در پروندهها و متغیرهای مورد بررسی در هر گروه بود. این موارد شامل جزئیاتی مانند جنس کودک، وزن کودک در زمان تولد، روش زایمان (طبیعی یا سزارین)، وجود یا عدم وجود دیابت دردوران بارداری، جنسیت نوزاد، نوع زایمان، اختلال رشد داخل رحمی، سن حاملگی، سابقه بستری در NICU، داشتن ازدواج فامیلی و وجود ICTER در نوزاد بود. این اطلاعات دقیقاً از سوابق قبلی استخراج و ثبت شد.
تجزیه و تحلیل آماری
دادههای جمعآوری شده وارد نرمافزار آماریSPSS version 16 شد و شاخصهای میانگین و انحراف معیار و فراوانی نسبی متغیرهای موردنظر محاسبه و با استفاده از آزمونهای آماری تحلیلی شامل Student’s t test، Chi-Square testو Odds ratio در بین دو گروه مقایسه شد. سطح معناداری 05/0در نظر گرفته میشود.
محدودیتها: در این مطالعه تعدادی از افراد گروه شاهد و مورد به دلیل گذشت زمان از دوره بارداری ممکن است که مطلبی را به خاطر نیاورند که در برخی از موارد به پروندههای پزشکی قبلی آنها رجوع شده است،از سوی دیگر چنانچه ماخذ اطلاعاتی دقیقی در زمینه متغیرهای مطالعه در هر مورد وجود نداشت آن فرد از مطالعه کنار گذاشته شد.
نتایج
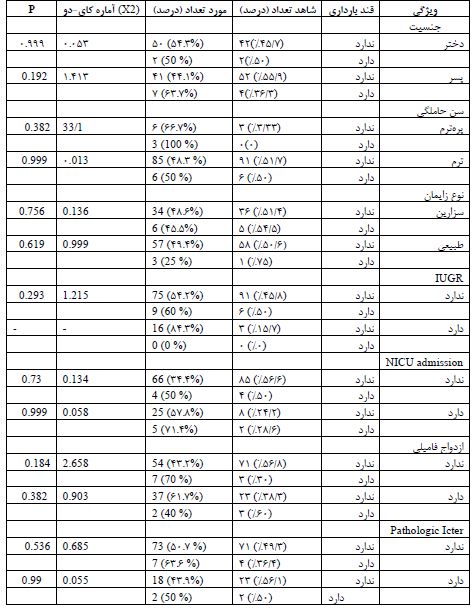
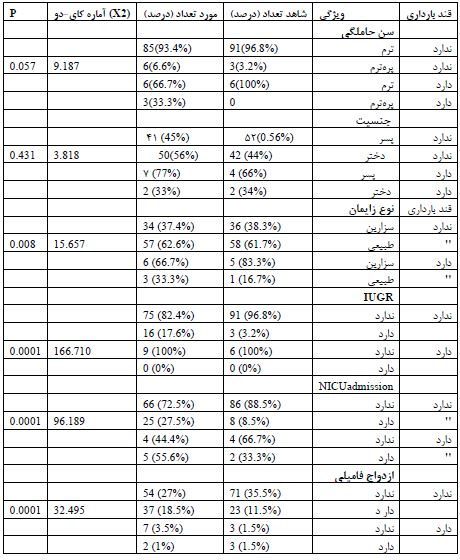
فراوانی متغیرهای اندازهگیری شده در گروههای مورد و شاهد در جدول 1 خلاصه شده است. نتایج نشان میدهد که در گروه شاهد تنها 6 مادر و در گروه مورد 9 مادر مبتلا به دیابت بارداری بودهاند. در گروه کودکان مبتلا به فلج مغزی 52 نفر دختر و 48 نفر پسر بودهاند و در گروه کودکان سالم 56 نفر پسر و 44 نفر دختر بودهاند که از لحاظ آماری تفاوت قابل ملاحظهای دیده نشد .(P=0/192) نتایج جدول 2 نشان میدهد توزیع فراوانی دیابت بارداری در گروه کودکان فلج مغزی (مورد) با گروه کودکان سالم (شاهد) تفاوت معناداری ندارد (0296/P =0). با توجه به مقدار P-Value، با اطمینان 95 درصد میتوان نتیجه گرفت، رابطه معناداری بین قند بارداری و فلج مغزی وجود ندارد. این یافتهها نشان میدهد که در جمعیت مورد مطالعه، دیابت بارداری به تنهایی عامل خطر قابلتوجهی برای ابتلا به فلج مغزی در کودکان نبوده است. با توجه به ریسکفاکتورها ودادههای دموگرافیک در اینجا ما بررسی دادهها را به دو روش انجام دادهایم. نخست با توجه به ریسکفاکتورها ودادههای دموگرافیک فراوانی دیابت بارداری را درگروههای شاهد و مورد، مورد بررسی قرار دادیم بر اساس نتایج جدول 3، ارتباط معناداری بین دیابت بارداری و فلج مغزی در کودکان مشاهده نشد. این عدم ارتباط در تمامی زیرگروههای مورد بررسی صادق بود. از جمله در کودکان دختر و پسر، زایمانهای زودرس و به موقع، زایمانهای سزارین و طبیعی، کودکان با و بدون اختلال رشد داخل رحمی، نوزادان با و بدون سابقه بستری در NICU، کودکان حاصل از ازدواجهای فامیلی و غیرفامیلی، و کودکان با و بدون زردی، هیچ رابطه معناداری بین دیابت بارداری و فلج مغزی یافت نشد. در تمامی این موارد، سطح معناداری (P-Value) بیشتر از 0/05 بود که نشاندهنده عدم وجود رابطه معنادار آماری است. این یافتهها نشان میدهد که در جمعیت مورد مطالعه، دیابت بارداری عامل خطر قابل توجهی برای ابتلا به فلج مغزی در کودکان نبوده است. در روش دوم برحسب وجود یا عدم وجود دیابت بارداری؛ خصوصیات دموگرافیک و عوامل خطر را درگروههای شاهد و مورد ،مورد بررسی قراردادیم بر اساس نتایج ارائه شده (جدول4)، ارتباط بین دیابت بارداری و فلج مغزی با لحاظ کردن عوامل خطر در کودکان در برخی موارد معنادار و در برخی موارد غیر معنادار بوده است. در مورد جنسیت کودک و سن حاملگی، ارتباط معناداری بین دیابت بارداری و فلج مغزی مشاهده نشد. اما در موارد دیگر، تفاوتهای معناداری مشاهده شد. در مورد نوع زایمان، اختلال رشد داخل رحمی (IUGR)، سابقه بستری در NICU، ازدواج فامیلی، زردی نوزادی پاتولوژیک ( pathologic neonatal icte) ارتباط معناداری بین دیابت بارداری و فلج مغزی وجود داشت. در تمام این موارد، سطح معناداری کمتر از 0/05 بود که نشاندهنده وجود تفاوت معنادار آماری است.
این نتایج که با استفاده از تحلیل دادهها به روشهای مختلف آماری از جمله رگرسیون خطی بهدست امده آست بهخوبی نشان میدهد که اگرچه دیابت بارداری بهتنهایی ممکن است عامل خطر مستقیمی برای فلج مغزی نباشد، اما در ترکیب با سایر عوامل مانند نوع زایمان، IUGR، سابقه بستری در NICU، ازدواج فامیلی، زردی و وزن تولد، میتواند با افزایش خطر فلج مغزی مرتبط باشد. این یافتهها اهمیت توجه به دیابت بارداری در کنار سایر عوامل خطر را در پیشگیری و مدیریت فلج مغزی در کودکان برجسته میکند.
جدول 1: فراوانی متغیرهای اندازهگیری شده درگروههای مورد و شاهد

جدول2: مقایسه توزیع فراوانی قند بارداری درگروه¬های مورد و شاهد
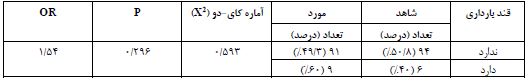
جدول3: ارتباط بین قند بارداری مادر و فلج مغزی کودکان به تفکیک جنسیت، نوع زایمان، اختلال رشد رحمی، سن حاملگی، سابقه بستری در NICU، داشتن ازدواج فامیلی و ICTER
جدول 4: مقایسه توزیع فراوانی قند بارداری بر حسب وزن هنگام تولد، جنسیت، نوع زایمان، اختلال رشد رحمی، سن حاملگی، سابقه بستری در NICU ، داشتن ازدواج فامیلی در گروههای مورد و شاهد
بحث
این پژوهش به منظور بررسی دیابت بارداری در دو گروه مادرانی که کودکان مبتلا به فلج مغزی و سالم دارند انجام گرفته است که از هر دو گروه صد نفر وارد مطالعه شدهاند و نتایج حاصل از تحلیلهای آماری به شرح زیر است. نتایج نشان میدهد توزیع فراوانی دیابت بارداری در گروه کودکان فلج مغزی (مورد) با گروه کودکان سالم (شاهد) تفاوت معناداری ندارد. زیرا مقدار سطح معناداری بهدست آمده بیش از خطای 5 درصد است ( P= 0/296>0/05). بهطور مثال نتایج نشان میدهد 6 نفر معادل 40 درصد از کسانی که دیابت بارداری داشتند، کودکانشان سالم و 9 نفر معادل 60 درصد افرادی که دیابت بارداری داشتند، کودکشان دچار فلج مغزی شده است. این در حالیست که 91 نفر معادل 49/3 درصد از از کل مادران در دوگروه که دیابت بارداری نداشتند، کودک فلج مغزی دارند. با توجه به مقدار P-Value، با اطمینان 95 درصد میتوان نتیجه گرفت، رابطه معناداری بین قند بارداری و فلج مغزی وجود ندارد. مطالعات کمی در مورد نقش دیابت بارداری ئر بروز فلج مغزی وجود دارد در مطالعه احمد و همکاران در دانشگاه تورنتو کانادا برروی کودکان متولد شده در منطقه انتاریو نشان داده شد که اگرچه دیابت پیش از حاملگی (دیابت تیپ 1 و2) با افزایش خطر ابتلا به فلج مغزی همراه است لیکن ارتباط معنا داری بین دیابت بارداری و فلج مغزی وجود ندارد که این یافته با یافته موجود در مطالعه ما کاملا منطبق است (18) در مطالعه پنگ و همکاران در چین که با استفاده از روش تصادفی سازی مندلی دو نمونه ای، بر روی افراد دارای پلی مورفیسم های ژنتیکی مستعد به دیابت بارداری انجام شد نشان داده شدکه در کودکان افراد دارای پلیمرفیسمهای قویا مرتبط با دیابت بارداری ، فلج مغزی بهطور قابلتوجهی بیشتر از جمعیت نرمال بود واین گونه نتیجه گیری شد که ارتباط معنیداری بین دیابت بارداری و فلج مغزی در کودکان وجود دارد (19). یافته این مطالعه که بر مبنای ژنتیک است بر خلاف مطالعه بالینی ما و مطالعه احمد و همکاران بود. در مطالعه دیگری که توسط اختیاری و همکاران در سال 2016 به منظور بررسی فراوانی دیابت بارداری و عوارض مادری و جنینی مرتبط با آن انجام شد نشان داده شد که در دو گروه مادران سالم و مادران مبتلا به دیابت بارداری از لحاظ بروز عوارض جنینی اختلاف معنیداری وجود ندارد. ( 20) برخلاف مطالعه قبلی در مطالعه ساکس و همکاران در سال 2016 نتیجه گرفته شد که قرار گرفتن در معرض دیابت حاملگی یک عامل خطر مستقل برای عوارض طولانی مدت عصبی – روانپزشکی در فرزندان است اگرچه در این مطالعه به بروز فلج مغزی به عنوان عارضه توجهی نشده است (21). نتایج نشان میدهد توزیع فراوانی دیابت بارداری در گروه مادران کودکان دختر فلج مغزی (مورد) با گروه مادران کودکان دختر سالم (شاهد) تفاوت معناداری ندارد. همچنین در گروه مادران کودکان پسر فلج مغزی (مورد) با گروه مادران کودکان پسر سالم (شاهد) تفاوت معناداری ندارد ( P= 0/999>0/05). بر اساس این نتایج رابطه معناداری بین قند بارداری و فلج مغزی در زایشهای دختر یا پسر، وجود ندارد. بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروه¬های مورد مطالعه بر حسب نوع زایمان وجود دارد. زیرا مقدار سطح معناداری 0/008 بهدست آمده که کمتر از خطای 5 درصد است (0/05>P). بنابراین با اطمینان 95 درصد می-توان نتیجه گرفت فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب نوع زایمان مادر متفاوت است. بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروه¬های مورد مطالعه بر حسب سابقه بستری در NICU وجود دارد. زیرا مقدار سطح معناداری 0/0001 بدست آمده که کمتر از خطای 5 درصد است (0/05>P). بنابراین با اطمینان 95 درصد می-توان نتیجه گرفت فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب سابقه بستری در NICUمتفاوت است بطوریکه درگروه دیابت بارداری سابقه بستری در NICU باعث افزایش بروز فلج مغزی در مقابل گروه شاهد شده است. مطالعه مشابهی که به بررسی نقش بستری شدن در NICU با توجه به وجود یا عدم وجود دیابت بارداری در گروه مادران کودکان سالم در مقایسه با مادران کودکان فلج مغزی، پرداخته باشد وجود ندارد. بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروه¬های مورد مطالعه بر حسب ازدواج فامیلی وجود دارد. (05/0>P). بنابراین با اطمینان 95 درصد می¬توان نتیجه گرفت فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب سابقه داشتن یا نداشتن ازدواج فامیلی متفاوت است بطوریکه درگروه دیابت بارداری وجود ازدواج فامیلی باعث افزایش بروز فلج مغزی شده است. این یافته ما برخلاف یافته مطالعه زارع دلاوران و همکاران است که در این مطالعه رگرسیون لجستیک نشان داد تنها متغیرهای سابقه بیماری (0/002=p) و آسفیکسی (0/001>p) با فلج مغزی کودکان رابطه معنیداری داشتند و ازدواج فامیلی والدین و زایمان نارس با فلج مغزی رابطه ای نداشتند )22). بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروههای مورد مطالعه بر حسب IUGR وجود دارد. زیرا مقدار سطح معناداری 0/0001 بهدست آمده که کمتر از خطای 5 درصد است (0/05>P). بنابراین با اطمینان 95 درصدمیتوان نتیجه گرفت، فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب اختلال رشد داخل رحمی متفاوت است. در اینجا دیابت بارداری برخلاف تصور نقش محافظت کننده در برابر فلج مغزی از طریق کاهش بروز اختلال رشد داخل رحمی داشته است و مطالعه مشابهی در این زمینه با در نظرگرفتن هر دو عامل خطر وجود ندارد.
نتیجهگیری
بر اساس نتایج به دست آمده دیابت بارداری به عنوان عامل موثر در ایجاد فلج مغزی شناخته نشد نتیجه دیگری که این بررسی در پی داشت این بود دیابت بارداری در کنار سایر عوامل مانند نوع زایمان، IUGR، سابقه بستری در NICU، ازدواج فامیلی و وزن تولد میتواند با افزایش خطر فلج مغزی مرتبط باشد.
سپاسگزاری
این مقاله برامده از پایان نامه دکترای عمومی به شماره 9830 تحت عنوان بررسی مقایسهای دیابت بارداری مادران در گروه کودکان مبتلا به فلج مغزی و کودکان سالم: یک مطالعه مورد شاهدی میباشد نویسندگان مقاله مراتب سپاسگزاری خود را از مادران و کودکانی که در این طرح ما را یاری داده اند اعلام میدارند.
حامی مالی: ندارد.
تعارض در منافع: وجود ندارد.
ملاحظات اخلاقی
این مطالعه در کمیته اخلاق دانشگاه علوم پزشکی شهید صدوقی یزد تایید شده است (کد اخلاق (IR.SSU.MEDICINE.REC.1399.255 .
مشارکت نویسندگان
حسین اسلامیه در ارائه ایده و طراحی مطالعه، مهران کریمی و.سجاد صنعت نیا جهرمی در جمعآوری دادههاو در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
فلج مغزی، یک ناهنجاری غیر پیشرونده در مغز در حال تکامل بوده یک ناهنجاری غیر پیشرونده در مغز در حال تکامل بوده که باعث ایجاد نقایص عصبی از نوع حرکتی، گفتاری و ادراکی در فرد میگردد (1). پیشگیری و تشخیص زودهنگام فلج مغزی و در نتیجه دریافت خدمات لازم در این خصوص میتواند تاثیر بهسزایی در کاهش بروز و درمان آن داشته باشد (2،3). تقریبا بیش از یک سوم کودکان مبتلا به فلج مغزی از فلج نیمه بدن رنج میبرند (4،5). مطالعات گستردهای در زمینه چنـد عـاملی بـودن ایـن بیمـاری وجود دارد که بعضی از این عوامل به رشد و تکامل مغـز در دوران قبل از تولد (پرهناتال) بر میگردد (6،7،8). با توجه به نقش عوامل پرهناتـال در ایجاد فلج مغزی، میتوان استنباط کرد که شاید عوارض طولانی حاصل از عوامل پرهناتال مانند دیابت بارداری نیز میتواند نقش قابلتوجهای در این امر داشته و نیازمنـد بررسـی بیشتر در این زمینه میباشند. دیابت بارداری، با شیوع 11/6-1/7درصد در بین نقاط مختلف جهان، یک اختلال تحمل گلوکز با شدتهای مختلف است که برای اولین بار در دوران حاملگی تشخیص داده میشود (11-9). تغییرات فیزیولوژیک دوران بارداری یکی از عوامل خطرساز ابتلا به این نوع دیابت است. مقاومت به انسولین در سه ماهه دوم و سوم حاملگی به علت تغییرات هورمونی از جمله افزایش سطح سرمی کورتیزول، استروژن، پروژسترون، لپتین، پرولاکتین و لاکتوژن جفتی رخ میدهد (12). شیوع این بیماری در طی 20 سال اخیر به بیش از دو برابر افزایش یافته است (13،14). در ایران شیوع دیابت بارداری 3/14 درصد (بین حداقل 1/3 تا حداکثر 18/6 درصد در استانهای مختلف) مادران گزارش شده است (15). دیابت بارداری به عنوان یک بیماری خاموش، بر حاملگی تاثیر گذاشته و یکی از علل شایع عوارض مرتبط با زایمان برای مادر و جنین است (15،16). جنین در رحم یک مادر مبتلا به دیابت بارداری در محیطی متفاوت از یک رحم مادر سالم رشد میکند و با خطراتی همچون ماکروزومی، دیستوشی شانه، آسفیکسی، سندرم زجر تنفسی نوزاد، هیپوگلیسمی نوزادی، هیپربیلیروبینی، هیپرتروفی قلب، چاقی، افزایش خطر مالفورماسیونهای مادرزادی و حتی تولد نوزاد مرده روبهر است. با توجه به عوارض جنینی و مادری دیابت تلاش در جهت کاهش شیوع دیابت و درمان مناسب آن از اهمیت بهسزایی برخوردار است (17). مطالعات متعددی در زمینه نقش دیابت بارداری در بروز اختلالات تکاملی در کودکان وجود دارد لیکن مطالعات کمی در مورد نقش دیابت بارداری در بروز بیماری فلج مغزی به صورت خاص وجود دارد. به عنوان مثال مطالعهای که توسط احمد و همکاران در کانادا در سال 2019 انجام شد نشان داد که ارتباط معناداری بین دیابت پیش از بارداری (دیابت تیپ 1 و2) و فلج مغزی وجود دارد ولی هیچ ارتباط معناداری بین دیابت بارداری و فلج مغزی پیدا نشد (18) از سوی دیگر مطالعه مشابهی در پایگاههای استنادی که در آن به نقش دیابت بارداری بهتنهایی و همچنین همراه باسایر عوامل خطر بر بروز فلج مغزی پرداخته باشد، وجود ندارد. لذا با توجه به اهمیت شناخت و پیشگیری از عوامـل مـوثر در بروز فلج مغزی و افزایش شیوع دیابت بارداری در سراسر جهان برآن شدیم تا طی مطالعهای به بررسی نقش دیابت حاملگی مادران در پدید آمدن فلج مغزی به تنهایی و با درنظر گرفتن سایر عوامل خطر دخیل در دوران حاملگی، بپردازیم.
روش بررسی
این پژوهش از نوع مورد-شاهدی میباشد که جامعه آماری آن را مادران کودکان مبتلا به فلج مغزی به عنوان گروه مورد و مادران کودکان سالم به عنوان گروه شاهد، تشکیل میدهند. گروهها از بین افراد واجد شرایط ورود به مطالعه از میان مراجعهکنندگان به درمانگاه اطفال کلینیک خاتمالانبیاء دانشگاه علوم پزشکی شهید صدوقی یزد انتخاب شدهاند. پس از تصویب طرح در کمیته پژوهشی دانشگاه و اخذ تائیدیه کمیته اخلاق، نمونهگیری به روش سرشماری تا تکمیل حجم نمونه (100 نفر در هر گروه)، انجام شد .اطلاعات مورد نظر در طرح با استفاده از چک لیست طراحی شده توسط محقق، از پروندههای شرکتکنندگان در هر گروه طبق معیارهای ورود و خروج از مطالعه، استخراج و به صورت محرمانه ثبت گردید معیارهای ورود به مطالعه برای گروه مورد مطالعه عبارت بودند از: مادرانی که دارای کودک فلج مغزی بودند که تشخیص فلج مغزی توسط فوق تخصص اعصاب کودکان تأیید شده بود. معیارهای ورود برای گروه شاهد شامل مادرانی است که دارای کودکان سالم و فاقد تاخیر تکاملی یا اشکالات حرکتی بودند و به دلایل دیگر مانند بیماریهای عفونی به کلینیک مراجعه کردند. معیارهای خروج از مطالعه برای هر دو گروه عبارت بودند از: هیپرتانسیون نامتعادل یا Preeclampsia در طول دوران حاملگی، سابقه ابتلای قبلی مادر به دیابت تیپ 1 یا 2، مصرف الکل یا مواد مخدر و سابقه مصرف داروهای تراتوژنیک (داروهایی که میتوانند اختلال ژنتیکی در جنین ایجاد کنند) توسط مادر در طول دوران بارداری. در این مطالعه معیار تشخیص دیابت بارداری در مادر بر اساس تشخیص قبلی پزشک فوق تخصص غدد بالغین، ثبت شده در پرونده شرکتکنندگان در مطالعه بود. تشخیص دیابت بارداری با توجه به دو آزمون اندازهگیری گلوکز ناشتای پلاسما و انجام Oral Glucose Tolerance Test زیرنظر فوق تخصص غدد انجام شده است مطابق تعاریف استاندارد در صورتیکه گلوکز پلاسما در حالت ناشتا در هفتههـای 28-24 بارداری بزرگتر یا مساوی 92 میلیگرم بر دسیلیتر (5/1 mmol/l) باشد یا پس ازمصرف 75 گرم گلوکز توسط فرد و اندازهگیری گلوکز پلاسما 1 ساعت و 2 ساعت پس از آن، به ترتیب گلــوکز پلاسما بزرگتر یا مساوی (10 mmol/l) 180 mg/dl و mmol/l) 153 mg/dl (8/5 باشد، دیابت بارداری تشخیص داده میشود (1). اطلاعات موردنظر برای مطالعه در هر گروه توسط محققین با استفاده از یک چک لیست استاندارد جمعآوری شد، که بر اساس اهداف تحقیق طراحی شده بود. این اطلاعات شامل تمامی سوابق پزشکی موجود در پروندهها و متغیرهای مورد بررسی در هر گروه بود. این موارد شامل جزئیاتی مانند جنس کودک، وزن کودک در زمان تولد، روش زایمان (طبیعی یا سزارین)، وجود یا عدم وجود دیابت دردوران بارداری، جنسیت نوزاد، نوع زایمان، اختلال رشد داخل رحمی، سن حاملگی، سابقه بستری در NICU، داشتن ازدواج فامیلی و وجود ICTER در نوزاد بود. این اطلاعات دقیقاً از سوابق قبلی استخراج و ثبت شد.
تجزیه و تحلیل آماری
دادههای جمعآوری شده وارد نرمافزار آماریSPSS version 16 شد و شاخصهای میانگین و انحراف معیار و فراوانی نسبی متغیرهای موردنظر محاسبه و با استفاده از آزمونهای آماری تحلیلی شامل Student’s t test، Chi-Square testو Odds ratio در بین دو گروه مقایسه شد. سطح معناداری 05/0در نظر گرفته میشود.
محدودیتها: در این مطالعه تعدادی از افراد گروه شاهد و مورد به دلیل گذشت زمان از دوره بارداری ممکن است که مطلبی را به خاطر نیاورند که در برخی از موارد به پروندههای پزشکی قبلی آنها رجوع شده است،از سوی دیگر چنانچه ماخذ اطلاعاتی دقیقی در زمینه متغیرهای مطالعه در هر مورد وجود نداشت آن فرد از مطالعه کنار گذاشته شد.
نتایج
فراوانی متغیرهای اندازهگیری شده در گروههای مورد و شاهد در جدول 1 خلاصه شده است. نتایج نشان میدهد که در گروه شاهد تنها 6 مادر و در گروه مورد 9 مادر مبتلا به دیابت بارداری بودهاند. در گروه کودکان مبتلا به فلج مغزی 52 نفر دختر و 48 نفر پسر بودهاند و در گروه کودکان سالم 56 نفر پسر و 44 نفر دختر بودهاند که از لحاظ آماری تفاوت قابل ملاحظهای دیده نشد .(P=0/192) نتایج جدول 2 نشان میدهد توزیع فراوانی دیابت بارداری در گروه کودکان فلج مغزی (مورد) با گروه کودکان سالم (شاهد) تفاوت معناداری ندارد (0296/P =0). با توجه به مقدار P-Value، با اطمینان 95 درصد میتوان نتیجه گرفت، رابطه معناداری بین قند بارداری و فلج مغزی وجود ندارد. این یافتهها نشان میدهد که در جمعیت مورد مطالعه، دیابت بارداری به تنهایی عامل خطر قابلتوجهی برای ابتلا به فلج مغزی در کودکان نبوده است. با توجه به ریسکفاکتورها ودادههای دموگرافیک در اینجا ما بررسی دادهها را به دو روش انجام دادهایم. نخست با توجه به ریسکفاکتورها ودادههای دموگرافیک فراوانی دیابت بارداری را درگروههای شاهد و مورد، مورد بررسی قرار دادیم بر اساس نتایج جدول 3، ارتباط معناداری بین دیابت بارداری و فلج مغزی در کودکان مشاهده نشد. این عدم ارتباط در تمامی زیرگروههای مورد بررسی صادق بود. از جمله در کودکان دختر و پسر، زایمانهای زودرس و به موقع، زایمانهای سزارین و طبیعی، کودکان با و بدون اختلال رشد داخل رحمی، نوزادان با و بدون سابقه بستری در NICU، کودکان حاصل از ازدواجهای فامیلی و غیرفامیلی، و کودکان با و بدون زردی، هیچ رابطه معناداری بین دیابت بارداری و فلج مغزی یافت نشد. در تمامی این موارد، سطح معناداری (P-Value) بیشتر از 0/05 بود که نشاندهنده عدم وجود رابطه معنادار آماری است. این یافتهها نشان میدهد که در جمعیت مورد مطالعه، دیابت بارداری عامل خطر قابل توجهی برای ابتلا به فلج مغزی در کودکان نبوده است. در روش دوم برحسب وجود یا عدم وجود دیابت بارداری؛ خصوصیات دموگرافیک و عوامل خطر را درگروههای شاهد و مورد ،مورد بررسی قراردادیم بر اساس نتایج ارائه شده (جدول4)، ارتباط بین دیابت بارداری و فلج مغزی با لحاظ کردن عوامل خطر در کودکان در برخی موارد معنادار و در برخی موارد غیر معنادار بوده است. در مورد جنسیت کودک و سن حاملگی، ارتباط معناداری بین دیابت بارداری و فلج مغزی مشاهده نشد. اما در موارد دیگر، تفاوتهای معناداری مشاهده شد. در مورد نوع زایمان، اختلال رشد داخل رحمی (IUGR)، سابقه بستری در NICU، ازدواج فامیلی، زردی نوزادی پاتولوژیک ( pathologic neonatal icte) ارتباط معناداری بین دیابت بارداری و فلج مغزی وجود داشت. در تمام این موارد، سطح معناداری کمتر از 0/05 بود که نشاندهنده وجود تفاوت معنادار آماری است.
این نتایج که با استفاده از تحلیل دادهها به روشهای مختلف آماری از جمله رگرسیون خطی بهدست امده آست بهخوبی نشان میدهد که اگرچه دیابت بارداری بهتنهایی ممکن است عامل خطر مستقیمی برای فلج مغزی نباشد، اما در ترکیب با سایر عوامل مانند نوع زایمان، IUGR، سابقه بستری در NICU، ازدواج فامیلی، زردی و وزن تولد، میتواند با افزایش خطر فلج مغزی مرتبط باشد. این یافتهها اهمیت توجه به دیابت بارداری در کنار سایر عوامل خطر را در پیشگیری و مدیریت فلج مغزی در کودکان برجسته میکند.
جدول 1: فراوانی متغیرهای اندازهگیری شده درگروههای مورد و شاهد

جدول2: مقایسه توزیع فراوانی قند بارداری درگروه¬های مورد و شاهد

جدول3: ارتباط بین قند بارداری مادر و فلج مغزی کودکان به تفکیک جنسیت، نوع زایمان، اختلال رشد رحمی، سن حاملگی، سابقه بستری در NICU، داشتن ازدواج فامیلی و ICTER

جدول 4: مقایسه توزیع فراوانی قند بارداری بر حسب وزن هنگام تولد، جنسیت، نوع زایمان، اختلال رشد رحمی، سن حاملگی، سابقه بستری در NICU ، داشتن ازدواج فامیلی در گروههای مورد و شاهد

بحث
این پژوهش به منظور بررسی دیابت بارداری در دو گروه مادرانی که کودکان مبتلا به فلج مغزی و سالم دارند انجام گرفته است که از هر دو گروه صد نفر وارد مطالعه شدهاند و نتایج حاصل از تحلیلهای آماری به شرح زیر است. نتایج نشان میدهد توزیع فراوانی دیابت بارداری در گروه کودکان فلج مغزی (مورد) با گروه کودکان سالم (شاهد) تفاوت معناداری ندارد. زیرا مقدار سطح معناداری بهدست آمده بیش از خطای 5 درصد است ( P= 0/296>0/05). بهطور مثال نتایج نشان میدهد 6 نفر معادل 40 درصد از کسانی که دیابت بارداری داشتند، کودکانشان سالم و 9 نفر معادل 60 درصد افرادی که دیابت بارداری داشتند، کودکشان دچار فلج مغزی شده است. این در حالیست که 91 نفر معادل 49/3 درصد از از کل مادران در دوگروه که دیابت بارداری نداشتند، کودک فلج مغزی دارند. با توجه به مقدار P-Value، با اطمینان 95 درصد میتوان نتیجه گرفت، رابطه معناداری بین قند بارداری و فلج مغزی وجود ندارد. مطالعات کمی در مورد نقش دیابت بارداری ئر بروز فلج مغزی وجود دارد در مطالعه احمد و همکاران در دانشگاه تورنتو کانادا برروی کودکان متولد شده در منطقه انتاریو نشان داده شد که اگرچه دیابت پیش از حاملگی (دیابت تیپ 1 و2) با افزایش خطر ابتلا به فلج مغزی همراه است لیکن ارتباط معنا داری بین دیابت بارداری و فلج مغزی وجود ندارد که این یافته با یافته موجود در مطالعه ما کاملا منطبق است (18) در مطالعه پنگ و همکاران در چین که با استفاده از روش تصادفی سازی مندلی دو نمونه ای، بر روی افراد دارای پلی مورفیسم های ژنتیکی مستعد به دیابت بارداری انجام شد نشان داده شدکه در کودکان افراد دارای پلیمرفیسمهای قویا مرتبط با دیابت بارداری ، فلج مغزی بهطور قابلتوجهی بیشتر از جمعیت نرمال بود واین گونه نتیجه گیری شد که ارتباط معنیداری بین دیابت بارداری و فلج مغزی در کودکان وجود دارد (19). یافته این مطالعه که بر مبنای ژنتیک است بر خلاف مطالعه بالینی ما و مطالعه احمد و همکاران بود. در مطالعه دیگری که توسط اختیاری و همکاران در سال 2016 به منظور بررسی فراوانی دیابت بارداری و عوارض مادری و جنینی مرتبط با آن انجام شد نشان داده شد که در دو گروه مادران سالم و مادران مبتلا به دیابت بارداری از لحاظ بروز عوارض جنینی اختلاف معنیداری وجود ندارد. ( 20) برخلاف مطالعه قبلی در مطالعه ساکس و همکاران در سال 2016 نتیجه گرفته شد که قرار گرفتن در معرض دیابت حاملگی یک عامل خطر مستقل برای عوارض طولانی مدت عصبی – روانپزشکی در فرزندان است اگرچه در این مطالعه به بروز فلج مغزی به عنوان عارضه توجهی نشده است (21). نتایج نشان میدهد توزیع فراوانی دیابت بارداری در گروه مادران کودکان دختر فلج مغزی (مورد) با گروه مادران کودکان دختر سالم (شاهد) تفاوت معناداری ندارد. همچنین در گروه مادران کودکان پسر فلج مغزی (مورد) با گروه مادران کودکان پسر سالم (شاهد) تفاوت معناداری ندارد ( P= 0/999>0/05). بر اساس این نتایج رابطه معناداری بین قند بارداری و فلج مغزی در زایشهای دختر یا پسر، وجود ندارد. بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروه¬های مورد مطالعه بر حسب نوع زایمان وجود دارد. زیرا مقدار سطح معناداری 0/008 بهدست آمده که کمتر از خطای 5 درصد است (0/05>P). بنابراین با اطمینان 95 درصد می-توان نتیجه گرفت فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب نوع زایمان مادر متفاوت است. بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروه¬های مورد مطالعه بر حسب سابقه بستری در NICU وجود دارد. زیرا مقدار سطح معناداری 0/0001 بدست آمده که کمتر از خطای 5 درصد است (0/05>P). بنابراین با اطمینان 95 درصد می-توان نتیجه گرفت فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب سابقه بستری در NICUمتفاوت است بطوریکه درگروه دیابت بارداری سابقه بستری در NICU باعث افزایش بروز فلج مغزی در مقابل گروه شاهد شده است. مطالعه مشابهی که به بررسی نقش بستری شدن در NICU با توجه به وجود یا عدم وجود دیابت بارداری در گروه مادران کودکان سالم در مقایسه با مادران کودکان فلج مغزی، پرداخته باشد وجود ندارد. بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروه¬های مورد مطالعه بر حسب ازدواج فامیلی وجود دارد. (05/0>P). بنابراین با اطمینان 95 درصد می¬توان نتیجه گرفت فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب سابقه داشتن یا نداشتن ازدواج فامیلی متفاوت است بطوریکه درگروه دیابت بارداری وجود ازدواج فامیلی باعث افزایش بروز فلج مغزی شده است. این یافته ما برخلاف یافته مطالعه زارع دلاوران و همکاران است که در این مطالعه رگرسیون لجستیک نشان داد تنها متغیرهای سابقه بیماری (0/002=p) و آسفیکسی (0/001>p) با فلج مغزی کودکان رابطه معنیداری داشتند و ازدواج فامیلی والدین و زایمان نارس با فلج مغزی رابطه ای نداشتند )22). بر اساس نتایج اختلاف معناداری بین توزیع فراوانی قند بارداری در گروههای مورد مطالعه بر حسب IUGR وجود دارد. زیرا مقدار سطح معناداری 0/0001 بهدست آمده که کمتر از خطای 5 درصد است (0/05>P). بنابراین با اطمینان 95 درصدمیتوان نتیجه گرفت، فراوانی دیابت بارداری در گروه مورد و شاهد بر حسب اختلال رشد داخل رحمی متفاوت است. در اینجا دیابت بارداری برخلاف تصور نقش محافظت کننده در برابر فلج مغزی از طریق کاهش بروز اختلال رشد داخل رحمی داشته است و مطالعه مشابهی در این زمینه با در نظرگرفتن هر دو عامل خطر وجود ندارد.
نتیجهگیری
بر اساس نتایج به دست آمده دیابت بارداری به عنوان عامل موثر در ایجاد فلج مغزی شناخته نشد نتیجه دیگری که این بررسی در پی داشت این بود دیابت بارداری در کنار سایر عوامل مانند نوع زایمان، IUGR، سابقه بستری در NICU، ازدواج فامیلی و وزن تولد میتواند با افزایش خطر فلج مغزی مرتبط باشد.
سپاسگزاری
این مقاله برامده از پایان نامه دکترای عمومی به شماره 9830 تحت عنوان بررسی مقایسهای دیابت بارداری مادران در گروه کودکان مبتلا به فلج مغزی و کودکان سالم: یک مطالعه مورد شاهدی میباشد نویسندگان مقاله مراتب سپاسگزاری خود را از مادران و کودکانی که در این طرح ما را یاری داده اند اعلام میدارند.
حامی مالی: ندارد.
تعارض در منافع: وجود ندارد.
ملاحظات اخلاقی
این مطالعه در کمیته اخلاق دانشگاه علوم پزشکی شهید صدوقی یزد تایید شده است (کد اخلاق (IR.SSU.MEDICINE.REC.1399.255 .
مشارکت نویسندگان
حسین اسلامیه در ارائه ایده و طراحی مطالعه، مهران کریمی و.سجاد صنعت نیا جهرمی در جمعآوری دادههاو در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
References:
1- Aisen ML, Kerkovich D, Mast J, Mulroy S, Wren TA, Kay RM, et al. Cerebral Palsy: Clinical Care and Neurological Rehabilitation. Lancet Neurol 2011; 10(9): 844-52.
2- Doostifar K, Parsanahad M, Baharzadeh K, Khadem F, AhmadiAngali K, Araban M. Risk Factors for Gestational Diabetes in Pregnant Women: A Case-Control Study. Health Monitor J Iranian Institute for Health Sci Res 2019; 18(6): 559-67.
3- Dochkina E, Taranushenko T, Kustova T. Psychomotor, Speech and Mental Development in Children with Infantile Cerebral Paralysis. Russian Neurological J 2020; 24(5): 46-53.
4- Hoare BJ, Wasiak J, Imms C, Carey L. Constraint‐Induced Movement Therapy in the Treatment of the Upper Limb in Children with Hemiplegic Cerebral Palsy. Cochrane Database of Systematic Reviews 2007(2).
5- Charles J, Gordon AM. Development of Hand‐Arm Bimanual Intensive Training (HABIT) for Improving Bimanual Coordination in Children with Hemiplegic Cerebral Palsy. Dev Med Child Neurol 2006; 48(11): 931-6.
6- Hermansen MC, Hermansen MG. Perinatal Infections and Cerebral Palsy. Clin Perinatol 2006; 33(2): 315-33.
7- Blair E, Watson L. Epidemiology of Cerebral Palsy. Semin Fetal Neonatal Med 2006; 11(2): 117-25.
8- Soleymani F, Souratji H. Evaluation of Perinatal and Neonatal Risk Factors of Children with Cerebral Palsy Referred from Health– Care Centers in North and East of Tehran. Tehran Uni Med J (TUMJ) 2009; 67(6): 435-42.
9- Dodds L, Woolcott CG, Weiler H, Spencer A, Forest JC, Armson BA, et al. Vitamin D Status and Gestational Diabetes: Effect of Smoking Status during Pregnancy. Paediatric and perinatal Epidemiology 2016; 30(3): 229-37.
10- Basirat Z, Asnafi N, Kashifard M. Correlation between Abnormal Glucose Challenge Test and Pregnancy outcomes. J Reprod Infert 2010; 11(2): 152.
11- Lee KW, Ching SM, Ramachandran V, Yee A, Hoo FK, Chia YC, et al. Prevalence and Risk Factors of Gestational Diabetes Mellitus in Asia: A Systematic Review and Meta-Analysis. BMC pregnancy and Childbirth 2018; 18(1): 494.
12- Lau SL, Gunton JE, Athayde NP, Byth K, Cheung NW. Serum 25‐Hydroxyvitamin D and Glycated Haemoglobin Levels in Women with Gestational Diabetes Mellitus. Med J Aust 2011; 194(7): 334-7.
13- Bes-Rastrollo M, Lopez-del-Burgo C, Donazar M. Primary Prevention of Gestational Diabetes Mellitus through Nutritional Factors: A Systematic Review. BMC Pregnancy Childbirth 2017; 17(1): 30.
14- Ramachandran A, Snehalatha C, Shyamala P, Vijay V, Viswanathan M. Prevalence of Diabetes in Pregnant Women—A Study from Southern India. Diabetes Res Clin Pract 1994; 25(1): 71-4.
15- Jafari-Shobeiri M, Ghojazadeh M, Azami-Aghdash S, Naghavi-Behzad M, Piri R, Pourali-Akbar Y, et al. Prevalence and Risk Factors of Gestational Diabetes in Iran: A Systematic Review and Meta-Analysis. Iran J Public Health 2015; 44(8): 1036.
16- Lu M, Xu Y, Lv L, Zhang M. Association between Vitamin D Status and the Risk of Gestational Diabetes Mellitus: A Meta-Analysis. Arch Gynecol Obstetrics 2016; 293(5): 959-66.
17- Diabetes IAo, Panel PSGC. International Association of Diabetes and Pregnancy Study Groups Recommendations on the Diagnosis and Classification of Hyperglycemia in Pregnancy. Diabetes Care 2010; 33(3): 676-82.
18- Ahmed A, Rosella LC, Oskoui M, Watson T, Yang S. In Utero Exposure to Maternal Diabetes and the Risk of Cerebral Palsy: A Population-Based Cohort Study. Epidemiol 2023; 34(2): 247-58.
19- Peng H, Shu Y, Lu S, Fan Q, Zhang Y, Ming L, Wu Z. Associations between Maternal Gestational Diabetes Mellitus and Offspring Cerebral Palsy: A Two-Sample Mendelian Randomization Study. Transl Pediatr 2024; 13(11): 1923-32.
20- Ekhtiari A, Langari H, Yarjanli M. Prevalence of Gestational Diabetes Mellitus and Fetomaternal Outcomes Using One Step Screening Method. J Mazandaran Uni Med Sci 2016; 26(142): 167-74.[Persian]
21- Sacks KN, Friger M, Shoham-Vardi I, Abokaf H, Spiegel E, Sergienko R, et al. Prenatal Exposure to Gestational Diabetes Mellitus as an Independent Risk Factor for Long-Term Neuropsychiatric Morbidity of the Offspring. Am J Obstet Gynecol 2016; 215(3): 380.
22- Zare Delavar S, Bakhshi E, Soleimani F, Biglarian A. Identification of Risk Factors Interactions in Children with Cerebral Palsy Using Multifactor Dimensionality Reduction Method. J Health Promotion Management 2014; 3(1): 35-42.
1- Aisen ML, Kerkovich D, Mast J, Mulroy S, Wren TA, Kay RM, et al. Cerebral Palsy: Clinical Care and Neurological Rehabilitation. Lancet Neurol 2011; 10(9): 844-52.
2- Doostifar K, Parsanahad M, Baharzadeh K, Khadem F, AhmadiAngali K, Araban M. Risk Factors for Gestational Diabetes in Pregnant Women: A Case-Control Study. Health Monitor J Iranian Institute for Health Sci Res 2019; 18(6): 559-67.
3- Dochkina E, Taranushenko T, Kustova T. Psychomotor, Speech and Mental Development in Children with Infantile Cerebral Paralysis. Russian Neurological J 2020; 24(5): 46-53.
4- Hoare BJ, Wasiak J, Imms C, Carey L. Constraint‐Induced Movement Therapy in the Treatment of the Upper Limb in Children with Hemiplegic Cerebral Palsy. Cochrane Database of Systematic Reviews 2007(2).
5- Charles J, Gordon AM. Development of Hand‐Arm Bimanual Intensive Training (HABIT) for Improving Bimanual Coordination in Children with Hemiplegic Cerebral Palsy. Dev Med Child Neurol 2006; 48(11): 931-6.
6- Hermansen MC, Hermansen MG. Perinatal Infections and Cerebral Palsy. Clin Perinatol 2006; 33(2): 315-33.
7- Blair E, Watson L. Epidemiology of Cerebral Palsy. Semin Fetal Neonatal Med 2006; 11(2): 117-25.
8- Soleymani F, Souratji H. Evaluation of Perinatal and Neonatal Risk Factors of Children with Cerebral Palsy Referred from Health– Care Centers in North and East of Tehran. Tehran Uni Med J (TUMJ) 2009; 67(6): 435-42.
9- Dodds L, Woolcott CG, Weiler H, Spencer A, Forest JC, Armson BA, et al. Vitamin D Status and Gestational Diabetes: Effect of Smoking Status during Pregnancy. Paediatric and perinatal Epidemiology 2016; 30(3): 229-37.
10- Basirat Z, Asnafi N, Kashifard M. Correlation between Abnormal Glucose Challenge Test and Pregnancy outcomes. J Reprod Infert 2010; 11(2): 152.
11- Lee KW, Ching SM, Ramachandran V, Yee A, Hoo FK, Chia YC, et al. Prevalence and Risk Factors of Gestational Diabetes Mellitus in Asia: A Systematic Review and Meta-Analysis. BMC pregnancy and Childbirth 2018; 18(1): 494.
12- Lau SL, Gunton JE, Athayde NP, Byth K, Cheung NW. Serum 25‐Hydroxyvitamin D and Glycated Haemoglobin Levels in Women with Gestational Diabetes Mellitus. Med J Aust 2011; 194(7): 334-7.
13- Bes-Rastrollo M, Lopez-del-Burgo C, Donazar M. Primary Prevention of Gestational Diabetes Mellitus through Nutritional Factors: A Systematic Review. BMC Pregnancy Childbirth 2017; 17(1): 30.
14- Ramachandran A, Snehalatha C, Shyamala P, Vijay V, Viswanathan M. Prevalence of Diabetes in Pregnant Women—A Study from Southern India. Diabetes Res Clin Pract 1994; 25(1): 71-4.
15- Jafari-Shobeiri M, Ghojazadeh M, Azami-Aghdash S, Naghavi-Behzad M, Piri R, Pourali-Akbar Y, et al. Prevalence and Risk Factors of Gestational Diabetes in Iran: A Systematic Review and Meta-Analysis. Iran J Public Health 2015; 44(8): 1036.
16- Lu M, Xu Y, Lv L, Zhang M. Association between Vitamin D Status and the Risk of Gestational Diabetes Mellitus: A Meta-Analysis. Arch Gynecol Obstetrics 2016; 293(5): 959-66.
17- Diabetes IAo, Panel PSGC. International Association of Diabetes and Pregnancy Study Groups Recommendations on the Diagnosis and Classification of Hyperglycemia in Pregnancy. Diabetes Care 2010; 33(3): 676-82.
18- Ahmed A, Rosella LC, Oskoui M, Watson T, Yang S. In Utero Exposure to Maternal Diabetes and the Risk of Cerebral Palsy: A Population-Based Cohort Study. Epidemiol 2023; 34(2): 247-58.
19- Peng H, Shu Y, Lu S, Fan Q, Zhang Y, Ming L, Wu Z. Associations between Maternal Gestational Diabetes Mellitus and Offspring Cerebral Palsy: A Two-Sample Mendelian Randomization Study. Transl Pediatr 2024; 13(11): 1923-32.
20- Ekhtiari A, Langari H, Yarjanli M. Prevalence of Gestational Diabetes Mellitus and Fetomaternal Outcomes Using One Step Screening Method. J Mazandaran Uni Med Sci 2016; 26(142): 167-74.[Persian]
21- Sacks KN, Friger M, Shoham-Vardi I, Abokaf H, Spiegel E, Sergienko R, et al. Prenatal Exposure to Gestational Diabetes Mellitus as an Independent Risk Factor for Long-Term Neuropsychiatric Morbidity of the Offspring. Am J Obstet Gynecol 2016; 215(3): 380.
22- Zare Delavar S, Bakhshi E, Soleimani F, Biglarian A. Identification of Risk Factors Interactions in Children with Cerebral Palsy Using Multifactor Dimensionality Reduction Method. J Health Promotion Management 2014; 3(1): 35-42.
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







