دوره 33، شماره 12 - ( اسفند 1404 )
جلد 33 شماره 12 صفحات 9752-9735 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Haghdoust S A M, Fallahzadeh H, Dehghani A, Fallahzadeh L. Investigating the Relationship between Anthropometric Indices and Blood Pressure in Adults: Results of the First Phase of Shahdieh Cohort in Yazd Province. JSSU 2026; 33 (12) :9735-9752
URL: http://jssu.ssu.ac.ir/article-1-5948-fa.html
URL: http://jssu.ssu.ac.ir/article-1-5948-fa.html
حقدوست سید علیمحمد، فلاح زاده حسین، دهقانی علی، فلاحزاده لعیا. بررسی ارتباط بین شاخصهای تنسنجی و فشارخون در بزرگسالان :نتایج فاز اول کوهورت شاهدیه در استان یزد. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1404; 33 (12) :9735-9752
متن کامل [PDF 872 kb]
(10 دریافت)
| چکیده (HTML) (12 مشاهده)
References:
1- Saif-Ur-Rahman K, Chiang C, Gebremariam LW, Hilawe EH, Hirakawa Y, Aoyama A, et al. Association of Anthropometric Indices of Obesity with Hypertension among Public Employees in Northern Ethiopia: Findings from a Cross-Sectional Survey. BMJ Open 2021; 11(9): E050969.
2- Kannel WB, BRAND N, Skinner Jr JJ, Dawber TR, McNamara PM. The Relation of Adiposity to Blood Pressure and Development of Hypertension: The Framingham Study. Annals of Internal Medicine 1967; 67(1): 48-59.
3- Landsberg L, Aronne LJ, Beilin LJ, Burke V, Igel LI, Lloyd‐Jones D, et al. Obesity‐Related Hypertension: Pathogenesis, Cardiovascular Risk, And Treatment—A Position Paper of the Obesity Society and the American Society of Hypertension. Obesity 2013; 21(1): 8-24.
4- Hall JE, do Carmo JM, da Silva AA, Wang Z, Hall ME. Obesity, Kidney Dysfunction and Hypertension: Mechanistic Links. Nature Reviews Nephrology 2019; 15(6): 367-85.
5- Seravalle G GG. Obesity and hypertension. Pharmacol Res 2017; 122: 1-7.
6- Islam MR, Moinuddin M, Saqib SM, Rahman SM. Relationship of Anthropometric Indicators of General and Abdominal Obesity with Hypertension and Their Predictive Performance among Albanians: A Nationwide Cross-Sectional Study. Nutrients 2021; 13(10): 3373.
7- Musa DI, Dominic OL. Predictive Capacity of Anthropometric Indicators of Body Fat in Identifying Hypertension in Adolescents. Annals of Pediatric Cardiology 2021; 14(4): 465-70.
8- Ejike CE. Prevalence of Hypertension in Nigerian Children and Adolescents: A Systematic Review and Trend Analysis of Data from the Past Four Decades. Journal of Tropical Pediatrics 2017; 63(3): 229-41.
9- Chiolero A, Bovet P, Paradis G. Screening for Elevated Blood Pressure in Children and Adolescents: A Critical Appraisal. JAMA pediatrics 2013; 167(3): 266-73.
10- Murray CJ, Aravkin AY, Zheng P, Abbafati C, Abbas KM, Abbasi-Kangevari M, et al. Global Burden of 87 Risk Factors in 204 Countries and Territories, 1990–2019: A Systematic Analysis for the Global Burden of Disease Study 2019. The Lancet 2020; 396(10258): 1223-49.
11- Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J. Global Burden of Hypertension: Analysis of Worldwide Data. The lancet 2005; 365(9455): 217-23.
12- Organization WH. Noncommunicable Diseases Country Profiles 2018. 2018.
13- Organization WH. Noncommunicable Diseases Country Profiles 2014. 2014.
14- Stanaway JD, Afshin A, Gakidou E, Lim SS, Abate D, Abate KH, et al. Global, Regional, and National Comparative Risk Assessment of 84 Behavioural, Environmental and Occupational, and Metabolic Risks or Clusters of Risks for 195 Countries and Territories, 1990–2017: A Systematic Analysis for the Global Burden of Disease Study 2017. The Lancet 2018; 392(10159): 1923-94.
15- Lee YE, Park JE, Hwang J-Y, Kim WY. Comparison of Health Risks According to the Obesity Types Based Upon BMI and Waist Circumference in Korean Adults: The 1998-2005 Korean National Health and Nutrition Examination Surveys. Korean Journal of Nutrition 2009; 42(7): 631-8.
16- Cikim A, Ozbey N, Orhan Y. Relationship between Cardiovascular Risk Indicators and Types of Obesity in Overweight and Obese Women. Journal of International Medical Research 2004; 32(3): 268-73.
17- Khazem S, Itani L, Kreidieh D, El Masri D, Tannir H, Citarella R, et al. Reduced Lean Body Mass and Cardiometabolic Diseases in Adult Males with Overweight and Obesity: A Pilot Study. International Journal of Environmental Research and Public Health 2018; 15(12): 2754.
18- Zhang Y-x, Wang S-r. Blood Pressure Level Profiles among Children and Adolescents with Various Types of Obesity: Study in A Large Population in Shandong, China. Clinical Research in Cardiology 2014; 103(7): 553-9.
19- Kelishadi R, Cook SR, Motlagh ME, Gouya MM, Ardalan G, Motaghian M, et al. Metabolically Obese Normal Weight And Phenotypically Obese Metabolically Normal Youths: The CASPIAN Study. Journal of the American Dietetic Association 2008; 108(1): 82-90.
20- Ashraf H, Rashidi A, Noshad S, Khalilzadeh O, Esteghamati A. Epidemiology and Risk Factors of the Cardiometabolic Syndrome in the Middle East. Expert Review of Cardiovascular Therapy 2011; 9(3): 309-20.
21- Bray GA, Heisel WE, Afshin A, Jensen MD, Dietz WH, Long M, et al. The Science of Obesity Management: an Endocrine Society Scientific Statement. Endocrine Reviews 2018; 39(2): 79-132.
22- Rush EC, Freitas I, Plank LD. Body size, body composition and fat distribution: comparative analysis of European, Maori, Pacific Island and Asian Indian adults. British Journal of Nutrition 2009; 102(4): 632-41.
23- Okorodudu DO, Jumean M, Montori VM, Romero-Corral A, Somers VK, Erwin PJ, et al. Diagnostic Performance of Body Mass Index to Identify Obesity as Defined By Body Adiposity: A Systematic Review and Meta-Analysis. International Journal of Obesity 2010; 34(5): 791-9.
24- Ashwell M, Gunn P, Gibson S. Waist‐To‐Height Ratio Is a Better Screening Tool than Waist Circumference and BMI for Adult Cardiometabolic Risk Factors: Systematic Review and Meta‐Analysis. Obesity reviews 2012; 13(3): 275-86.
25- Valdez R. A Simple Model-Based Index Of Abdominal Adiposity. Journal of Clinical Epidemiology 1991; 44(9): 955-6.
26- Addo J, Smeeth L, Leon DA. Hypertension In Sub-Saharan Africa: A Systematic Review. Hypertension 2007; 50(6): 1012-8.
27- Cheung EL, Bell CS, Samuel JP, Poffenbarger T, Redwine KM, Samuels JA. Race And Obesity In Adolescent Hypertension. Pediatrics 2017; 139(5): e20161433.
28- Gupta R, Misra A, Vikram NK, Kondal D, Gupta SS, Agrawal A, et al. Younger Age of Escalation of Cardiovascular Risk Factors in Asian Indian Subjects. Bmc Cardiovascular Disorders 2009; 9(1): 1-12.
29- Liu X, Xiang Z, Shi X, Schenck H, Yi X, Ni R, et al. The Risk Factors of High Blood Pressure Among Young Adults in the Tujia-Nationality Settlement of China. BioMed Research International 2017; 2017: 8315603.
30- Leggio M, Lombardi M, Caldarone E, Severi P, D'emidio S, Armeni M, et al. The Relationship between Obesity and Hypertension: An Updated Comprehensive Overview on Vicious Twins. Hypertension Research 2017; 40(12): 947-63.
31- Harsha DW, Bray GA. Weight Loss and Blood Pressure Control (Pro). Hypertension 2008; 51(6): 1420-5.
32- Gutema BT, Chuka A, Ayele G, Megersa ND, Bekele M, Baharu A, et al. Predictive Capacity of Obesity Indices for High Blood Pressure among Southern Ethiopian Adult Population: A WHO STEPS Survey. BMC Cardiovascular Disorders 2020; 20(1): 421.
33- Hassen B, Mamo H. Prevalence and Associated Anthropometric and Lifestyle Predictors of Hypertension among Adults in Kombolcha Town and Suburbs, Northeast Ethiopia: A Community-Based Cross-Sectional Study. BMC Cardiovascular Disorders 2019; 19(1): 241.
34- WHO/ISH Guidelines Subcommittee. 1999 World Health Organization-International Society of Hypertension Guidelines for the Management of Hypertension. J Hypertens 1999; 17(2): 151-83.
35- World Health Organization. Global Guidance for Dyslipidaemia Management in Adults. Glob Heart 2025; 20(1): 111.
36- Zekewos A, Egeno T, Loha E. The Magnitude of Hypertension and Its Risk Factors in Southern Ethiopia: A Community Based Study. PLoS One 2019; 14(8): e0221726.
37- Neter JE, Stam BE, Kok FJ, Grobbee DE, Geleijnse JM. Influence of Weight Reduction on Blood Pressure: A Meta-Analysis of Randomized Controlled Trials. Hypertension 2003; 42(5): 878-84.
38- He FJ, Li J, Macgregor GA. Effect of Longer Term Modest Salt Reduction on Blood Pressure: Cochrane Systematic Review and Meta-Analysis of Randomised Trials. BMJ 2013; 346: f1325.
39- Cox BD, Whichelow MJ, Ashwell M, Prevost AT, Lejeune S. Association of Anthropometric Indices with Elevated Blood Pressure in British Adults. Int J Obes Relat Metab Disord 1997; 21(8): 674-80.
40- Faramarzi E, Ostadrahimi A, Nikniaz Z, Jafarabadi MA, Fakhari A, Somi M. Determination of the Best Anthropometric Index of Obesity for Prediction of Prehypertension and Hypertension in a Large Population-Based-Study; the Azar-Cohort. Iranian Red Crescent Medical Journal 2018; 20(3).
41- Fuchs FD, Gus M, Moreira LB, Moraes RS, Wiehe M, Pereira GM, et al. Anthropometric Indices and the Incidence of Hypertension: A Comparative Analysis. Obes Res 2005; 13(9): 1515-7.
42- Staub K, Floris J, Koepke N, Trapp A, Nacht A, Maurer SS, et al. Associations Between Anthropometric Indices, Blood Pressure and Physical Fitness Performance in Young Swiss Men: A Cross-Sectional Study. BMJ open 2018; 8(6): e018664.
43- Gupta SK, Dixit S, Singh AK, Nagaonkar S, Malik N. Prevalence And Predictors of Hypertension: A Cross Sectional Study Among People Coming to a Tertiary Health Care Facilty in Garhwal-Uttarakhand. Indian Journal Of Community Health 2012; 24(4): 275-9.
44- Dahel-Mekhancha CC, Rolland-Cachera M-F, Botton J, Karoune R, Sersar I, Yagoubi-Benatallah L, et al. Body Composition and Anthropometric Indicators as Predictors of Blood Pressure: A Cross-Sectional Study Conducted in Young Algerian Adults. Br J Nutr 2023; 129(11): 1993-2000.
45- Kok Grouleff M, Wielsøe M, Berthelsen D, Mulvad G, Isidor S, Long M, et al. Anthropometric Measures and Blood Pressure of Greenlandic Preschool Children. Int J Circumpolar Health 2021; 80(1): 1954382.
46- National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) Final Report. Circulation 2002; 106(25): 3143-21.
47- Lahole S, Rawekar R, Kumar S, Acharya S, Wanjari A, Gaidhane S, et al. Anthropometric Indices and Its Association with Hypertension among Young Medical Students: A 2 Year Cross-Sectional Study. J Family Med Prim Care 2022; 11(1): 281-86.
48- Chhabra P, Grover V, Aggarwal K, Kannan A. Nutritional Status and Blood Pressure of Medical Students In Delhi. Indian Journal of Community Medicine 2006; 31(4): 248.
49- Sah NK, Zhang QT, Li YG, Yin XY, Li LH. Gender-Specific Associations of Anthropometric Measures of Adiposity with Blood Pressure and Hypertension on Young Chinese Medical College Students. J Cardiol Cardiovasc Med 2020; 5: 17-23.
50- Staub K, Floris J, Koepke N, Trapp A, Nacht A, Maurer SS, et al. Associations Between Anthropometric Indices, Blood Pressure and Physical Fitness Performance in Young Swiss Men: A Cross-Sectional Study. BMJ Open 2018; 8(6): e018664.
51- Liu Y, Tong G, Tong W, Lu L, Qin X. Can Body Mass Index, Waist Circumference, Waist-Hip Ratio and Waist-Height Ratio Predict the Presence of Multiple Metabolic Risk Factors in Chinese Subjects? BMC Public Health 2011; 11(1): 1-10.
52- de Oliveira CM, Ulbrich AZ, Neves FS, Dias FAL, Horimoto ARVR, Krieger JE, et al. Association Between Anthropometric Indicators of Adiposity and Hypertension in A Brazilian Population: Baependi Heart Study. PLoS One 2017; 12(10): e0185225.
53- Chen Y, Zhang Z, Wang J, Sun H, Zhao X, Cheng X, et al. Sex Differences in the Association of Abdominal Adipose Tissue and Anthropometric Data with Untreated Hypertension in a Chinese Population. Biol Sex Differ 2020; 11(1): 38.
54- Lear SA, Humphries KH, Kohli S, Chockalingam A, Frohlich JJ, Birmingham CL. Visceral Adipose Tissue Accumulation Differs According to Ethnic Background: Results of the Multicultural Community Health Assessment Trial (M-CHAT). Am J Clin Nutr 2007; 86(2): 353-9.
55- Nazare J-A, Smith JD, Borel A-L, Haffner SM, Balkau B, Ross R, et al. Ethnic Influences on the Relations Between Abdominal Subcutaneous And Visceral Adiposity, Liver Fat, and Cardiometabolic Risk Profile: The International Study of Prediction of Intra-Abdominal Adiposity and Its Relationship with Cardiometabolic Risk/Intra-Abdominal Adiposity. Am J Clin Nutr 2012; 96(4): 714-26.
56- .De Koning L, Merchant AT, Pogue J, Anand SS. Waist Circumference and Waist-To-Hip Ratio as Predictors of Cardiovascular Events: Meta-Regression Analysis of Prospective Studies. Eur Heart Journal 2007; 28(7): 850-6.
57- Batiha A-M, AlAzzam M, ALBashtawy M, Tawalbeh L, Tubaishat A, Alhalaiqa FN. The Relationship Between Hypertension and Anthropometric Indices in a Jordanian Population. Advanced Studies in Biology 2015; 7(5): 233-43.
58- Obesity in Asia Collaboration. Is Central Obesity A Better Discriminator of the Risk of Hypertension than Body Mass Index i Ethnically Diverse Populations? Journal of hypertension 2008; 26(2): 169-77.
59- Feng R-N, Zhao C, Wang C, Niu Y-C, Li K, Guo F-C, et al. BMI Is Strongly Associated with Hypertension, and Waist Circumference Is Strongly Associated with Type 2 Diabetes and Dyslipidemia, In Northern Chinese Adults. Journal of epidemiology 2012; 22(4): 317-23.
60- Oda E, Kawai R. Body Mass Index Is More Strongly Associated with Hypertension than Waist Circumference in Apparently Healthy Japanese Men and Women. Acta diabetologica 2010; 47(4): 309-13.
متن کامل: (5 مشاهده)
مقدمه
چاقی یک عامل شناخته شده تعیین کننده فشارخون است (1). شواهد رو به رشدی نشان دهنده رابطه شیوع بالای چاقی و فشارخون بالا است و پیشگیری از آن یک مسئله اساسی بهداشت عمومی است (3, 2). مکانیسمهای پرفشاری خون (HTN) مرتبط با چاقی بهدنبال افزایش بازجذب سدیم در کلیهها شامل نقش سیستم عصبی سمپاتیک کلیه، فشردهسازی کلیه توسط چربی احشایی، و افزایش سطح هورمونهای ضد ناتریورتیک و آدیپوکینها است (4). جالب توجه است که نقش مقاومت به انسولین بهعنوان یک عامل تحریک کننده برای مکانیسمهای دیگر در HTN اخیرا معرفی شده است (5). افزایش فشارخون (BP) همچنان یک نگرانی جهانی برای سلامتی و یکی از نگرانیهای عمده بهداشت عمومی جهانی است (6). پرفشاری خون سومین علت مرگ و میر در سراسر جهان و شایعترین عامل خطر بیماریهای قلبی عروقی در نظر گرفته میشود (7). HTN در خطر ابتلا به بیماریهای غیرواگیر نیز نقش دارد (9, 8). بر اساس مطالعه بار جهانی بیماریها، آسیبها و عوامل خطر (GBD) در سال 2019، فشارخون سیستولیک (SBP) بالا، در صدر فهرست 87 عامل خطر است که حدود 8/10میلیون مرگ را در سطح جهان بهخود اختصاص میدهند (10). پیشبینی میشود تعداد بزرگسالان مبتلا به فشارخون تا سال 2025 به 56/1 میلیارد نفر برسد (11). WHO گزارش داد که شیوع استاندارد شده فشارخون بالا در کشورهای با درآمد کم و متوسط بیشتر از کشورهای با درآمد بالا است (13, 12). از سوی دیگر، پنج میلیون مرگ تخمین زده شده به شاخص توده بدنی (BMI) بیشتر از 25-20 کیلوگرم بر مترمربع نسبت داده میشود (10). در سراسر جهان، BMI بالا بین سالهای 1990 تا 2017، 4/70 درصد افزایش یافت که بالاترین میزان در بین تمام عوامل خطر ارزیابیشده در GBD 2017 بود (14). این امر بهویژه برای کشورهای در حال گذار و با درآمد متوسط مشکلساز است زیرا همزمان با توسعه اجتماعی-اقتصادی، تغییرات چاقی را در الگوهای رژیم غذایی و فعالیت بدنی در سطح جمعیت تجربه میکنند (7). شاخصهای آنتروپومتریک مانند شاخص توده بدن ((BMI، وزن بر حسب کیلوگرم/قد (m2))، دور کمر (WC)، نسبت دور کمر به باسن (WHR) و نسبت دور کمر به قد (WHtR)، نشان دهنده توده بافت چربی است و ارتباط مثبتی با خطر ابتلا به HTN دارد (20-15). شاخصهای دور کمر و نسبت دور کمر به باسن درجه چاقی شکمی را نشان میدهند (1). در تحقیقات و عمل از BMI بهطور گسترده برای تعریف اضافهوزن و چاقی استفاده میشود (6). چاقی بهعنوان30 BMI ≥ کیلوگرم بر مترمربع، اضافهوزن بین 25 تا 9/29 کیلوگرم بر مترمربع و وزن بدن سالم بین 5/18 تا 9/24 کیلوگرم بر مترمربع تعریف میشود (21). با اینوجود، BMI توزیع چربی منطقهای و نسبتهای بدن و تغییرات آنها در بین جمعیتها را نشان نمیدهد (23, 22). در حالیکه چاقی مرکزی ارتباط قویتری با خطر متابولیک قلبی نسبت به چاقی عمومی نشان میدهد، BMI نمیتواند مورد اول را اندازهگیری کند (24). نسبت دور کمر به قد (WHtR) با اصلاح WC برای قد افراد، این محدودیت را تاحدی برطرف میکند (25). گفته میشود شیوع HTNدر بسیاری از کشورهای در حال توسعه، بهویژه در جوامع شهری، به اندازه کشورهای توسعه یافته است (26). گزارش شده است که شیوع HTN در بزرگسالان دارای اضافهوزن و چاق در مقایسه با همتایان با وزن طبیعی آنها تقریباً دو برابر بیشتر است، و ارتباط چاقی با HTN فقط به چربی اضافی بدن مربوط نمیشود، بلکه بیشتر به توزیع آن مربوط میشود (27, 24). در مطالعهای که توسط گوپتا و همکاران در هند با عنوان عوامل خطر چاقی انجام گردید در مردان و زنان گروه سنی 29-20،در مقایسه با گروه سنی 15-19 سال انجام شد ، نسبت شانس عوامل خطر برای چاقی به ترتیب برابر 6/1، 8/0، چاقی تنهای 5/4، 1/3، و فشارخون بالا 6/2، 8/4 بود(28). در مطالعهای دیگری از چین در میان بزرگسالان20 تا 44 سال خطر ابتلا به پرفشاری خون نسبت به افراد دارای وزن طبیعی به ترتیب نسبت شانس 265/6 و325/2 بهدست آوردند (29). بنابراین ارزیابی چاقی در بزرگسالان جوان مهم است زیرا منجر به عوامل خطر قلبی-عروقی متعدد مانند HTN میشود (30). اپیدمی رو به رشد چاقی منبع اصلی افزایش هزینههای بهداشتی، عوارض و مرگ و میر ناشی از فشارخون بالا، دیابت نوع 2، دیسلیپیدمی، برخی سرطانها و بیماریهای قلبی عروقی است (30). گزارشها نشان میدهند که رابطه مثبتی بین اضافهوزن یا چاقی و خطر ابتلا به فشارخون (BP) بالا وجود دارد (31). مشابه چاقی، فشارخون بالا یک معیار کلیدی است که پیامدهای منفی برای سلامتی دارد و در نتیجه بیماریهای قلبی عروقی را افزایش میدهد (30). از آنجاییکه چاقی یکی از مهمترین عوامل تعیین کننده فشارخون بالا است، تلاشهای بهداشت عمومی برای پیشگیری و کنترل اضافهوزن باید همراه با اقدامات دیگری مانند کاهش مصرف نمک تقویت شود (36-31). شاخصهای تنسنجی مناسب باید برای نظارت بر پیشرفت چنین مداخلات بهداشت عمومی شناسایی شوند، زیرا شاخصهای تنسنجی مختلف ممکن است ارتباط متفاوتی با فشارخون بالا داشته باشند (30). مطالعات قبلی در انگلستان، ایران، سوئد و برزیل نشان داد که ارتباط BMI، دور کمر و نسبت دور کمر به باسن با فشارخون بالا وجود دارد، اما یافتهها در بین مطالعات سازگار نبود (40-37). همگرایی اضافهوزن/چاقی و HTN بررسی عملکرد شاخصهای تنسنجی رایج چاقی عمومی و شکمی را در ردیابی افرادی که خطر ابتلا به بیماریهای قلبی عروقی دارند را ضروری میسازد (6). باتوجه به این که بار جهانی افزایش فشارخون به تدریج در کشورهای با درآمد کم و متوسط در چند دهه اخیر متمرکز شده است (6). بنابراین هدف ما از این مطالعه بررسی ارتباط بین اندازهگیریهای آنتروپومتریک با BP و تعیین بهترین شاخص پیشبینیکننده پرفشاری خون در جمعیت کوهورت شاهدیه یزد بود.
روش بررسی
مطالعه حاضر یک مطالعه توصیفی است که در سال 1398 انجام شده است. برای انجام این مطالعه از دادههای جمعآوری شده در مرحله اول مطالعه کوهورت شاهدیه استفاده شد. مطالعه کوهورت شاهدیه با هدف بررسی بیماریهای غیرواگیر و عوامل خطر آن در جمعیت 35 تا 70 ساله در شهرهای شاهدیه، زارچ و اشکذر واقع در استان یزد انجام شده است (shahedieh.ssu.ac.ir). مطالعه کوهورت شاهدیه یک مطالعه مبتنی بر جمعیت است و بخشی از مطالعه آیندهنگر پرشین کوهورت است که در 18 منطقه از ایران انجام شده است. سایر مطالعات کوهورت زیر مجموعه این مطالعه در دانشگاههای علوم پزشکی شهرکرد، شیراز، قم، کرمانشاه، مازندران، مشهد، یاسوج، ارومیه، تبریز، زاهدان، سبزوار، رفسنجان، گیلا، فسا، بندرعباس، اردبیل و اهواز انجان شده است. دادههای این مطالعه که یک مطالعه توصیفی است و از اطلاعات فاز اول مطالعه کوهورت شاهدیه یزد که بر روی 10194 نفر طی سالهای 95- 1394 انجام شد گرفته شده است. با توجه به اینکه جمعیت شاهدیه کمتر از 10000 نفر جمعیت داشت، برای رسیدن به جمعیت نمونه هدف منطقه زارچ و اشکذر نیز به مطالعه حاضر اضافه شدند. بهطوریکه تمام بزرگسالان شهر شاهدیه (4940 نفر) و زارچ (3780 نفر) و بخشی از بزرگسالان منطقه اشکذر (1474 نفر) وارد مطالعه شدند. مطالعه مقطعی حاضر پس از تصویب طرح توسط شورای پژوهشی و کسب مجوز از کمیته اخلاق و مسئولین مرتبط (کد اخلاق) بر روی تمام افرادیکه در مطالعه کوهورت شاهدیه 30 سال و بالاتر داشته باشند پس از لحاظ کردن معیارهای ورود و خروج صورت گرفته است. شرکتکنندگان از نظر وجود یا عدم وجود ابتلا به فشارخون مورد مقایسه قرار گرفتهاند. معیار ورود در این مطالعه سن بالای 30 سال و معیار خروج، شیردهی بود. در صورت تمایل به شرکت در مطالعه پس از اخذ فرم رضایت آگاهانه دعوت به همکاری شدند. طی مطالعه کوهورت شاهدیه، اطلاعات مورد نیاز این تحقیق از جمله: سن، جنسیت، سابقه خانوادگی، نمایه توده بدنی، دور کمر، دور باسن، دور مچ، فشارخون، HDL و LDL با استفاده از پرسشنامه، تستهای آزمایشگاهی انجام شده روی نمونه خون گرفته شده از افراد مورد مطالعه و اندازهگیری ابعاد بدنی از قبیل قد و وزن و دور کمر (دور کمر در محاذات ناف) جمعآوری شد. اندازهگیریهای آنتروپومتریک به دنبال پروتکل توصیه شده توسط سازمان بهداشت جهانی (WHO) انتخاب و انجام شد. کارکنان آموزش دیده اندازهگیریها را انجام دادند و اطلاعات دموگرافیک را جمعآوری کردند. اندازهگیری وزن و سایر شاخصهای تنسنجی با حداقل پوشش و بدون کفش، با دستگاه بدنسنج الکترونیک Omron صورت گرفت. ترازو حتما باید روی زمین سفت و مسطح باشد و روی فرش و موکت قرار نگیرد چون باعث اشتباه در اندازهگیری میگردد. از فرد خواسته شد تا کفش و جوراب خود را درآورده روی ترازو بایستد. قد افراد با ایستادن فرد پشت به دیوار به طوریکه پاشنه پا بر روی زمین و چسبیده به دیوار و در عین حال باسن نیز در تماس با دیوار باشد و فرد هنگام اندازهگیری قد، در وضعیت مناسب سر قرار داشته و کاملاً روبهرو را نگاه کند، بالاترین نقطه سر بیمار بر روی دیوار علامتگذاری شده و سپس قد با متر اندازهگیری و ثبت شده بود. BMI از تقسیم وزن (کیلوگرم) به مجذور قد (مترمربع) محاسبه شد. دور کمر در حد واسط حاشیه تحتانی دنده آخر و تاج استخوان ایلیاک در سطح ناف و در انتهای بازدم طبیعی از روی لباس اندازهگیری شده بود. دور باسن در حداکثر برآمدگی گلوتئال با استفاده از یک متر اندازهگیری شد. اندازهگیریها با استفاده از یک متر نواری غیر قابل ارتجاع بدون تحمیل هرگونه فشاری به بدن فرد با دقت 1/0 انجام گرفت. نسبت دور کمر به باسن (WHR) بییماران بهصورت تقسیم دور کمر به دور باسن، با واحدهای یکسان برای هر دو اندازه تعریف شد. اندازه دور مچ دست از هر دو سمت راست و چپ بدن و از ناحیه زائده نیزهای استخوانهای زند زیرین و زند زبرین با متر نواری بهدست آمد. فشارخون سیستولیک و دیاستولیک در یک اتاق ساکت و آرام، با استفاده از یک فشارسنج جیوه ای در حالت نشسته پس از 5 دقیقه استراحت توسط کارکنان آموزش دیده اندازهگیری شده بود. شرکت کننده باید حداقل 30 دقیقه قبل از اندازهگیری از مصرف سیگار، چای یا قهوه و انجام ورزش خودداری کرده باشد، برای دقت بیشتر، فشارخون دو بار مورد اندازهگیری قرار گرفت و میانگین دو مرحله محاسبه و ثبت شد. در این مطالعه طبق تقسیم بندی سازمان بهداشت جهانی شاخص توده بدنی کمتر از ۱۸ و نیم به عنوان زیر وزن طبیعی بین ۱۸ و نیم تا 99/24 به عنوان وزن طبیعی 30 و بالاتر به عنوان چاقی در نظر گرفته شد. از نظر چاقی دور شکمی در مردان دور کمر برابر یا بیشتر102 سانتیمتر ودر زنان دور کمربیشتر از ۸۸ سانتیمتر در به عنوان چاقی شکمی در نظر گرفته شد مقادیر نرمال فشارخون در صورت وجود فشار سیستولی کمتر از 120 میلیمتر جیوه و فشار دیاستولی کمتر از 80 میلیمتر جیوه، مرحله پیش پرفشاری خون، در صورت وجود فشار سیستول بین 120 تا 139، یا فشار دیاستول بین 80 تا 89 میلی متر جیوه و پرفشاری خون با وجود فشارسیستول ≥ 140 یا فشار دیاستول ≥ 90 میلیمتر جیوه مشخص میشود که خود به دو زیرگروه تقسیم می گردد. مرحله اول پرفشاری خون به صورت فشارخون سیستول بین 159 - 140 یا دیاستول بین 99 - 90 میلیمتر جیوه و مرحله دوم پرفشاری خون فشار سیستول مساوی یا بالاتر از 160 یا دیاستول مساوی یا بالاتر از 100 میلیمترجیوه را شامل میشود (32). در صورت وجود فشارخون با این معیار و یا مصرف داروهای ضد فشارخون و یا اینکه در صورتیکه فرد به این سوال، که پزشک برای شما تشخیص پرفشاری خون داده است، جواب مثبت دهد بهعنوان فردی که پرفشاری خون دارد در نظر گرفته شد. تسبت دور کمر به باسن برای زنان بیشتر از 8/0 و برای مردان بیشتر از 95/0 غیر نرمال در نظر گرفته شد.در مورد LDL نیز محدوده بالاتر از 100 غیر نرمال و HDL نیز در مردان بیشتر از 40 و در زنان بیشتر از 50 نرمال میباشد. برای کلسترول تام کمتر از 200 نرمال در نظر گرفته میشود (33).
تجزیه و تحلیل آماری
دادهها پس از جمعآوری با نرمافزارSTATA تحلیل شد. دادهها بهصورت انحراف معیار ± میانگین و تعداد (درصد) ارائه شده است. برای تجزیه و تحلیل و کدگذاری دادهها از آزمون کای دو و تست دقیق فیشر، t test، ANOVA، یا معادل ناپارامتریک آنها استفاده شد. از رگرسیون چند متغیره هم برای بررسی عوامل معنیدار موثر در ابتلا به فشارخون بالا استفاده گردید. پس از انجام آزمونهای تک متغیره، متغیرهای مستقلی که سطح معنیداری آنها کمتر از 2/0باشد، وارد مدل رگرسیون لجستیک میشود. ارزیابی توانایی شاخصهای آنتروپومتریک در پیشبینی HTN با استفاده از تحلیل منحنی راک انجام گرفت. در تمام آنالیزها P کمتر از 05/0 از نظر آماری معنادار درنظر گرفته شد.
نتایج
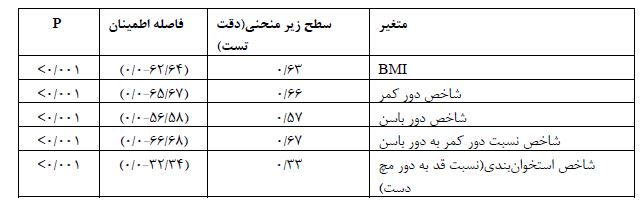
در مطالعه مقطعی حاضر، آنالیزها در 9956 نفر (6/49% زن) از جمعیت بالای 30 سال شهر شاهدیه انجام شد. میانگین سنی شرکتکنندگان 53/9±36/48 سال بود. توزیع فراوانی متغیرهای آنتروپومتریک جمعیت مورد مطالعه نشان داد که 4/42 درصد از افراد اضافهوزن، 8/24 درصد چاقی درجه 1، 1/7 درصد چاقی درجه 2 و 9/1 درصد چاقی درجه 3 داشتند. 2/1 درصد از شرکتکنندگان در این مطالعه لاغر بودند و 6/22 درصد از افراد نمایه توده بدنی نرمال داشتند. شاخص دور کمر و WHR (نسبت دور کمر به دور باسن) به ترتیب در 4/50 درصد و 6/57 درصد از افراد در محدوده غیرنرمال قرار داشت. همچنین، 3/4 درصد در طبقه استخوانبندی کوچک، 3/23 درصد در طبقه استخوانبندی متوسط و 4/72 درصد در طبقه استخوانبندی درشت دستهبندی شدند. طبق نتایج (جدول1)، 1/20 درصد از جمعیت مورد مطالعه مبتلا به دیابت و 7/36 درصد از شرکت کنندگان فشارخون بالا داشتند. طبقهبندی سطوح فشارخون نشان داد که 3/14 درصد از شرکت کنندگان مبتلا به فشارخون درجه 1 و 8/7 درصد مبتلا به فشارخون درجه 2 بودند؛ همچنین 4/17 درصد از افراد مورد مطالعه داروی فشارخون مصرف می کردند. همان طور که در (جدول 2) نشان داده شده است بین ابتلا به فشارخون با متغیرهای سن، جنس و سطح تحصیلات رابطه آماری معناداری وجود دارد. 9/70 درصد افراد گروه سنی 74-65 سال مبتلا به فشارخون بودند؛ بنابراین ابتلا به فشارخون با افزایش سن بیشتر شده است. همچنین ابتلا به فشارخون در مردان بیشتر از زنان و در افراد بیسواد بیشتر از افراد تحصیلکرده بوده است. (جدول 3) ارتباط چهار شاخص آنتروپومتریک را با HTN نشان میدهد. طبق نتایج جدول فوق، بین شاخصهای BMI، استخوانبندی، نسبت دور کمر به دور باسن (WHR) و دور کمر افراد با ابتلا به فشارخون رابطه آماری معناداری وجود دارد (05/0>p). در مطالعه حاضر، بیش از نیمی از افرادیکه چاقی درجه 2 و درجه 3 داشتند مبتلا به فشارخون بودند در حالیکه شیوع فشارخون در افراد لاغر و نرمال کمتر بوده است. همچنین ابتلا به فشارخون در افراد دارای استخوانبندی درشت، دور کمر بالاتر و WHR بیشتر، افزایش پیدا کرده است. طبق نتایج بهدست آمده از تحقیق پیش رو، بین ابتلا به فشارخون با سطوح کلسترول، HDL، LDL و تریگلیسرید سرم افراد رابطه آماری قابل ملاحظهای وجود دارد (05/0>p). بهطوریکه ابتلا به فشارخون در افراد با سطح کلسترول ،LDL و تریگلیسرید سرم غیرنرمال بیشتر از سایر افراد است. یافتههای بهدست آمده از این مطالعه نشان دادند که بین سابقه ابتلا به فشارخون در بستگان درجه یک، دو و ابتلا به دیابت با ابتلا به فشارخون رابطه آماری معناداری وجود دارد (05/0>p). (جدول 4)، نتایج نسبت شانس تعدیل یافته ابتلا به فشارخون بر اساس متغیرهای دموگرافیک و آنتروپومتریک را نشان میدهد. براساس نتایج بهدست آمده، متغیرهای جنس، BMI، سن، سطح تحصیلات، تریگلیسرید، ابتلا به دیابت و سابقه فشارخون در بستگان درجه یک و دو از مهم ترین متغیرهای پیشبینیکننده ابتلا به فشارخون بودند. شانس ابتلا به فشارخون بهطور معناداری در زنان کمتر از مردان بوده است. همچنین با افزایش BMI افراد، بهطور معناداری شانس ابتلا به فشارخون افزایش یافته است به طوریکه شانس ابتلا به فشارخون در افراد با BMI نرمال 94/1 برابر، در افراد دچار اضافهوزن 63/3 برابر، در افراد دارای چاقی درجه یک 88/5 برابر و در افراد با چاقی درجه دو و سه به ترتیب 67/9 و 73/19 برابر بیشتر از افراد با BMI لاغر بوده است. سطح تحصیلات اثر حفاظتی در برابر ابتلا به فشارخون داشته است؛ بهطوریکه با افزایش سطح تحصیلات شانس ابتلا به فشارخون نسبت به افراد بیسواد بهطور معناداری کاهش پیدا کرده است. همچنین شانس ابتلا به فشارخون در افرادی که سطح بالایی از تریگلیسرید داشتند 33/1 برابر بیشتر از افراد با سطح نرمال تری گلیسرید بود. شانس ابتلا به فشارخون در افراد مبتلا به دیابت 75/1 برابر بیشتر از افراد غیر دیابتی بوده است. افرادیکه در بستگان درجه یک و درجه دو سابقه ابتلا به فشارخون داشتند شانس ابتلا به فشارخون در آن ها به ترتیب 97/1 و 21/1 برابر بیشتر از افراد بدون سابقه خانوادگی ابتلا به فشارخون بوده است. منحنی راک (ROC) نمودارهای مربوط به متغیرهای آنتروپومتریک را برای وجود پرفشاری خون با هم مقایسه میکند. براساس این نمودار، قویترین شاخصهای مرتبط با فشارخون برای بیماران انتخاب می گردد؛ بنابراین، بیشترین ارزش تشخیصی و دقت در تعیین ابتلا به فشارخون، به شاخص WHR (نسبت دور کمر به دور باسن، 67/0) مربوط میگردد. همچنین شاخص استخوان بندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی (33/0) را در تعیین ابتلا به فشارخون دارد.
جدول1: توزیع فراوانی دیابت، ابتلا به فشارخون، سطوح فشارخون و درمان دارویی فشارخون افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394
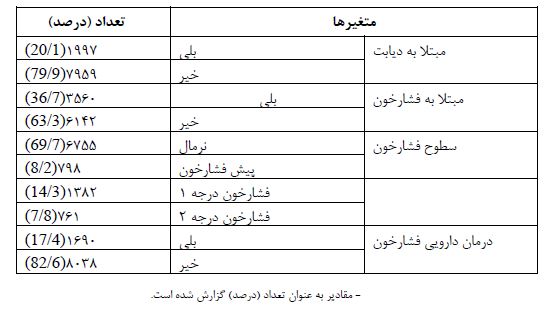
جدول2: ارتباط بین ابتلا به فشارخون با متغیرهای دموگرافیک افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394
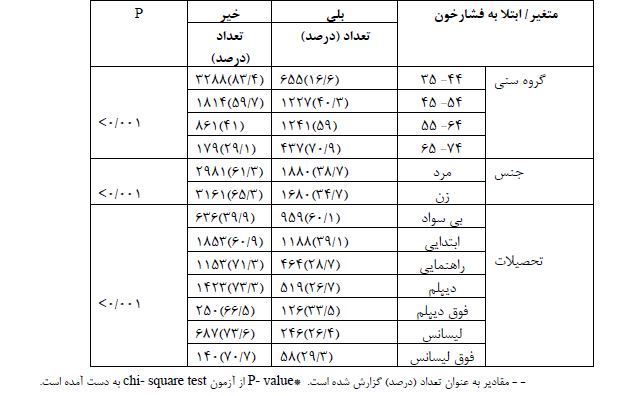
جدول3: ارتباط بین ابتلا به فشارخون با متغیرهای آنتروپومتریک افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394
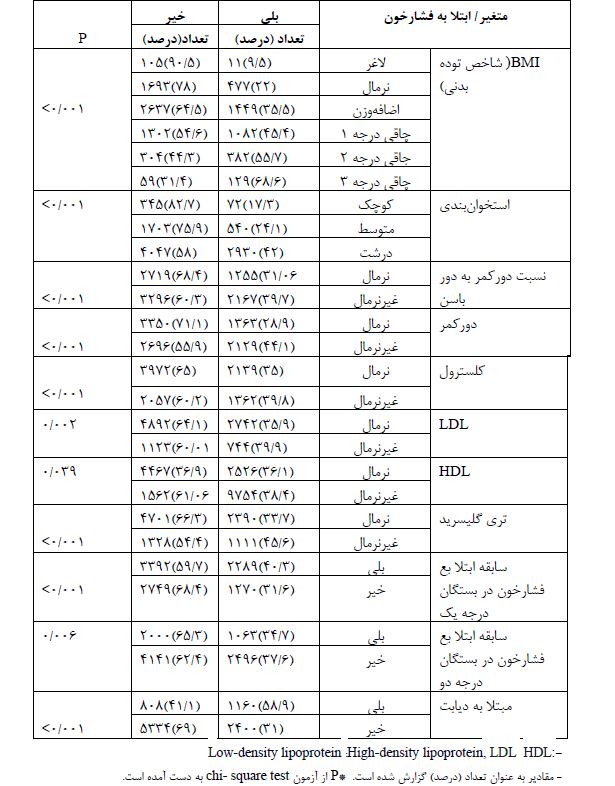
جدول4: نسبت شانس تعدیل یافته ابتلا به فشارخون بر اساس شاخصهای متغیرهای دموگرافیک و آنتروپومتریک افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394
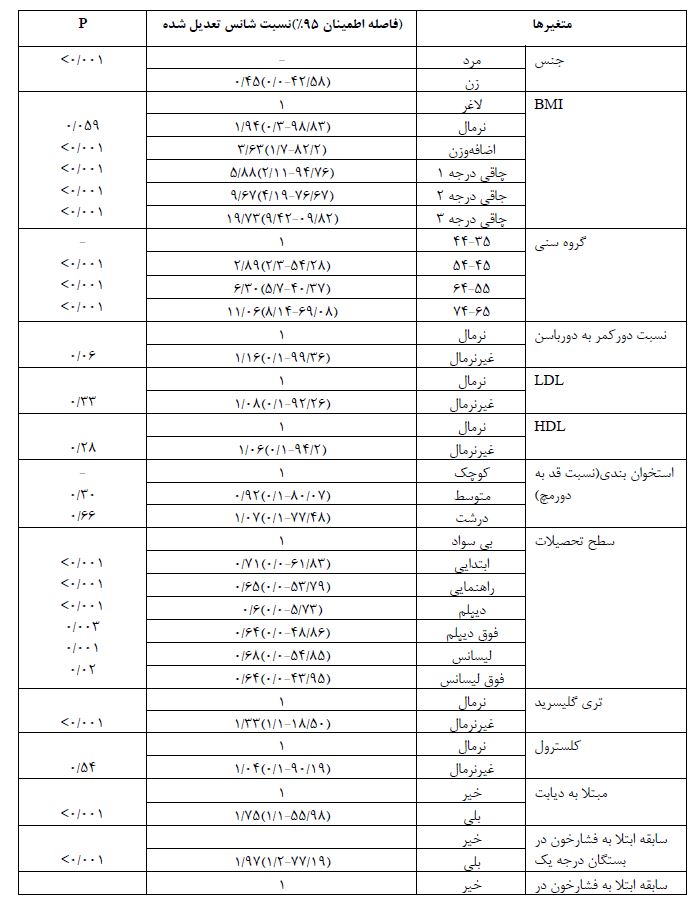

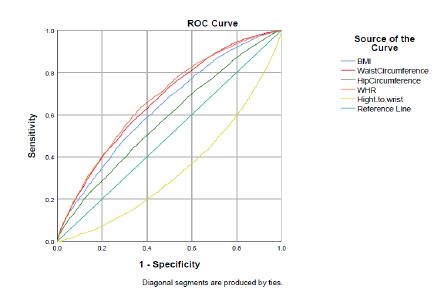
نمودار 1: مقایسه ارزش تشخیصی شاخصهای تنسنجی (نمایه توده بدن، دور کمر، دور باسن،اندازه دور کمر به دور باسن،دور مچ) در تعیین ابتلا به فشارخون
جدول5: مقایسه ارزش تشخیصی شاخصهای تن سنجی در تعیین ابتلا به فشارخون با استفاده از منحنی راک
بحث
به دنبال افزایش بیماریهای مزمن غیرواگیر، شاهد افزایش روزافزون ابتلا به بیماریهای قلبی عروقی، دیابت، چاقی و سرطان هستیم. در این میان فشارخون بالا شایعترین نگرانی برای سلامت عمومی است (42). بنابراین در این مطالعه، ارتباط بین پارامترهای آنتروپومتریک و فشارخون را در جمعیت کوهورت شاهدیه یزد تجزیه و تحلیل کردیم. دادههای ما نشان داد که بیشتر شاخصهای آنتروپومتریک بدن بهطور قوی با فشارخون در کل جمعیت مرتبط بودند. همانطور که انتظار میرفت، بین ابتلا به فشارخون با متغیرهای سن، جنس، سطح تحصیلات، BMI، استخوانبندی، نسبت دور کمر به دور باسن (WHR) و دور کمر افراد رابطه آماری معناداری وجود دارد. طبق نتایج بهدست آمده از تحقیق پیش رو، بین ابتلا به فشارخون با سطوح کلسترول، HDL،LDL و تریگلیسرید سرم افراد رابطه آماری قابل ملاحظهای وجود دارد. براساس نتایج به دست آمده، متغیرهای جنس، BMI، سن، سطح تحصیلات، تریگلیسرید، ابتلا به دیابت و سابقه فشارخون در بستگان درجه یک و دو از مهمترین متغیرهای پیشبینیکننده ابتلا به فشارخون بودند. بیشترین ارزش تشخیصی در تعیین ابتلا به فشارخون، به شاخص WHR (نسبت دور کمر به دور باسن) مربوط میگردد و شاخص استخوانبندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی را در تعیین ابتلا به فشارخون دارد. تا آنجا که میدانیم، این اولین مطالعهای است که تفاوت شاخصهای تنسنجی چاقی را در ارتباط با فشارخون بالا در یزد بررسی میکند. طبق یافتههای بهدست آمده از مطالعه حاضر، ابتلا به فشارخون با افزایش سن بیشتر شده است. همچنین ابتلا به فشارخون در مردان بیشتر از زنان بوده است. شانس ابتلا به فشارخون بهطور معناداری در زنان کمتر از مردان بوده است. این تفاوت مشخص شده بین جنسیتها با نتایج مطالعات قبلی مطابقت دارد.Mekhancha و همکاران در مطالعهای با هدف ارزیابی ارتباط پارامترهای آنتروپومتریک با فشارخون و شناسایی مرتبطترین پارامترهای مورد استفاده در مطالعات نظارت بر سلامت دریافتند که علیرغم چربی بدن بالاتر در زنان، فشارخون بالا به وضوح در مردان نسبت به زنان شایعتر بود؛ علت این امر را میتوان این گونه توضیح داد که محل ذخیرهسازی چربی در بدن اهمیت زیادی دارد (42). با اینحال Islam و همکاران در مطالعه خود نشان دادند که شانس ابتلا به فشارخون بالا در زنان بیشتر است که با یافتههای بهدست آمده از مطالعه حاضر همخوانی ندارد (6). در مطالعه ما، شاخص توده بدنی بهطور قابلتوجهی با فشارخون بالا مرتبط بود، اما رگرسیون نشان داد که ارزش پیشبینی این شاخص متوسط میباشد؛ این نکته با دادههای بهدست آمده از مطالعات قبلی سازگاری دارد (42). فرض بر این است که تغییر در سبک زندگی و رژیم غذایی و فعالیت بدنی کمتر به افزایش وزن و در نتیجه افزایش ابتلا به فشارخون کمک میکند (43). در تحقیق پیش رو، بین شاخصهای BMI، استخوانبندی، نسبت دور کمر به دور باسن (WHR) و دور کمر افراد با ابتلا به فشارخون رابطه آماری قابلتوجهی یافت شد. یافتههای بهدست آمده از این مطالعه با بسیاری از مطالعات انجام شده در این زمینه همراستا است. Kok و همکاران در سال 2021 در مطالعه خود نشان دادند که دور کمر و نسبت دور کمر به دور باسن بالا منعکس کننده چاقی شکمی است که میتواند بهعنوان عامل خطر برای بیماریهای قلبی و متابولیک درنظر گرفته شود (43). همچنین در مطالعه Lahole و همکاران و در مطالعه Chhabra و همکاران رابطه معنیداری بین BP و BMI مشاهده شد که با یافتههای مطالعه ما مطابقت داشت (44, 43). Lahole و همکاران در سال 2021 دریافتند که دور کمر و نسبت دور کمر به دور باسن برای شرکت کنندگان مبتلا به HTN بیشتر است و ارتباط معنیداری بین BMI، WC و WHR با HTN مشاهده شد (47). نتایج بهدست آمده از این مطالعه مشابه نتایج تحقیق Sah و همکاران بود (47). Islam و همکاران در سال 2021 در تجزیه و تحلیل منحنی ROC دریافتند که دورکمر بالاترین قدرت ارتباط با HTN دارد و در مطالعه آنها BMI در پیشبینی HTN ر زنان بهتر از WC عمل کرد؛ با این وجود، WC نسبت به تغییر در خطر HTN بر حسب قد حساس نیست، زیرا قد را در نظر نمی گیرد، و WC در این تجزیه و تحلیل از BMI بهتر بود (6). Saif و همکاران در سال 2021 گزارش کردند که BMI، دور کمر و نسبت دور کمر به باسن با فشارخون بالا مستقل از متغیرهای اجتماعی-اقتصادی و رفتاری در مردان مرتبط است (1). آنها همچنین دریافتند که دور کمر با فشارخون بالا مستقل از BMI در مردان و زنان ارتباط دارد (1). با اینحال، در مطالعه آنها نسبت دور کمر به باسن با فشارخون بالا مستقل از BMI تنها در مردان و نه زنان ارتباط قابلتوجهی را نشان داد (1). مشابه یافتههای ما، BMI و دور کمر با فشارخون بالا در جنوب اتیوپی، چین، ایران و انگلیس بدون تعدیل متغیرهای کمکی اجتماعی-اقتصادی و رفتاری و در سوئد، پس از تعدیل برای متغیرهای اجتماعی-اقتصادی مرتبط بود (34،39،40،46،48). اگرچه بسیاری از مطالعات عملکرد پیشبینی شاخصهای آنتروپومتریک رایج را بررسی کردهاند، یافتهها همچنان متفاوت هستند. De Oliveira و همکارانش هیچ تفاوت قابلتوجهی در AUCs برای BMI و WC در پیشبینی HTN در یک گروه برزیلی پیدا نکردند (تعداد = 1627، محدوده سنی 18-102 سال) (49). در یک مطالعه مقطعی اخیر (1488=n) از چین که در آن شیوع HTN 52.6 درصد بود، AUC دور کمر برای HTN نسبت به BMI در هر دو جنس، تفاوت قابلتوجهی داشت (51). ناهمگونی این یافتهها میتواند منعکس کننده تفاوتهای قومیتی در توزیع منطقهای چربی در بدن باشد (52،53). ارتباط مثبت مشاهده شده شاخصهای آنتروپومتریک با HTN با مطالعات قبلی از یونان، ایتالیا، آلبانی، ایران و جاهای دیگر مطابقت دارد (58-54، 6). مکانیسمهای متنوعی که چاقی یا افزایش چربی را با HTN مرتبط میکند، به اختلال عملکرد بافت چربی مرتبط میگردد که با تولید بیش از حد آدیپوکینهای پیش التهابی (مانند لپتین) و سرکوب آدیپوکینهای ضد التهابی (مانند آدیپونکتین) مشخص میشود. این موضوع با التهاب مزمن، استرس اکسیداتیو، اختلال عملکرد اندوتلیال، و فعال شدن نامطلوب سیستمهای رنین آنژیوتانسین-آلدوسترون و سیستم عصبی سمپاتیک همراه است. این تغییرات باعث میشود که شانس ابتلا به فشارخون بالا به اوج خود برسد (59, 8). در مطالعه حاضر، بیشترین ارزش تشخیصی در تعیین ابتلا به فشارخون، به شاخص WHR (نسبت دور کمر به دور باسن) مربوط میگردد و شاخص استخوانبندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی را در تعیین ابتلا به فشارخون دارد. یافتهها نشان داد که دور کمر میتواند پیشبینیکننده بهتری برای فشارخون بالا نسبت به BMI باشد که مطابق با مطالعات قبلی است (1). Mekhancha و همکاران در تحقیقی که بر روی 589 دانش آموز در الجزایر انجام دادند به این نتیجه رسیدند که بیشتر شاخصهای آنتروپومتریک مانند شاخصهای BMI، دور کمر به باسن، نسبت دور کمر به قد کاندیداهای خوبی برای پیشبینی BP میباشند، اما بهنظر میرسد اندازهگیریهای ساده آنتروپومتریک برای پیشبینی فشارخون بسیار مفید بهنظر میرسند (42). در مطالعه دیگری در سال 2021، AUC نسبت دور کمر به باسن بالاترین ارزش پیشبینی فشارخون بالا را در بین مردان نشان داد؛ این مطالعه همچنین گزارش کرد که AUC دور کمر بالاتر از AUC BMI در مردان و زنان است، اگرچه این تفاوت چندان زیاد نبود که با یافتههای بهدست آمده از مطالعه پیش رو موافق است (1). تجزیه و تحلیل متا رگرسیون مطالعات آیندهنگر نشان داد که WC و WHR هر دو پیشبینیکننده خوبی برای بیماریهای قلبی عروقی هستند (54). در مطالعهای که بر روی 622 فرد اردنی انجام شد، WC بهعنوان یک پیشبینیکننده مستقل فشارخون معرفی شد (55). متاآنالیز دیگری نشان داد که WHtR ابزار غربالگری خوبی برای تشخیص بیماریهای قلبی متابولیک است (24). با اینحال، برخی از مطالعات یافتههای متناقض را گزارش کردند: یک متاآنالیز از مطالعات انجام شده در منطقه آسیا و اقیانوسیه وجود تفاوتهای سیستماتیک بین متغیرهای تنسنجی مختلف را در رابطه آنها با فشارخون بالا نشان نداد (56). چندین مطالعه ارتباط قویتری بین BMI با فشارخون بالا نسبت به دور کمر پیدا کردند (58, 57). دلایل چنین اختلافاتی در بین مطالعات قبلی مشخص نیست اما ممکن است تا حدی به دلیل تفاوت در قومیت، جنس یا گروههای سنی مورد نظر در بین این مطالعات باشد زیرا تنوع بین فردی در درجه چاقی شکمی ممکن است در برخی از این مطالعات بهعنوان فاکتور محدود کننده درنظر گرفته شود (1). بنابراین بهنظر میرسد که شاخصهای مختلفی در مطالعات مختلف توصیه میشود که رتبهبندی را دشوار میکند. دلایل مختلفی ممکن است تنوع نتایج گزارش شده در مقالات را توضیح دهد. نتایج میتواند به انتخاب و تعداد اندازهگیریهای درنظر گرفته شده بستگی داشته باشد. این احتمال وجود دارد که چنین تفاوتهایی در نتیجه تفاوت در قومیت/ نژاد و سایر عوامل اجتماعی جمعیت شناختی رخ دهد. با این وجود، بهنظر میرسد که WC BMI، WHR و WHtR به طور کلی به عنوان کاندیدای خوبی انتخاب میشوند و اغلب در مطالعات اپیدمیولوژیک استفاده میشوند (5). نتایج ما اعتبار این شاخصها را تأیید میکند.
نتیجهگیری
بهطورکلی یافتههای مطالعه حاضر حاکی از شواهدی درمورد ارزش شاخص نسبت دور کمر به دور باسن و شاخص دور کمر در مقایسه با سایر شاخصهای تنسنجی در پیشبینی عوامل خطر مرتبط با ابتلا به فشارخون در بزرگسالان است. به طور خلاصه، یافتههای ما ارتباط مثبت و قابلتوجهی از شاخصهای تنسنجی انتخابی چاقی عمومی و شکمی (WHR، دور کمر، BMI) با HTN را پیشنهاد کرد. ابتلا به فشارخون با افزایش توده بدنی، دورکمر و دور کمر به دور باسن بیشتر میشود. این به وضوح نشان میدهد که افزایش چاقی یک عامل خطر برای HTN است. شاخصهای آنتروپومتریک بهویژه WHR (نسبت دور کمر به دور باسن) و دور کمر (WC) میتوانند در شناسایی افراد با خطر افزایش HTN امیدوارکننده باشند؛ در حالیکه، شاخص استخوانبندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی را در تعیین ابتلا به فشارخون دارد. به دلیل سادگی و استفاده گسترده در عمل، WHR و WC این پتانسیل را دارند که در مراقبتهای اولیه در سراسر کشور ادغام شوند. با اینحال، هنوز در مورد بهترین شاخصهایی که باید استفاده شود، اختلاف نظر وجود دارد. مطالعه ما مرتبطترین پارامترها را برای پیشبینی فشارخون در بزرگسالان شناسایی کرد و نشان داد که اندازهگیریهای ساده آنتروپومتریک (نسبت دور کمر به دور باسن و دور کمر) ابزار غربالگری ارزشمندی برای ارزیابی خطرات قلبی عروقی هستند و در طول مداخلات کنترل فشارخون بالا، مانند مدیریت رژیم غذایی و فعالیت بدنی، به جای نظارت بر وزن بدن، بایستی کنترل شوند. نسبت دور کمر به دور باسن و دور کمر را می توان حتی در شرایطی که منابع ضعیفی در کشورهای در حال توسعه دارد اندازهگیری کرد. همچنین غربالگری منظم WHR، BMI و دور کمر برای پیشبینی خطرات فشارخون بالا مفید خواهد بود. به منظور حمایت از ارتباط علیت و غلبه بر محدودیت مطالعه مقطعی حاضر، مطالعات طولی بیشتر ضروری است.
حامی مالی: ندارد
تعارض در منافع: وجود ندارد.
ملاحظات اخلاقی
به منظور انجام مطالعه حاضر نیز، مجوز لازم از کمیته اخلاق دانشگاه علوم پزشکی شهید صدوقی یزد با کد IR.SSU.SPH.REC.1397.031 کسب گردید.
مشارکت نویسندگان
در ارائه ایده، حسین فلاحزاده در طراحی مطالعه، علی دهقانی در جمعآوری دادهها، علی حقدوست و لعیا فلاحزاده در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
چاقی یک عامل شناخته شده تعیین کننده فشارخون است (1). شواهد رو به رشدی نشان دهنده رابطه شیوع بالای چاقی و فشارخون بالا است و پیشگیری از آن یک مسئله اساسی بهداشت عمومی است (3, 2). مکانیسمهای پرفشاری خون (HTN) مرتبط با چاقی بهدنبال افزایش بازجذب سدیم در کلیهها شامل نقش سیستم عصبی سمپاتیک کلیه، فشردهسازی کلیه توسط چربی احشایی، و افزایش سطح هورمونهای ضد ناتریورتیک و آدیپوکینها است (4). جالب توجه است که نقش مقاومت به انسولین بهعنوان یک عامل تحریک کننده برای مکانیسمهای دیگر در HTN اخیرا معرفی شده است (5). افزایش فشارخون (BP) همچنان یک نگرانی جهانی برای سلامتی و یکی از نگرانیهای عمده بهداشت عمومی جهانی است (6). پرفشاری خون سومین علت مرگ و میر در سراسر جهان و شایعترین عامل خطر بیماریهای قلبی عروقی در نظر گرفته میشود (7). HTN در خطر ابتلا به بیماریهای غیرواگیر نیز نقش دارد (9, 8). بر اساس مطالعه بار جهانی بیماریها، آسیبها و عوامل خطر (GBD) در سال 2019، فشارخون سیستولیک (SBP) بالا، در صدر فهرست 87 عامل خطر است که حدود 8/10میلیون مرگ را در سطح جهان بهخود اختصاص میدهند (10). پیشبینی میشود تعداد بزرگسالان مبتلا به فشارخون تا سال 2025 به 56/1 میلیارد نفر برسد (11). WHO گزارش داد که شیوع استاندارد شده فشارخون بالا در کشورهای با درآمد کم و متوسط بیشتر از کشورهای با درآمد بالا است (13, 12). از سوی دیگر، پنج میلیون مرگ تخمین زده شده به شاخص توده بدنی (BMI) بیشتر از 25-20 کیلوگرم بر مترمربع نسبت داده میشود (10). در سراسر جهان، BMI بالا بین سالهای 1990 تا 2017، 4/70 درصد افزایش یافت که بالاترین میزان در بین تمام عوامل خطر ارزیابیشده در GBD 2017 بود (14). این امر بهویژه برای کشورهای در حال گذار و با درآمد متوسط مشکلساز است زیرا همزمان با توسعه اجتماعی-اقتصادی، تغییرات چاقی را در الگوهای رژیم غذایی و فعالیت بدنی در سطح جمعیت تجربه میکنند (7). شاخصهای آنتروپومتریک مانند شاخص توده بدن ((BMI، وزن بر حسب کیلوگرم/قد (m2))، دور کمر (WC)، نسبت دور کمر به باسن (WHR) و نسبت دور کمر به قد (WHtR)، نشان دهنده توده بافت چربی است و ارتباط مثبتی با خطر ابتلا به HTN دارد (20-15). شاخصهای دور کمر و نسبت دور کمر به باسن درجه چاقی شکمی را نشان میدهند (1). در تحقیقات و عمل از BMI بهطور گسترده برای تعریف اضافهوزن و چاقی استفاده میشود (6). چاقی بهعنوان30 BMI ≥ کیلوگرم بر مترمربع، اضافهوزن بین 25 تا 9/29 کیلوگرم بر مترمربع و وزن بدن سالم بین 5/18 تا 9/24 کیلوگرم بر مترمربع تعریف میشود (21). با اینوجود، BMI توزیع چربی منطقهای و نسبتهای بدن و تغییرات آنها در بین جمعیتها را نشان نمیدهد (23, 22). در حالیکه چاقی مرکزی ارتباط قویتری با خطر متابولیک قلبی نسبت به چاقی عمومی نشان میدهد، BMI نمیتواند مورد اول را اندازهگیری کند (24). نسبت دور کمر به قد (WHtR) با اصلاح WC برای قد افراد، این محدودیت را تاحدی برطرف میکند (25). گفته میشود شیوع HTNدر بسیاری از کشورهای در حال توسعه، بهویژه در جوامع شهری، به اندازه کشورهای توسعه یافته است (26). گزارش شده است که شیوع HTN در بزرگسالان دارای اضافهوزن و چاق در مقایسه با همتایان با وزن طبیعی آنها تقریباً دو برابر بیشتر است، و ارتباط چاقی با HTN فقط به چربی اضافی بدن مربوط نمیشود، بلکه بیشتر به توزیع آن مربوط میشود (27, 24). در مطالعهای که توسط گوپتا و همکاران در هند با عنوان عوامل خطر چاقی انجام گردید در مردان و زنان گروه سنی 29-20،در مقایسه با گروه سنی 15-19 سال انجام شد ، نسبت شانس عوامل خطر برای چاقی به ترتیب برابر 6/1، 8/0، چاقی تنهای 5/4، 1/3، و فشارخون بالا 6/2، 8/4 بود(28). در مطالعهای دیگری از چین در میان بزرگسالان20 تا 44 سال خطر ابتلا به پرفشاری خون نسبت به افراد دارای وزن طبیعی به ترتیب نسبت شانس 265/6 و325/2 بهدست آوردند (29). بنابراین ارزیابی چاقی در بزرگسالان جوان مهم است زیرا منجر به عوامل خطر قلبی-عروقی متعدد مانند HTN میشود (30). اپیدمی رو به رشد چاقی منبع اصلی افزایش هزینههای بهداشتی، عوارض و مرگ و میر ناشی از فشارخون بالا، دیابت نوع 2، دیسلیپیدمی، برخی سرطانها و بیماریهای قلبی عروقی است (30). گزارشها نشان میدهند که رابطه مثبتی بین اضافهوزن یا چاقی و خطر ابتلا به فشارخون (BP) بالا وجود دارد (31). مشابه چاقی، فشارخون بالا یک معیار کلیدی است که پیامدهای منفی برای سلامتی دارد و در نتیجه بیماریهای قلبی عروقی را افزایش میدهد (30). از آنجاییکه چاقی یکی از مهمترین عوامل تعیین کننده فشارخون بالا است، تلاشهای بهداشت عمومی برای پیشگیری و کنترل اضافهوزن باید همراه با اقدامات دیگری مانند کاهش مصرف نمک تقویت شود (36-31). شاخصهای تنسنجی مناسب باید برای نظارت بر پیشرفت چنین مداخلات بهداشت عمومی شناسایی شوند، زیرا شاخصهای تنسنجی مختلف ممکن است ارتباط متفاوتی با فشارخون بالا داشته باشند (30). مطالعات قبلی در انگلستان، ایران، سوئد و برزیل نشان داد که ارتباط BMI، دور کمر و نسبت دور کمر به باسن با فشارخون بالا وجود دارد، اما یافتهها در بین مطالعات سازگار نبود (40-37). همگرایی اضافهوزن/چاقی و HTN بررسی عملکرد شاخصهای تنسنجی رایج چاقی عمومی و شکمی را در ردیابی افرادی که خطر ابتلا به بیماریهای قلبی عروقی دارند را ضروری میسازد (6). باتوجه به این که بار جهانی افزایش فشارخون به تدریج در کشورهای با درآمد کم و متوسط در چند دهه اخیر متمرکز شده است (6). بنابراین هدف ما از این مطالعه بررسی ارتباط بین اندازهگیریهای آنتروپومتریک با BP و تعیین بهترین شاخص پیشبینیکننده پرفشاری خون در جمعیت کوهورت شاهدیه یزد بود.
روش بررسی
مطالعه حاضر یک مطالعه توصیفی است که در سال 1398 انجام شده است. برای انجام این مطالعه از دادههای جمعآوری شده در مرحله اول مطالعه کوهورت شاهدیه استفاده شد. مطالعه کوهورت شاهدیه با هدف بررسی بیماریهای غیرواگیر و عوامل خطر آن در جمعیت 35 تا 70 ساله در شهرهای شاهدیه، زارچ و اشکذر واقع در استان یزد انجام شده است (shahedieh.ssu.ac.ir). مطالعه کوهورت شاهدیه یک مطالعه مبتنی بر جمعیت است و بخشی از مطالعه آیندهنگر پرشین کوهورت است که در 18 منطقه از ایران انجام شده است. سایر مطالعات کوهورت زیر مجموعه این مطالعه در دانشگاههای علوم پزشکی شهرکرد، شیراز، قم، کرمانشاه، مازندران، مشهد، یاسوج، ارومیه، تبریز، زاهدان، سبزوار، رفسنجان، گیلا، فسا، بندرعباس، اردبیل و اهواز انجان شده است. دادههای این مطالعه که یک مطالعه توصیفی است و از اطلاعات فاز اول مطالعه کوهورت شاهدیه یزد که بر روی 10194 نفر طی سالهای 95- 1394 انجام شد گرفته شده است. با توجه به اینکه جمعیت شاهدیه کمتر از 10000 نفر جمعیت داشت، برای رسیدن به جمعیت نمونه هدف منطقه زارچ و اشکذر نیز به مطالعه حاضر اضافه شدند. بهطوریکه تمام بزرگسالان شهر شاهدیه (4940 نفر) و زارچ (3780 نفر) و بخشی از بزرگسالان منطقه اشکذر (1474 نفر) وارد مطالعه شدند. مطالعه مقطعی حاضر پس از تصویب طرح توسط شورای پژوهشی و کسب مجوز از کمیته اخلاق و مسئولین مرتبط (کد اخلاق) بر روی تمام افرادیکه در مطالعه کوهورت شاهدیه 30 سال و بالاتر داشته باشند پس از لحاظ کردن معیارهای ورود و خروج صورت گرفته است. شرکتکنندگان از نظر وجود یا عدم وجود ابتلا به فشارخون مورد مقایسه قرار گرفتهاند. معیار ورود در این مطالعه سن بالای 30 سال و معیار خروج، شیردهی بود. در صورت تمایل به شرکت در مطالعه پس از اخذ فرم رضایت آگاهانه دعوت به همکاری شدند. طی مطالعه کوهورت شاهدیه، اطلاعات مورد نیاز این تحقیق از جمله: سن، جنسیت، سابقه خانوادگی، نمایه توده بدنی، دور کمر، دور باسن، دور مچ، فشارخون، HDL و LDL با استفاده از پرسشنامه، تستهای آزمایشگاهی انجام شده روی نمونه خون گرفته شده از افراد مورد مطالعه و اندازهگیری ابعاد بدنی از قبیل قد و وزن و دور کمر (دور کمر در محاذات ناف) جمعآوری شد. اندازهگیریهای آنتروپومتریک به دنبال پروتکل توصیه شده توسط سازمان بهداشت جهانی (WHO) انتخاب و انجام شد. کارکنان آموزش دیده اندازهگیریها را انجام دادند و اطلاعات دموگرافیک را جمعآوری کردند. اندازهگیری وزن و سایر شاخصهای تنسنجی با حداقل پوشش و بدون کفش، با دستگاه بدنسنج الکترونیک Omron صورت گرفت. ترازو حتما باید روی زمین سفت و مسطح باشد و روی فرش و موکت قرار نگیرد چون باعث اشتباه در اندازهگیری میگردد. از فرد خواسته شد تا کفش و جوراب خود را درآورده روی ترازو بایستد. قد افراد با ایستادن فرد پشت به دیوار به طوریکه پاشنه پا بر روی زمین و چسبیده به دیوار و در عین حال باسن نیز در تماس با دیوار باشد و فرد هنگام اندازهگیری قد، در وضعیت مناسب سر قرار داشته و کاملاً روبهرو را نگاه کند، بالاترین نقطه سر بیمار بر روی دیوار علامتگذاری شده و سپس قد با متر اندازهگیری و ثبت شده بود. BMI از تقسیم وزن (کیلوگرم) به مجذور قد (مترمربع) محاسبه شد. دور کمر در حد واسط حاشیه تحتانی دنده آخر و تاج استخوان ایلیاک در سطح ناف و در انتهای بازدم طبیعی از روی لباس اندازهگیری شده بود. دور باسن در حداکثر برآمدگی گلوتئال با استفاده از یک متر اندازهگیری شد. اندازهگیریها با استفاده از یک متر نواری غیر قابل ارتجاع بدون تحمیل هرگونه فشاری به بدن فرد با دقت 1/0 انجام گرفت. نسبت دور کمر به باسن (WHR) بییماران بهصورت تقسیم دور کمر به دور باسن، با واحدهای یکسان برای هر دو اندازه تعریف شد. اندازه دور مچ دست از هر دو سمت راست و چپ بدن و از ناحیه زائده نیزهای استخوانهای زند زیرین و زند زبرین با متر نواری بهدست آمد. فشارخون سیستولیک و دیاستولیک در یک اتاق ساکت و آرام، با استفاده از یک فشارسنج جیوه ای در حالت نشسته پس از 5 دقیقه استراحت توسط کارکنان آموزش دیده اندازهگیری شده بود. شرکت کننده باید حداقل 30 دقیقه قبل از اندازهگیری از مصرف سیگار، چای یا قهوه و انجام ورزش خودداری کرده باشد، برای دقت بیشتر، فشارخون دو بار مورد اندازهگیری قرار گرفت و میانگین دو مرحله محاسبه و ثبت شد. در این مطالعه طبق تقسیم بندی سازمان بهداشت جهانی شاخص توده بدنی کمتر از ۱۸ و نیم به عنوان زیر وزن طبیعی بین ۱۸ و نیم تا 99/24 به عنوان وزن طبیعی 30 و بالاتر به عنوان چاقی در نظر گرفته شد. از نظر چاقی دور شکمی در مردان دور کمر برابر یا بیشتر102 سانتیمتر ودر زنان دور کمربیشتر از ۸۸ سانتیمتر در به عنوان چاقی شکمی در نظر گرفته شد مقادیر نرمال فشارخون در صورت وجود فشار سیستولی کمتر از 120 میلیمتر جیوه و فشار دیاستولی کمتر از 80 میلیمتر جیوه، مرحله پیش پرفشاری خون، در صورت وجود فشار سیستول بین 120 تا 139، یا فشار دیاستول بین 80 تا 89 میلی متر جیوه و پرفشاری خون با وجود فشارسیستول ≥ 140 یا فشار دیاستول ≥ 90 میلیمتر جیوه مشخص میشود که خود به دو زیرگروه تقسیم می گردد. مرحله اول پرفشاری خون به صورت فشارخون سیستول بین 159 - 140 یا دیاستول بین 99 - 90 میلیمتر جیوه و مرحله دوم پرفشاری خون فشار سیستول مساوی یا بالاتر از 160 یا دیاستول مساوی یا بالاتر از 100 میلیمترجیوه را شامل میشود (32). در صورت وجود فشارخون با این معیار و یا مصرف داروهای ضد فشارخون و یا اینکه در صورتیکه فرد به این سوال، که پزشک برای شما تشخیص پرفشاری خون داده است، جواب مثبت دهد بهعنوان فردی که پرفشاری خون دارد در نظر گرفته شد. تسبت دور کمر به باسن برای زنان بیشتر از 8/0 و برای مردان بیشتر از 95/0 غیر نرمال در نظر گرفته شد.در مورد LDL نیز محدوده بالاتر از 100 غیر نرمال و HDL نیز در مردان بیشتر از 40 و در زنان بیشتر از 50 نرمال میباشد. برای کلسترول تام کمتر از 200 نرمال در نظر گرفته میشود (33).
تجزیه و تحلیل آماری
دادهها پس از جمعآوری با نرمافزارSTATA تحلیل شد. دادهها بهصورت انحراف معیار ± میانگین و تعداد (درصد) ارائه شده است. برای تجزیه و تحلیل و کدگذاری دادهها از آزمون کای دو و تست دقیق فیشر، t test، ANOVA، یا معادل ناپارامتریک آنها استفاده شد. از رگرسیون چند متغیره هم برای بررسی عوامل معنیدار موثر در ابتلا به فشارخون بالا استفاده گردید. پس از انجام آزمونهای تک متغیره، متغیرهای مستقلی که سطح معنیداری آنها کمتر از 2/0باشد، وارد مدل رگرسیون لجستیک میشود. ارزیابی توانایی شاخصهای آنتروپومتریک در پیشبینی HTN با استفاده از تحلیل منحنی راک انجام گرفت. در تمام آنالیزها P کمتر از 05/0 از نظر آماری معنادار درنظر گرفته شد.
نتایج
در مطالعه مقطعی حاضر، آنالیزها در 9956 نفر (6/49% زن) از جمعیت بالای 30 سال شهر شاهدیه انجام شد. میانگین سنی شرکتکنندگان 53/9±36/48 سال بود. توزیع فراوانی متغیرهای آنتروپومتریک جمعیت مورد مطالعه نشان داد که 4/42 درصد از افراد اضافهوزن، 8/24 درصد چاقی درجه 1، 1/7 درصد چاقی درجه 2 و 9/1 درصد چاقی درجه 3 داشتند. 2/1 درصد از شرکتکنندگان در این مطالعه لاغر بودند و 6/22 درصد از افراد نمایه توده بدنی نرمال داشتند. شاخص دور کمر و WHR (نسبت دور کمر به دور باسن) به ترتیب در 4/50 درصد و 6/57 درصد از افراد در محدوده غیرنرمال قرار داشت. همچنین، 3/4 درصد در طبقه استخوانبندی کوچک، 3/23 درصد در طبقه استخوانبندی متوسط و 4/72 درصد در طبقه استخوانبندی درشت دستهبندی شدند. طبق نتایج (جدول1)، 1/20 درصد از جمعیت مورد مطالعه مبتلا به دیابت و 7/36 درصد از شرکت کنندگان فشارخون بالا داشتند. طبقهبندی سطوح فشارخون نشان داد که 3/14 درصد از شرکت کنندگان مبتلا به فشارخون درجه 1 و 8/7 درصد مبتلا به فشارخون درجه 2 بودند؛ همچنین 4/17 درصد از افراد مورد مطالعه داروی فشارخون مصرف می کردند. همان طور که در (جدول 2) نشان داده شده است بین ابتلا به فشارخون با متغیرهای سن، جنس و سطح تحصیلات رابطه آماری معناداری وجود دارد. 9/70 درصد افراد گروه سنی 74-65 سال مبتلا به فشارخون بودند؛ بنابراین ابتلا به فشارخون با افزایش سن بیشتر شده است. همچنین ابتلا به فشارخون در مردان بیشتر از زنان و در افراد بیسواد بیشتر از افراد تحصیلکرده بوده است. (جدول 3) ارتباط چهار شاخص آنتروپومتریک را با HTN نشان میدهد. طبق نتایج جدول فوق، بین شاخصهای BMI، استخوانبندی، نسبت دور کمر به دور باسن (WHR) و دور کمر افراد با ابتلا به فشارخون رابطه آماری معناداری وجود دارد (05/0>p). در مطالعه حاضر، بیش از نیمی از افرادیکه چاقی درجه 2 و درجه 3 داشتند مبتلا به فشارخون بودند در حالیکه شیوع فشارخون در افراد لاغر و نرمال کمتر بوده است. همچنین ابتلا به فشارخون در افراد دارای استخوانبندی درشت، دور کمر بالاتر و WHR بیشتر، افزایش پیدا کرده است. طبق نتایج بهدست آمده از تحقیق پیش رو، بین ابتلا به فشارخون با سطوح کلسترول، HDL، LDL و تریگلیسرید سرم افراد رابطه آماری قابل ملاحظهای وجود دارد (05/0>p). بهطوریکه ابتلا به فشارخون در افراد با سطح کلسترول ،LDL و تریگلیسرید سرم غیرنرمال بیشتر از سایر افراد است. یافتههای بهدست آمده از این مطالعه نشان دادند که بین سابقه ابتلا به فشارخون در بستگان درجه یک، دو و ابتلا به دیابت با ابتلا به فشارخون رابطه آماری معناداری وجود دارد (05/0>p). (جدول 4)، نتایج نسبت شانس تعدیل یافته ابتلا به فشارخون بر اساس متغیرهای دموگرافیک و آنتروپومتریک را نشان میدهد. براساس نتایج بهدست آمده، متغیرهای جنس، BMI، سن، سطح تحصیلات، تریگلیسرید، ابتلا به دیابت و سابقه فشارخون در بستگان درجه یک و دو از مهم ترین متغیرهای پیشبینیکننده ابتلا به فشارخون بودند. شانس ابتلا به فشارخون بهطور معناداری در زنان کمتر از مردان بوده است. همچنین با افزایش BMI افراد، بهطور معناداری شانس ابتلا به فشارخون افزایش یافته است به طوریکه شانس ابتلا به فشارخون در افراد با BMI نرمال 94/1 برابر، در افراد دچار اضافهوزن 63/3 برابر، در افراد دارای چاقی درجه یک 88/5 برابر و در افراد با چاقی درجه دو و سه به ترتیب 67/9 و 73/19 برابر بیشتر از افراد با BMI لاغر بوده است. سطح تحصیلات اثر حفاظتی در برابر ابتلا به فشارخون داشته است؛ بهطوریکه با افزایش سطح تحصیلات شانس ابتلا به فشارخون نسبت به افراد بیسواد بهطور معناداری کاهش پیدا کرده است. همچنین شانس ابتلا به فشارخون در افرادی که سطح بالایی از تریگلیسرید داشتند 33/1 برابر بیشتر از افراد با سطح نرمال تری گلیسرید بود. شانس ابتلا به فشارخون در افراد مبتلا به دیابت 75/1 برابر بیشتر از افراد غیر دیابتی بوده است. افرادیکه در بستگان درجه یک و درجه دو سابقه ابتلا به فشارخون داشتند شانس ابتلا به فشارخون در آن ها به ترتیب 97/1 و 21/1 برابر بیشتر از افراد بدون سابقه خانوادگی ابتلا به فشارخون بوده است. منحنی راک (ROC) نمودارهای مربوط به متغیرهای آنتروپومتریک را برای وجود پرفشاری خون با هم مقایسه میکند. براساس این نمودار، قویترین شاخصهای مرتبط با فشارخون برای بیماران انتخاب می گردد؛ بنابراین، بیشترین ارزش تشخیصی و دقت در تعیین ابتلا به فشارخون، به شاخص WHR (نسبت دور کمر به دور باسن، 67/0) مربوط میگردد. همچنین شاخص استخوان بندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی (33/0) را در تعیین ابتلا به فشارخون دارد.
جدول1: توزیع فراوانی دیابت، ابتلا به فشارخون، سطوح فشارخون و درمان دارویی فشارخون افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394

جدول2: ارتباط بین ابتلا به فشارخون با متغیرهای دموگرافیک افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394

جدول3: ارتباط بین ابتلا به فشارخون با متغیرهای آنتروپومتریک افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394

جدول4: نسبت شانس تعدیل یافته ابتلا به فشارخون بر اساس شاخصهای متغیرهای دموگرافیک و آنتروپومتریک افراد بالای 30 سال شرکت کننده در فاز اول مطالعه کوهورت شاهدیه 95-1394



نمودار 1: مقایسه ارزش تشخیصی شاخصهای تنسنجی (نمایه توده بدن، دور کمر، دور باسن،اندازه دور کمر به دور باسن،دور مچ) در تعیین ابتلا به فشارخون
جدول5: مقایسه ارزش تشخیصی شاخصهای تن سنجی در تعیین ابتلا به فشارخون با استفاده از منحنی راک

بحث
به دنبال افزایش بیماریهای مزمن غیرواگیر، شاهد افزایش روزافزون ابتلا به بیماریهای قلبی عروقی، دیابت، چاقی و سرطان هستیم. در این میان فشارخون بالا شایعترین نگرانی برای سلامت عمومی است (42). بنابراین در این مطالعه، ارتباط بین پارامترهای آنتروپومتریک و فشارخون را در جمعیت کوهورت شاهدیه یزد تجزیه و تحلیل کردیم. دادههای ما نشان داد که بیشتر شاخصهای آنتروپومتریک بدن بهطور قوی با فشارخون در کل جمعیت مرتبط بودند. همانطور که انتظار میرفت، بین ابتلا به فشارخون با متغیرهای سن، جنس، سطح تحصیلات، BMI، استخوانبندی، نسبت دور کمر به دور باسن (WHR) و دور کمر افراد رابطه آماری معناداری وجود دارد. طبق نتایج بهدست آمده از تحقیق پیش رو، بین ابتلا به فشارخون با سطوح کلسترول، HDL،LDL و تریگلیسرید سرم افراد رابطه آماری قابل ملاحظهای وجود دارد. براساس نتایج به دست آمده، متغیرهای جنس، BMI، سن، سطح تحصیلات، تریگلیسرید، ابتلا به دیابت و سابقه فشارخون در بستگان درجه یک و دو از مهمترین متغیرهای پیشبینیکننده ابتلا به فشارخون بودند. بیشترین ارزش تشخیصی در تعیین ابتلا به فشارخون، به شاخص WHR (نسبت دور کمر به دور باسن) مربوط میگردد و شاخص استخوانبندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی را در تعیین ابتلا به فشارخون دارد. تا آنجا که میدانیم، این اولین مطالعهای است که تفاوت شاخصهای تنسنجی چاقی را در ارتباط با فشارخون بالا در یزد بررسی میکند. طبق یافتههای بهدست آمده از مطالعه حاضر، ابتلا به فشارخون با افزایش سن بیشتر شده است. همچنین ابتلا به فشارخون در مردان بیشتر از زنان بوده است. شانس ابتلا به فشارخون بهطور معناداری در زنان کمتر از مردان بوده است. این تفاوت مشخص شده بین جنسیتها با نتایج مطالعات قبلی مطابقت دارد.Mekhancha و همکاران در مطالعهای با هدف ارزیابی ارتباط پارامترهای آنتروپومتریک با فشارخون و شناسایی مرتبطترین پارامترهای مورد استفاده در مطالعات نظارت بر سلامت دریافتند که علیرغم چربی بدن بالاتر در زنان، فشارخون بالا به وضوح در مردان نسبت به زنان شایعتر بود؛ علت این امر را میتوان این گونه توضیح داد که محل ذخیرهسازی چربی در بدن اهمیت زیادی دارد (42). با اینحال Islam و همکاران در مطالعه خود نشان دادند که شانس ابتلا به فشارخون بالا در زنان بیشتر است که با یافتههای بهدست آمده از مطالعه حاضر همخوانی ندارد (6). در مطالعه ما، شاخص توده بدنی بهطور قابلتوجهی با فشارخون بالا مرتبط بود، اما رگرسیون نشان داد که ارزش پیشبینی این شاخص متوسط میباشد؛ این نکته با دادههای بهدست آمده از مطالعات قبلی سازگاری دارد (42). فرض بر این است که تغییر در سبک زندگی و رژیم غذایی و فعالیت بدنی کمتر به افزایش وزن و در نتیجه افزایش ابتلا به فشارخون کمک میکند (43). در تحقیق پیش رو، بین شاخصهای BMI، استخوانبندی، نسبت دور کمر به دور باسن (WHR) و دور کمر افراد با ابتلا به فشارخون رابطه آماری قابلتوجهی یافت شد. یافتههای بهدست آمده از این مطالعه با بسیاری از مطالعات انجام شده در این زمینه همراستا است. Kok و همکاران در سال 2021 در مطالعه خود نشان دادند که دور کمر و نسبت دور کمر به دور باسن بالا منعکس کننده چاقی شکمی است که میتواند بهعنوان عامل خطر برای بیماریهای قلبی و متابولیک درنظر گرفته شود (43). همچنین در مطالعه Lahole و همکاران و در مطالعه Chhabra و همکاران رابطه معنیداری بین BP و BMI مشاهده شد که با یافتههای مطالعه ما مطابقت داشت (44, 43). Lahole و همکاران در سال 2021 دریافتند که دور کمر و نسبت دور کمر به دور باسن برای شرکت کنندگان مبتلا به HTN بیشتر است و ارتباط معنیداری بین BMI، WC و WHR با HTN مشاهده شد (47). نتایج بهدست آمده از این مطالعه مشابه نتایج تحقیق Sah و همکاران بود (47). Islam و همکاران در سال 2021 در تجزیه و تحلیل منحنی ROC دریافتند که دورکمر بالاترین قدرت ارتباط با HTN دارد و در مطالعه آنها BMI در پیشبینی HTN ر زنان بهتر از WC عمل کرد؛ با این وجود، WC نسبت به تغییر در خطر HTN بر حسب قد حساس نیست، زیرا قد را در نظر نمی گیرد، و WC در این تجزیه و تحلیل از BMI بهتر بود (6). Saif و همکاران در سال 2021 گزارش کردند که BMI، دور کمر و نسبت دور کمر به باسن با فشارخون بالا مستقل از متغیرهای اجتماعی-اقتصادی و رفتاری در مردان مرتبط است (1). آنها همچنین دریافتند که دور کمر با فشارخون بالا مستقل از BMI در مردان و زنان ارتباط دارد (1). با اینحال، در مطالعه آنها نسبت دور کمر به باسن با فشارخون بالا مستقل از BMI تنها در مردان و نه زنان ارتباط قابلتوجهی را نشان داد (1). مشابه یافتههای ما، BMI و دور کمر با فشارخون بالا در جنوب اتیوپی، چین، ایران و انگلیس بدون تعدیل متغیرهای کمکی اجتماعی-اقتصادی و رفتاری و در سوئد، پس از تعدیل برای متغیرهای اجتماعی-اقتصادی مرتبط بود (34،39،40،46،48). اگرچه بسیاری از مطالعات عملکرد پیشبینی شاخصهای آنتروپومتریک رایج را بررسی کردهاند، یافتهها همچنان متفاوت هستند. De Oliveira و همکارانش هیچ تفاوت قابلتوجهی در AUCs برای BMI و WC در پیشبینی HTN در یک گروه برزیلی پیدا نکردند (تعداد = 1627، محدوده سنی 18-102 سال) (49). در یک مطالعه مقطعی اخیر (1488=n) از چین که در آن شیوع HTN 52.6 درصد بود، AUC دور کمر برای HTN نسبت به BMI در هر دو جنس، تفاوت قابلتوجهی داشت (51). ناهمگونی این یافتهها میتواند منعکس کننده تفاوتهای قومیتی در توزیع منطقهای چربی در بدن باشد (52،53). ارتباط مثبت مشاهده شده شاخصهای آنتروپومتریک با HTN با مطالعات قبلی از یونان، ایتالیا، آلبانی، ایران و جاهای دیگر مطابقت دارد (58-54، 6). مکانیسمهای متنوعی که چاقی یا افزایش چربی را با HTN مرتبط میکند، به اختلال عملکرد بافت چربی مرتبط میگردد که با تولید بیش از حد آدیپوکینهای پیش التهابی (مانند لپتین) و سرکوب آدیپوکینهای ضد التهابی (مانند آدیپونکتین) مشخص میشود. این موضوع با التهاب مزمن، استرس اکسیداتیو، اختلال عملکرد اندوتلیال، و فعال شدن نامطلوب سیستمهای رنین آنژیوتانسین-آلدوسترون و سیستم عصبی سمپاتیک همراه است. این تغییرات باعث میشود که شانس ابتلا به فشارخون بالا به اوج خود برسد (59, 8). در مطالعه حاضر، بیشترین ارزش تشخیصی در تعیین ابتلا به فشارخون، به شاخص WHR (نسبت دور کمر به دور باسن) مربوط میگردد و شاخص استخوانبندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی را در تعیین ابتلا به فشارخون دارد. یافتهها نشان داد که دور کمر میتواند پیشبینیکننده بهتری برای فشارخون بالا نسبت به BMI باشد که مطابق با مطالعات قبلی است (1). Mekhancha و همکاران در تحقیقی که بر روی 589 دانش آموز در الجزایر انجام دادند به این نتیجه رسیدند که بیشتر شاخصهای آنتروپومتریک مانند شاخصهای BMI، دور کمر به باسن، نسبت دور کمر به قد کاندیداهای خوبی برای پیشبینی BP میباشند، اما بهنظر میرسد اندازهگیریهای ساده آنتروپومتریک برای پیشبینی فشارخون بسیار مفید بهنظر میرسند (42). در مطالعه دیگری در سال 2021، AUC نسبت دور کمر به باسن بالاترین ارزش پیشبینی فشارخون بالا را در بین مردان نشان داد؛ این مطالعه همچنین گزارش کرد که AUC دور کمر بالاتر از AUC BMI در مردان و زنان است، اگرچه این تفاوت چندان زیاد نبود که با یافتههای بهدست آمده از مطالعه پیش رو موافق است (1). تجزیه و تحلیل متا رگرسیون مطالعات آیندهنگر نشان داد که WC و WHR هر دو پیشبینیکننده خوبی برای بیماریهای قلبی عروقی هستند (54). در مطالعهای که بر روی 622 فرد اردنی انجام شد، WC بهعنوان یک پیشبینیکننده مستقل فشارخون معرفی شد (55). متاآنالیز دیگری نشان داد که WHtR ابزار غربالگری خوبی برای تشخیص بیماریهای قلبی متابولیک است (24). با اینحال، برخی از مطالعات یافتههای متناقض را گزارش کردند: یک متاآنالیز از مطالعات انجام شده در منطقه آسیا و اقیانوسیه وجود تفاوتهای سیستماتیک بین متغیرهای تنسنجی مختلف را در رابطه آنها با فشارخون بالا نشان نداد (56). چندین مطالعه ارتباط قویتری بین BMI با فشارخون بالا نسبت به دور کمر پیدا کردند (58, 57). دلایل چنین اختلافاتی در بین مطالعات قبلی مشخص نیست اما ممکن است تا حدی به دلیل تفاوت در قومیت، جنس یا گروههای سنی مورد نظر در بین این مطالعات باشد زیرا تنوع بین فردی در درجه چاقی شکمی ممکن است در برخی از این مطالعات بهعنوان فاکتور محدود کننده درنظر گرفته شود (1). بنابراین بهنظر میرسد که شاخصهای مختلفی در مطالعات مختلف توصیه میشود که رتبهبندی را دشوار میکند. دلایل مختلفی ممکن است تنوع نتایج گزارش شده در مقالات را توضیح دهد. نتایج میتواند به انتخاب و تعداد اندازهگیریهای درنظر گرفته شده بستگی داشته باشد. این احتمال وجود دارد که چنین تفاوتهایی در نتیجه تفاوت در قومیت/ نژاد و سایر عوامل اجتماعی جمعیت شناختی رخ دهد. با این وجود، بهنظر میرسد که WC BMI، WHR و WHtR به طور کلی به عنوان کاندیدای خوبی انتخاب میشوند و اغلب در مطالعات اپیدمیولوژیک استفاده میشوند (5). نتایج ما اعتبار این شاخصها را تأیید میکند.
نتیجهگیری
بهطورکلی یافتههای مطالعه حاضر حاکی از شواهدی درمورد ارزش شاخص نسبت دور کمر به دور باسن و شاخص دور کمر در مقایسه با سایر شاخصهای تنسنجی در پیشبینی عوامل خطر مرتبط با ابتلا به فشارخون در بزرگسالان است. به طور خلاصه، یافتههای ما ارتباط مثبت و قابلتوجهی از شاخصهای تنسنجی انتخابی چاقی عمومی و شکمی (WHR، دور کمر، BMI) با HTN را پیشنهاد کرد. ابتلا به فشارخون با افزایش توده بدنی، دورکمر و دور کمر به دور باسن بیشتر میشود. این به وضوح نشان میدهد که افزایش چاقی یک عامل خطر برای HTN است. شاخصهای آنتروپومتریک بهویژه WHR (نسبت دور کمر به دور باسن) و دور کمر (WC) میتوانند در شناسایی افراد با خطر افزایش HTN امیدوارکننده باشند؛ در حالیکه، شاخص استخوانبندی (نسبت قد به دور مچ دست) کمترین ارزش تشخیصی را در تعیین ابتلا به فشارخون دارد. به دلیل سادگی و استفاده گسترده در عمل، WHR و WC این پتانسیل را دارند که در مراقبتهای اولیه در سراسر کشور ادغام شوند. با اینحال، هنوز در مورد بهترین شاخصهایی که باید استفاده شود، اختلاف نظر وجود دارد. مطالعه ما مرتبطترین پارامترها را برای پیشبینی فشارخون در بزرگسالان شناسایی کرد و نشان داد که اندازهگیریهای ساده آنتروپومتریک (نسبت دور کمر به دور باسن و دور کمر) ابزار غربالگری ارزشمندی برای ارزیابی خطرات قلبی عروقی هستند و در طول مداخلات کنترل فشارخون بالا، مانند مدیریت رژیم غذایی و فعالیت بدنی، به جای نظارت بر وزن بدن، بایستی کنترل شوند. نسبت دور کمر به دور باسن و دور کمر را می توان حتی در شرایطی که منابع ضعیفی در کشورهای در حال توسعه دارد اندازهگیری کرد. همچنین غربالگری منظم WHR، BMI و دور کمر برای پیشبینی خطرات فشارخون بالا مفید خواهد بود. به منظور حمایت از ارتباط علیت و غلبه بر محدودیت مطالعه مقطعی حاضر، مطالعات طولی بیشتر ضروری است.
حامی مالی: ندارد
تعارض در منافع: وجود ندارد.
ملاحظات اخلاقی
به منظور انجام مطالعه حاضر نیز، مجوز لازم از کمیته اخلاق دانشگاه علوم پزشکی شهید صدوقی یزد با کد IR.SSU.SPH.REC.1397.031 کسب گردید.
مشارکت نویسندگان
در ارائه ایده، حسین فلاحزاده در طراحی مطالعه، علی دهقانی در جمعآوری دادهها، علی حقدوست و لعیا فلاحزاده در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
References:
1- Saif-Ur-Rahman K, Chiang C, Gebremariam LW, Hilawe EH, Hirakawa Y, Aoyama A, et al. Association of Anthropometric Indices of Obesity with Hypertension among Public Employees in Northern Ethiopia: Findings from a Cross-Sectional Survey. BMJ Open 2021; 11(9): E050969.
2- Kannel WB, BRAND N, Skinner Jr JJ, Dawber TR, McNamara PM. The Relation of Adiposity to Blood Pressure and Development of Hypertension: The Framingham Study. Annals of Internal Medicine 1967; 67(1): 48-59.
3- Landsberg L, Aronne LJ, Beilin LJ, Burke V, Igel LI, Lloyd‐Jones D, et al. Obesity‐Related Hypertension: Pathogenesis, Cardiovascular Risk, And Treatment—A Position Paper of the Obesity Society and the American Society of Hypertension. Obesity 2013; 21(1): 8-24.
4- Hall JE, do Carmo JM, da Silva AA, Wang Z, Hall ME. Obesity, Kidney Dysfunction and Hypertension: Mechanistic Links. Nature Reviews Nephrology 2019; 15(6): 367-85.
5- Seravalle G GG. Obesity and hypertension. Pharmacol Res 2017; 122: 1-7.
6- Islam MR, Moinuddin M, Saqib SM, Rahman SM. Relationship of Anthropometric Indicators of General and Abdominal Obesity with Hypertension and Their Predictive Performance among Albanians: A Nationwide Cross-Sectional Study. Nutrients 2021; 13(10): 3373.
7- Musa DI, Dominic OL. Predictive Capacity of Anthropometric Indicators of Body Fat in Identifying Hypertension in Adolescents. Annals of Pediatric Cardiology 2021; 14(4): 465-70.
8- Ejike CE. Prevalence of Hypertension in Nigerian Children and Adolescents: A Systematic Review and Trend Analysis of Data from the Past Four Decades. Journal of Tropical Pediatrics 2017; 63(3): 229-41.
9- Chiolero A, Bovet P, Paradis G. Screening for Elevated Blood Pressure in Children and Adolescents: A Critical Appraisal. JAMA pediatrics 2013; 167(3): 266-73.
10- Murray CJ, Aravkin AY, Zheng P, Abbafati C, Abbas KM, Abbasi-Kangevari M, et al. Global Burden of 87 Risk Factors in 204 Countries and Territories, 1990–2019: A Systematic Analysis for the Global Burden of Disease Study 2019. The Lancet 2020; 396(10258): 1223-49.
11- Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J. Global Burden of Hypertension: Analysis of Worldwide Data. The lancet 2005; 365(9455): 217-23.
12- Organization WH. Noncommunicable Diseases Country Profiles 2018. 2018.
13- Organization WH. Noncommunicable Diseases Country Profiles 2014. 2014.
14- Stanaway JD, Afshin A, Gakidou E, Lim SS, Abate D, Abate KH, et al. Global, Regional, and National Comparative Risk Assessment of 84 Behavioural, Environmental and Occupational, and Metabolic Risks or Clusters of Risks for 195 Countries and Territories, 1990–2017: A Systematic Analysis for the Global Burden of Disease Study 2017. The Lancet 2018; 392(10159): 1923-94.
15- Lee YE, Park JE, Hwang J-Y, Kim WY. Comparison of Health Risks According to the Obesity Types Based Upon BMI and Waist Circumference in Korean Adults: The 1998-2005 Korean National Health and Nutrition Examination Surveys. Korean Journal of Nutrition 2009; 42(7): 631-8.
16- Cikim A, Ozbey N, Orhan Y. Relationship between Cardiovascular Risk Indicators and Types of Obesity in Overweight and Obese Women. Journal of International Medical Research 2004; 32(3): 268-73.
17- Khazem S, Itani L, Kreidieh D, El Masri D, Tannir H, Citarella R, et al. Reduced Lean Body Mass and Cardiometabolic Diseases in Adult Males with Overweight and Obesity: A Pilot Study. International Journal of Environmental Research and Public Health 2018; 15(12): 2754.
18- Zhang Y-x, Wang S-r. Blood Pressure Level Profiles among Children and Adolescents with Various Types of Obesity: Study in A Large Population in Shandong, China. Clinical Research in Cardiology 2014; 103(7): 553-9.
19- Kelishadi R, Cook SR, Motlagh ME, Gouya MM, Ardalan G, Motaghian M, et al. Metabolically Obese Normal Weight And Phenotypically Obese Metabolically Normal Youths: The CASPIAN Study. Journal of the American Dietetic Association 2008; 108(1): 82-90.
20- Ashraf H, Rashidi A, Noshad S, Khalilzadeh O, Esteghamati A. Epidemiology and Risk Factors of the Cardiometabolic Syndrome in the Middle East. Expert Review of Cardiovascular Therapy 2011; 9(3): 309-20.
21- Bray GA, Heisel WE, Afshin A, Jensen MD, Dietz WH, Long M, et al. The Science of Obesity Management: an Endocrine Society Scientific Statement. Endocrine Reviews 2018; 39(2): 79-132.
22- Rush EC, Freitas I, Plank LD. Body size, body composition and fat distribution: comparative analysis of European, Maori, Pacific Island and Asian Indian adults. British Journal of Nutrition 2009; 102(4): 632-41.
23- Okorodudu DO, Jumean M, Montori VM, Romero-Corral A, Somers VK, Erwin PJ, et al. Diagnostic Performance of Body Mass Index to Identify Obesity as Defined By Body Adiposity: A Systematic Review and Meta-Analysis. International Journal of Obesity 2010; 34(5): 791-9.
24- Ashwell M, Gunn P, Gibson S. Waist‐To‐Height Ratio Is a Better Screening Tool than Waist Circumference and BMI for Adult Cardiometabolic Risk Factors: Systematic Review and Meta‐Analysis. Obesity reviews 2012; 13(3): 275-86.
25- Valdez R. A Simple Model-Based Index Of Abdominal Adiposity. Journal of Clinical Epidemiology 1991; 44(9): 955-6.
26- Addo J, Smeeth L, Leon DA. Hypertension In Sub-Saharan Africa: A Systematic Review. Hypertension 2007; 50(6): 1012-8.
27- Cheung EL, Bell CS, Samuel JP, Poffenbarger T, Redwine KM, Samuels JA. Race And Obesity In Adolescent Hypertension. Pediatrics 2017; 139(5): e20161433.
28- Gupta R, Misra A, Vikram NK, Kondal D, Gupta SS, Agrawal A, et al. Younger Age of Escalation of Cardiovascular Risk Factors in Asian Indian Subjects. Bmc Cardiovascular Disorders 2009; 9(1): 1-12.
29- Liu X, Xiang Z, Shi X, Schenck H, Yi X, Ni R, et al. The Risk Factors of High Blood Pressure Among Young Adults in the Tujia-Nationality Settlement of China. BioMed Research International 2017; 2017: 8315603.
30- Leggio M, Lombardi M, Caldarone E, Severi P, D'emidio S, Armeni M, et al. The Relationship between Obesity and Hypertension: An Updated Comprehensive Overview on Vicious Twins. Hypertension Research 2017; 40(12): 947-63.
31- Harsha DW, Bray GA. Weight Loss and Blood Pressure Control (Pro). Hypertension 2008; 51(6): 1420-5.
32- Gutema BT, Chuka A, Ayele G, Megersa ND, Bekele M, Baharu A, et al. Predictive Capacity of Obesity Indices for High Blood Pressure among Southern Ethiopian Adult Population: A WHO STEPS Survey. BMC Cardiovascular Disorders 2020; 20(1): 421.
33- Hassen B, Mamo H. Prevalence and Associated Anthropometric and Lifestyle Predictors of Hypertension among Adults in Kombolcha Town and Suburbs, Northeast Ethiopia: A Community-Based Cross-Sectional Study. BMC Cardiovascular Disorders 2019; 19(1): 241.
34- WHO/ISH Guidelines Subcommittee. 1999 World Health Organization-International Society of Hypertension Guidelines for the Management of Hypertension. J Hypertens 1999; 17(2): 151-83.
35- World Health Organization. Global Guidance for Dyslipidaemia Management in Adults. Glob Heart 2025; 20(1): 111.
36- Zekewos A, Egeno T, Loha E. The Magnitude of Hypertension and Its Risk Factors in Southern Ethiopia: A Community Based Study. PLoS One 2019; 14(8): e0221726.
37- Neter JE, Stam BE, Kok FJ, Grobbee DE, Geleijnse JM. Influence of Weight Reduction on Blood Pressure: A Meta-Analysis of Randomized Controlled Trials. Hypertension 2003; 42(5): 878-84.
38- He FJ, Li J, Macgregor GA. Effect of Longer Term Modest Salt Reduction on Blood Pressure: Cochrane Systematic Review and Meta-Analysis of Randomised Trials. BMJ 2013; 346: f1325.
39- Cox BD, Whichelow MJ, Ashwell M, Prevost AT, Lejeune S. Association of Anthropometric Indices with Elevated Blood Pressure in British Adults. Int J Obes Relat Metab Disord 1997; 21(8): 674-80.
40- Faramarzi E, Ostadrahimi A, Nikniaz Z, Jafarabadi MA, Fakhari A, Somi M. Determination of the Best Anthropometric Index of Obesity for Prediction of Prehypertension and Hypertension in a Large Population-Based-Study; the Azar-Cohort. Iranian Red Crescent Medical Journal 2018; 20(3).
41- Fuchs FD, Gus M, Moreira LB, Moraes RS, Wiehe M, Pereira GM, et al. Anthropometric Indices and the Incidence of Hypertension: A Comparative Analysis. Obes Res 2005; 13(9): 1515-7.
42- Staub K, Floris J, Koepke N, Trapp A, Nacht A, Maurer SS, et al. Associations Between Anthropometric Indices, Blood Pressure and Physical Fitness Performance in Young Swiss Men: A Cross-Sectional Study. BMJ open 2018; 8(6): e018664.
43- Gupta SK, Dixit S, Singh AK, Nagaonkar S, Malik N. Prevalence And Predictors of Hypertension: A Cross Sectional Study Among People Coming to a Tertiary Health Care Facilty in Garhwal-Uttarakhand. Indian Journal Of Community Health 2012; 24(4): 275-9.
44- Dahel-Mekhancha CC, Rolland-Cachera M-F, Botton J, Karoune R, Sersar I, Yagoubi-Benatallah L, et al. Body Composition and Anthropometric Indicators as Predictors of Blood Pressure: A Cross-Sectional Study Conducted in Young Algerian Adults. Br J Nutr 2023; 129(11): 1993-2000.
45- Kok Grouleff M, Wielsøe M, Berthelsen D, Mulvad G, Isidor S, Long M, et al. Anthropometric Measures and Blood Pressure of Greenlandic Preschool Children. Int J Circumpolar Health 2021; 80(1): 1954382.
46- National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) Final Report. Circulation 2002; 106(25): 3143-21.
47- Lahole S, Rawekar R, Kumar S, Acharya S, Wanjari A, Gaidhane S, et al. Anthropometric Indices and Its Association with Hypertension among Young Medical Students: A 2 Year Cross-Sectional Study. J Family Med Prim Care 2022; 11(1): 281-86.
48- Chhabra P, Grover V, Aggarwal K, Kannan A. Nutritional Status and Blood Pressure of Medical Students In Delhi. Indian Journal of Community Medicine 2006; 31(4): 248.
49- Sah NK, Zhang QT, Li YG, Yin XY, Li LH. Gender-Specific Associations of Anthropometric Measures of Adiposity with Blood Pressure and Hypertension on Young Chinese Medical College Students. J Cardiol Cardiovasc Med 2020; 5: 17-23.
50- Staub K, Floris J, Koepke N, Trapp A, Nacht A, Maurer SS, et al. Associations Between Anthropometric Indices, Blood Pressure and Physical Fitness Performance in Young Swiss Men: A Cross-Sectional Study. BMJ Open 2018; 8(6): e018664.
51- Liu Y, Tong G, Tong W, Lu L, Qin X. Can Body Mass Index, Waist Circumference, Waist-Hip Ratio and Waist-Height Ratio Predict the Presence of Multiple Metabolic Risk Factors in Chinese Subjects? BMC Public Health 2011; 11(1): 1-10.
52- de Oliveira CM, Ulbrich AZ, Neves FS, Dias FAL, Horimoto ARVR, Krieger JE, et al. Association Between Anthropometric Indicators of Adiposity and Hypertension in A Brazilian Population: Baependi Heart Study. PLoS One 2017; 12(10): e0185225.
53- Chen Y, Zhang Z, Wang J, Sun H, Zhao X, Cheng X, et al. Sex Differences in the Association of Abdominal Adipose Tissue and Anthropometric Data with Untreated Hypertension in a Chinese Population. Biol Sex Differ 2020; 11(1): 38.
54- Lear SA, Humphries KH, Kohli S, Chockalingam A, Frohlich JJ, Birmingham CL. Visceral Adipose Tissue Accumulation Differs According to Ethnic Background: Results of the Multicultural Community Health Assessment Trial (M-CHAT). Am J Clin Nutr 2007; 86(2): 353-9.
55- Nazare J-A, Smith JD, Borel A-L, Haffner SM, Balkau B, Ross R, et al. Ethnic Influences on the Relations Between Abdominal Subcutaneous And Visceral Adiposity, Liver Fat, and Cardiometabolic Risk Profile: The International Study of Prediction of Intra-Abdominal Adiposity and Its Relationship with Cardiometabolic Risk/Intra-Abdominal Adiposity. Am J Clin Nutr 2012; 96(4): 714-26.
56- .De Koning L, Merchant AT, Pogue J, Anand SS. Waist Circumference and Waist-To-Hip Ratio as Predictors of Cardiovascular Events: Meta-Regression Analysis of Prospective Studies. Eur Heart Journal 2007; 28(7): 850-6.
57- Batiha A-M, AlAzzam M, ALBashtawy M, Tawalbeh L, Tubaishat A, Alhalaiqa FN. The Relationship Between Hypertension and Anthropometric Indices in a Jordanian Population. Advanced Studies in Biology 2015; 7(5): 233-43.
58- Obesity in Asia Collaboration. Is Central Obesity A Better Discriminator of the Risk of Hypertension than Body Mass Index i Ethnically Diverse Populations? Journal of hypertension 2008; 26(2): 169-77.
59- Feng R-N, Zhao C, Wang C, Niu Y-C, Li K, Guo F-C, et al. BMI Is Strongly Associated with Hypertension, and Waist Circumference Is Strongly Associated with Type 2 Diabetes and Dyslipidemia, In Northern Chinese Adults. Journal of epidemiology 2012; 22(4): 317-23.
60- Oda E, Kawai R. Body Mass Index Is More Strongly Associated with Hypertension than Waist Circumference in Apparently Healthy Japanese Men and Women. Acta diabetologica 2010; 47(4): 309-13.
نوع مطالعه: پژوهشي |
موضوع مقاله:
اپیدمیولوژی
دریافت: 1401/12/13 | پذیرش: 1402/5/15 | انتشار: 1404/2/15
دریافت: 1401/12/13 | پذیرش: 1402/5/15 | انتشار: 1404/2/15
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







