دوره 29، شماره 12 - ( اسفند 1400 )
جلد 29 شماره 12 صفحات 4343-4332 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Mirbagheri Firoozabad M S, Sadeghiyan Esfahani K. Investigation of Coronaviruses (COVID 19) in Water and Wastewater. JSSU 2022; 29 (12) :4332-4343
URL: http://jssu.ssu.ac.ir/article-1-5361-fa.html
URL: http://jssu.ssu.ac.ir/article-1-5361-fa.html
میرباقری فیروزآباد مریم السادات، صادقیان اصفهانی کیارش. مروری بر بررسی حضور کرونا ویروس(کووید 19) در آب و فاضلاب. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1400; 29 (12) :4332-4343
متن کامل [PDF 796 kb]
(944 دریافت)
| چکیده (HTML) (2625 مشاهده)
References:
1- Bibby K, Peccia J. Identification of Viral Pathogen Diversity in Sewage Sludge by Metagenome Analysis. Environ. Environ Sci Technol 2013; 47(4): 1945-51.
2- Bosch A. Human Enteric Viruses in the Water Environment: A Minireview. Int Microbiol 1998; 1(3): 191-6.
3- Caputo A, Tomai M A. Systematic Review of Psychodynamic Theories in Community Psychology: Discovering the Unconscious in Community Work. J Community Psychol 2020; 48(6): 2069–2085.
4- Santos R, Monteiro S. Epidemiology, Control, and Prevention of Emerging Zoonotic Viruses. Viruses in Food and Water 2013; 442-57.
5- Wang XW, Li JS, Zhen B, Kong QX, Song N, Xiao WJ, et al. Study on the Resistance of Severe Acute Respiratory Syndrome-Associated Coronavirus. J Viral Methods 2005; 126: 171-7.
6- Wang, J, Feng H, Zhang S, Ni Z, Ni L, Chen Y, et al. SARS-Cov-2 RNA Detection of Hospital Isolation Wards Hygiene Monitoring During the Coronavirus Disease 2019 Outbreak in a Chinese Hospital. Int J Infect Dis 2020; 94: 103-6.
7- Slekiene J, Mosler HJ. The Link Between Mental Health and Safe Drinking Water Behaviors in a Vulnerable Population in Rural Malawi. BMC Psychol 2019; 7(1): 44.
8- Schwarte KA, Russell JR, Kovar JL, Morrical DG, Ensley SM, Yoon KJ, et al. Grazing Management Effects on Sediment, Phosphorus, and Pathogen Loading of Streams in Cool-Season Grass Pastures. J Environ Qual 2011; 40(4): 1303-13.
9- Haramoto E, Kitajima M, Hata A, Torrey JR, Masago Y, Sano D, et al. A Review on Recent Progress in the Detection Methods and Prevalence of Human Enteric Viruses in Water. Water Research 2018; 135: 168-86.
10- Medema G, Heijnen L, Elsinga G, Italiaander R. Brouwer A. Presence of Sarscoronavirus-2 RNA in Sewage and Correlation with Reported COVID-19 Prevalence in the Early Stage of the Epidemic in the Netherlands. Environ Sci Technol Lett 2020; 7: 7.
11- Wu F, Xiao A, Zhang J, Gu X, Lee WL, Kauffman K, et al. SARS-Cov-2 Titers in Wastewater are Higher than Expected From Clinically Confirmed Cases. Medrxiv 2020; 5(4): 140-20.
12- Ahmed W, Angel N, Edson J, Bibby K, Bivins A, O’Brien JW, et al. First Confirmed Detection of SARS-Cov-2 in Untreated Wastewater in Australia: A Proof of Concept for the Wastewater Surveillance of COVID-19 in the Community. Sci Total Environ 2020; 728: E 138764.
13- La Rosa G, Fratini M, Della Libera S, Iaconelli M, Muscillo M. Emerging and Potentially Emerging Viruses in Water Environments. Ann Ist Super Sanita 2020; 48(4): 397-406.
14- Mumbi AW. Watanabe T. Differences in Risk Perception of Water Quality and Its Influencing Factors between Lay People and Factory Workers for Water Management in River Sosiani, Eldoret Municipality Kenya. Water 2020; 12(8): 2248.
15- Hovden L, Paasche T, Nyanza EC, Bastien S. Water Scarcity and Water Quality: Identifying Potential Unintended Harms and Mitigation Strategies in the Implementation of the Biosand Filter in Rural Tanzania. Qual Health Res 2020; 30(11): 1647–1661.
16- Carducci A, Federigi I, Liu D, Thompson JR, Verani M. Making Waves: Coronavirus Detection, Presence and Persistence in the Water Environment: State of the Art and Knowledge Needs for Public Health. Water Res 2020; 179: 115907.
17- Medema G, Heijnen L, Elsinga G, Italiaander R, Brouwer A. Presence of SARS-Coronavirus-2 in Sewage and Correlation with Reported COVID-19 Prevalence in the Early Stage of the Epidemic in the Netherlands Environ Sci Technol Lett 2020; 7(7): 511-516.
18- Nemudryi A, Nemudraia K, Surya T, Wiegand M, Buyukyoruk R, Wilkinson, et al. Temporal Detection and Phylogenetic Assessment of SARS-Cov-2 in Municipal Wastewater.Cell Reports Medicene 2020; 1(6): 100098.
19- Kitajima M, Ahmed W, Bibby K, Carducci A, Gerba CP, Hamilton KA, Haramoto E, Rose JB. SARS-Cov-2 in Wastewater: State of the Knowledge and Research Needs. Science of the Total Environment 2020; 739: 139076.
20- Ye Y, Ellenberg RM, Graham KE, Wigginton KR. Survivability, Partitioning, and Recovery of Enveloped Viruses in Untreated Municipal Wastewater. Environ Sci Technol 2016; 50: 5077-85.
21- Mirbagheri M, Nahvi I, Emamzadeh R, Emtiazi G, Shirani E. Oil Wastes Management: Medium Optimization for the Production of Alpha-Linolenic Acid in Mucor Circinelloides. Int J Environ Sci Technol 2016; 13(1): 31-3.
22- Abd-Elmaksoud S, Spencer SK, Gerba CP, Tamimi AH, Jokela WE, Borchardt MA. Simultaneous Concentration of Bovine Viruses and Agricultural Zoonotic Bacteria from Water Using Sodocalcic Glass Wool filters. Food Environ. Virol 2014; 6(4): 253-59.
23- Blanco A, Abid I, Al-Otaibi N, Perez-Rodríguez FJ, Fuentes C, Guix S, et al. Glass Wool Concentration Optimization for the Detection of Enveloped and Non-Enveloped Waterborne Viruses. Food Environ Virol 2019; 11(2): 184-92.
24- Mafakher L, Mirbagheri M, Nahvi I, Emtiazi G, Darvishi F, Zarkesh Esfahani H . Isolation of Lipase and Citric Acid Producing Yeasts from Agro-Industrial Wastewater. N Biotechnol 2010 27(4): 337-40.
25- Mirbagheri M, Nahvi I, Emtiazi G, Darvishi F, Mafakher L. Taxonomic Characterization and Biotechnological Potential Applications of Yeast Yarrowia Lipolytica Isolated from Meat and its Products. Jundishapur J MicrobioL 2012; 5(1): 346-51.
26- Holshue M L, Debolt C, Lindquist S, Lofy K H, Wiesman J, Bruce H, et al. First Case of 2019 Novel Coronavirus in the United States. N Engl J Med 2020; 382(10): 929-36.
متن کامل: (3422 مشاهده)
مقدمه
مشاهدات ویروس کرونا در آب یا فاضلاب
ویروسهای پاتوژن انسانی معمولاً در محیطهای آبی شناسایی میشوند و ویروسهایی که به خاطر امکان انتقالشان از طریق آب، خطر ایجاد میکنند بیشتر از گروه ویروسهای رودهای (Enteric viruses) هستند ولی گروه متنوعی از ویروسهای فاقد پوشش، میتوانند در دستگاه گوارش انسان تکثیر شوند و باعث طیف وسیعی از بیماریها مانند بیماریهای التهابی، بیماریهای تنفسی، هپاتیتهای ویروسی و عفونت دستگاه عصبی مرکزی شوند (2 ،1). مهمترین ویروسهای رودهای ناشی از آب از خانوادههای کلسیویریده (نورو ویروس)، پیکورناویریده (آنتروویروس و هپاتیت A) و آدنوویریده هستند (3). این ویروسها معمولاً به مقدار زیادی از طریق مدفوع (و گاهی با غلظت کمتری از طریق ادرار) مبتلایان دفع میشوند. همچنین آن ها تقریباً در همه انواع آب مانند فاضلاب، آب دریا، آب شیرین، آب زیرزمینی و آب آشامیدنی و سطحی شناسایی شدهاند (4). ویروسهای پوششدار از نظر ساختار با انتریک ویروسها (فاقد پوشش) متفاوت هستند و در محیط آبی به گونهای دیگر رفتار میکنند. این دسته از ویروسها شامل خانوادههای ارتومیکسوویریده (مثل آنفلوآنزا)، پارامیکسوویریده (measles virus, mumps virus, respiratory syncytial virus)، Herpesviridae، Coronaviridae و چندین ویروس دیگر است. در میان ویروسهای پوششدار، کرونا ویروسها (CoV) (order: Nidovirales, family: Coronaviridae, subfamily: Coronavirinae) ویروسهای تک رشتهای و حاوی RNA و positive-sense هستند (6 ،5). کرونانویرینه شامل 4 جنس است، آلفا، بتا، گاما و دلتا کرونا ویروس که دو نوع اول انسان را بیمار میکنند و (HCoV) HCoV-229E:وHCoV-NL63 (alphacoronavirus) و HCoV-HKU1 و HCoV-oc43 و MERS-CoV و SARS-CoV (betacoronavirus) از مهمترینها هستند. چندین کرونا ویروس که حیات وحش یا حیوانات خانگی یا دامها را مبتلا میکنند نیز گزارش شده است (6). HCoV پاتوژنهای تنفسی هستند و اولین راه انتقال آنها تماس فردی از طریق ذرات تنفسی ناشی از سرفه، تنفس، عطسه و تماس مستقیم با فرد مبتلا و یا غیر مستقیم به واسطه دست یا اشیای حاوی ویروس است. انتقال از طریق آب در انسان هیچگاه نشان داده نشده ولی در نتیجه شناسایی HCoV در مدفوع مبتلایان، ممکن است انتقال مدفوع-دهانی در انتقال HCoV نقش داشته باشد (7، 6). در 2019 بیماری تنفسی جدیدی به نام کووید 19 در ووهان چین پدید آمد و شیوع آن باعث اعلام خطر جهانی بهداشت عمومی در 30 ژانویه 2020 شد. نام آن در 11 فوریه کووید19 تعیین شد و در 11 مارچ وضعیت آن از اپیدمی به پاندمی تغییر یافت. همانند راه های انتقال دیگر HCoVها، راه اصلی انتقال این ویروس هم قطرات تولید شده از سرفه، عطسه، تنفس و تماس است. برخی تحقیقات حضور RNAویروسی را در مدفوع یا سواب مقعدی مبتلایان گزارش دادهاند (7،8). شیوع SARS در مارس 2003 در هنگکنگ، که منجر به مرگ صدها نفر گردید به واسطه یک سیستم فاضلاب معیوب حادث شده بود. این واقعیت که SARS-CoV میتواند در مجرای روده تکثیر یابد و به عنوان یک عامل پاتوژنی عمل کند (بروز اسهال برابر با 8 تا 73 درصد در افراد مبتلا به SARS میباشد) منجر به نگرانی انتقال محیطی این عامل ویروسی شده است ( 9). گر چه راههای اصلی انتقال ویروس کووید 19 قطرات آب و تماس مستقیم است ولی بنابر شواهد موجود از SARS و MERS در آلودهسازی فاضلاب از طریق زبالههای انسانی، نمیتوان انتقال ویروس از طریق مدفوع را نادیده گرفت. در شیوع ویروس سارس در سال 2003، وجود RNA سارس در فاضلاب دو بیمارستان در بیجینگ چین که محل درمان مبتلایان به سارس بود، گزارش شد (9). ویروس سارس تا 14 روز در دمای 4 درجه سانتیگراد و تا 2 روز دردمای 20 درجه سانتیگراد در فاضلاب تصفیه نشده دوام میآورد. در شرایط کنونی مواجهه با کووید 19، نگرانیهای مشابهی را پدید آورده است و مرکز کنترل و پیشگیری بیماری آمریکا (CDC) اعلام کرده است که انتقال ویروس کووید 19 از طریق فاضلاب تصفیه نشده امکانپذیر است. تحقیقات اخیر در هلند (10)، امریکا (11) استرالیا (12)، ایتالیا (13) و فرانسه (14) نیز با شناسایی SARS-CoV-2 در فاضلاب، این موضوع را تایید میکنند. در صورت تحقق این تحولات، کنترل نرخ انتقال ویروس در جامعه در آینده بسیار دشوار خواهد شد. خطر ابتلا به پاتوژنهای مربوط به آب مثل Campylobacter، Cryptosporidium، Giardia، norovirus و enterovirus که منجر به بیماری دستگاه گوارش میشوند مورد بررسی قرار گرفته است، خطر ابتلا در کودکان در معرض سیلاب ناشی از سرریز شدن فاضلابها و روانآب تولید شده در اثر باران به ترتیب 33% و 3/5% بود. اگرچه برای بزرگسالان میانگین خطر ابتلا 3/9% و 0/039% و بیشتر مربوط به norovirus و enterovirusهای موجود در سیلاب بود. بنابراین هیچگاه نمیتوان خطر گسترش کووید 19 از طریق فاضلاب آلوده به زباله انسانی را خصوصاً در آب و هوای بارانی ضعیف انگاشت. کرونا اغلب در مدفوع افراد آلوده دفع میشود و این میتواند باعث افزایش میزان ورود آن به سیستم فاضلاب شود (6). در ۵ مارس 2020 در جریان تحقیقات در ۵۰ کیلومتری جنوبشرقی آمستردام مواد ژنتیکی حاوی ویروس کرونا را در تصفیهخانه فاضلاب در آمرسفورت کشف شد. از این رو هلند اولین مورد کووید ۱۹ را در فاضلاب تایید کرد (10). سازمان بهداشت جهانی اظهار داشت، ویروس کووید 19 در منابع آب آشامیدنی وجود نداشته است و بر اساس شواهد موجود خطر ابتلای این ویروس به منابع آب کم است (7). روشهای سنتی تصفیه آب با استفاده از تصفیه و ضدعفونی باید کووید 19 را غیرفعال کند. نتایج نشان دادهاند که ویروس به کلرزنی و ضدعفونی توسط اشعه ماوراءبنفش حساس است. یک مطالعه نشان داد که ویروس کووید 19 در آب یا فاضلاب وجود دارد و بهطور قابل توجهی سریعتر از ویروسهای غیر پاکتدار مانند آدنوویروس، نوروویروس، روتاویروس و هپاتیت A غیرفعال میشود و یک کورونا ویروس جایگزین انسانی تنها 2 روز در آب شیر تصفیه نشده و در فاضلاب بیمارستانی با دمای 20 درجه سانتیگراد زنده مانده است و همچنین نشان داد که غیرفعال کردن ویروس در طی 1 دقیقه با استفاده از ضدعفونیکنندههای متداول (70% اتانول یا هیپوکلریت سدیم) میتواند مؤثر باشد (5). تحقیقات بسیاری در چندین ماه اخیر در بحث حضور کووید 19 در آب و فاضلاب صورت گرفته است که بهطور خلاصه چند مورد در جدول 1 آورده شده است. در چندین مطالعه، مدت زمان بقای انواعی از ویروسهای کرونا در آب آزمایشگاهی، آب دریاچه و فاضلاب یا پساب مورد بررسی قرار گرفته است. ویروسهای کرونا توانستهاند از ۱۰ تا ۲۲ روز در آب زنده بمانند. نوع ویروس کرونا، نوع آب، دما و خاصیت اسیدی آب، مقدار مواد شیمیایی موجود در پساب و حضور سایر میکروارگانیسمها (موجودات ریز زنده) در آب از عوامل تأثیرگذار بر مدت زمان بقای ویروسها بودند. علاوه بر این، در پسابها ممکن است مواد آنتیویروس (موادی که باعث از بین رفتن ویروس میشوند) وجود داشته باشند و بر زمان بقای ویروس کرونا تأثیرگذار باشند (راهنمای مدیریت آب و فاضلاب، وزارت بهداشت (Ministry of Health). یک مطالعه نیز نشان داده که کرونا ویروسهای انسانی فقط دو روز در آب خام فاقد کلر و فاضلابهای بیمارستانی در دمای 20 درجه سانتیگراد زنده میماند. سایر مطالعات نیز این موضوع را تائید میکنند. بایستی توجه نمود که کرونا ویروس انسانی به میزان 9/99% از 2 روز تا 2 هفته به ترتیب در دمای 23 و 25 درجه سانتیگراد از بین خواهد رفت. افزایش درجه حرارت آب به عنوان یکی از مهمترین و تأثیرگذارترین عوامل کاهش ماندگاری کووید 19در آب شناخته شده است. بهطور مشخص، کاهش غلظت ویروس عفونی در دمای 25 درجه سانتیگراد به مراتب سریعتر از کاهش آن در دمای 4 درجه سانتیگراد است (Carcucci et al 2020; La Rosa et al,) عواملی همچون حرارت، pH بالا و پائین، نور خورشید و گندزداهای معمول (مانند کلر) سبب تسریع مرگ ویروس میگردد. بقای کرونا ویروسهای انسانی بهطورکلی در آبهایی با آلودگی میکروبی کاهش و در آبهای دارای ترکیبات ارگانیک و ذرات معلق جامد افزایش مییابد (13). غیرفعالسازی کرونا ویروس در آب آشامیدنی فیلتر شده سریعتر از آب فیلتر نشده بوده است که نشان میدهد مواد جامد معلق در آب میتوانند از ویروسهای جذب شده به این ذرات محافظت کنند و بنابراین تصفیه پساب تحت فرایند ته نشینی با کاهش ویروسهای پوششدار در پساب همراه خواهد بود. طبق گزارش سازمان بهداشت جهانی، تاکنون هیچ مدرکی مبنی بر انتقال ویروس کووید 19 از طریق سیستم فاضلاب وجود ندارد. به عنوان بخشی از سیاست یکپارچه بهداشت عمومی، کلیه مراحل سیستم تصفیه فاضلاب باید به درستی انجام گردد. هر مرحله از تصفیه منجر به کاهش بیشتر خطر احتمالی میشود. در استخر تثبیت (یعنی حوضچه اکسیداسیون) که عموماً یک فناوری تصفیه فاضلاب عملی و ساده تلقی میشود (بهویژه برای از بینبردن پاتوژنها و عوامل بیماریزا)، زمان نگهداری نسبتاً طولانی (یعنی 20 روز یا بیشتر) ترکیب میشود. نور خورشید و بالا رفتن pH، در تسریع تخریب فعالیتهای بیولوژیکی و سایر عوامل پاتوژن مؤثر هستند. اگر تصفیهخانههای فاضلابهای موجود برای از بین رفتن ویروسها بهینه نشده باشد، ممکن است مرحله ضدعفونی نهایی در نظر گرفته شود. بهترین اقدامات برای حفظ سلامت کارگران در مراکز تصفیه بهداشتی باید رعایت شود. کارگران باید از وسایل محافظ شخصی (PPE) مناسب استفاده کنند که شامل: لباسهای محافظتی، دستکش، چکمه، عینک یا سپر صورت و ماسک باشد. آنها باید نکات بهداشتی را مکرر انجام دهند. و از دستزدن به چشم، بینی و دهان خودداری کنند (15، 14). مطابق توصیههای EPA، نیازی به جوشاندن آبهای آشامیدنی برای در امان ماندن از ویروس کووید 19 نیست. در سایت سازمان حفاظت محیط زیست (EPA) آمده که این سازمان مقررات و الزامات تصفیه، برای سیستمهای آب عمومی مقرر کرده است که از آلودگی به عوامل بیماریزا در آب مانند ویروسها از آلودگی آب آشامیدنی جلوگیری میکند. همچنین سازمان حفاظت محیط زیست اعلام نموده است، تا این زمان، هیچ نشانهای مبنی بر وجود کووید 19 در آب آشامیدنی یا تأثیر آن بر تأمین آب وجود نداشته است (15). مقایسه کارایی روشهای مختلف تغلیظ و بازیابی ویروس نشان داده است که روش ترسیب پلیاتیلنگلیکول (PEG)برای بازیابی ویروسهای غلافدار بهینه نیست، در حالیکه اولترافیلتراسیون میتواند با موفقیت برای بازیابی این ویروسها استفاده شود. با اینحال، این روش نیز بازیابی بالایی به دست نمیدهد. بسته به نوع ویروس، ماده منعقدکننده و وجود مواد آلی طبیعی، تأثیر ترکیب فرایندهای لختهسازی و فیلتراسیون در تصفیه خانهها میتواند منجر به کاهش 10 تا 70 درصد ویروس در پساب شود (16).
جدول 1: بررسی حضور کووید 19 در آب و فاضلاب
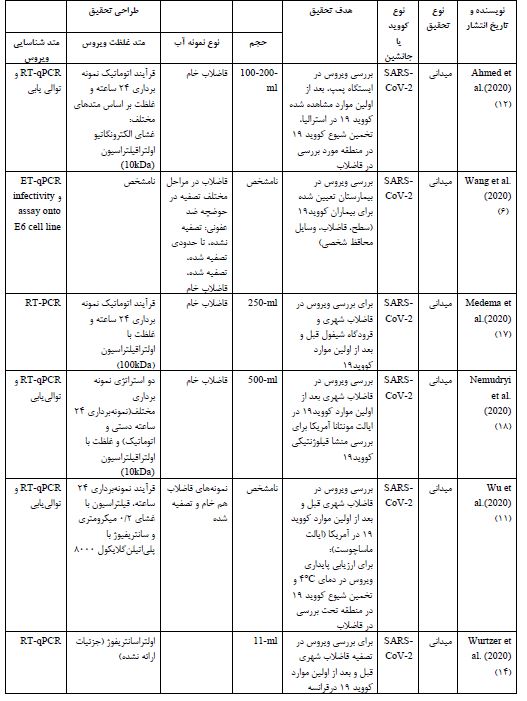
دستورالعملها و روشهای آزمایشات ویروسشناسی در زمینه آب و فاضلاب
بررسی حضور ویروس در فاضلاب مناطق پر جمعیت از یک شهر یا کشور مانند مناطق مسکونی شلوغ، بیمارستانها، خوابگاهها، فرودگاهها و غیره میتواند احتمال زنگ خطری بر قرمز شدن آن منطقه باشد، بنابراین میتوان تعیین ویروس در آب و یا فاضلاب را بهعنوان نقطه اولیه در جنگ علیه ویروس نیز در نظر گرفت و میتواند بینش خوبی به برنامهریزان حوزه سلامت و بهداشت عمومی ارائه کند. ویﺮوسﺷﻨﺎﺳﯽ آب در ﺣﺪود ﻧﯿﻢ ﻗﺮن ﻗﺒﻞ ﺑﺎ ﮐﻮﺷﺶ داﻧﺸﻤﻨﺪان ﺑﺮای ﻣﺸﺎﻫﺪه ﭘﻮﻟﯿﻮویﺮوس در ﻧﻤﻮﻧﻪﻫﺎی آب ﺷﺮوع شد. از آن زﻣﺎن ﺗﺎﮐﻨﻮن، ﺳﺎیﺮ ویﺮوسهای رودهای ﻣﺴﺌﻮل ﮔﺎﺳﺘﺮواﻧﺘﺮیﺖ و ﻫﭙﺎﺗﯿﺖ ﺟﺎیﮕﺰیﻦ اﻧﺘﺮوویﺮوسها ﺑﻪ ﻋﻨﻮان ﻋﺎﻣﻞ ﻋﻤﺪه ﺑﺮای ﻣﺸﺎﻫﺪه ویﺮوس در آب ﻣﺤﯿﻄﯽ ﺷﺪهاﻧﺪ. پس از شیوع سارس در سال 2003، وانگ تحقیقی برای ارزیابی بازیابی سارس از فاضلاب آلوده و همچنین یک ویروس جانشین (باکتریوفاژ f2) انجام داد. فرآیند تغلیظ، استفاده فیلتر با بار مثبت (سیلیکاژل همراه با آلوم) را استفاده کرده، فاضلاب بیمارستان و فاضلاب خانگی (100 میلیلیتر) به سارس و فاژ f2 آلوده شدند و از ستون شیشهای عبور داده شدند و از محیط فیلتر با نوترینت براث 3 غلظتی با pH برابر 7/2 شسته شدند و سپس با PEG رسوب داده شد. فرآیند بازیابیهایی ویروسی متغیر از 0درصد (فاضلاب خانگی) تا 21/4 درصد (فاضلاب بیمارستان) را نشان داد (که میانگین آنها1/02درصد بود). بازیابی فاژ f2 در شرایط مشابه بسیار بیشتر بود (از 33/6 درصد تا بیش از 100درصد). بنابراین این روش بهنظر بیشتر مناسب تغلیظ ویروسهای پوششدار است (19، 5). اکثر مطالعات انجام شده برای تغلیظ ویروسهای بدون پوشش مثل هپاتیت آ و به کمک ویروسهای قابل کشت و باکتریوفاژها به عنوان مدل بوده است. برای تغلیظ ویروسهای رودهای (از نمونه فاضلاب) از غشاهای الکترونگاتیو و الکتروپازتیو استفاده میشود. بر مبنای روابط الکترو استاتیکی موجود بین ویروسها و فیلترها و چون ویروسها دارای بار الکترواستاتیکی منفی (در PH خنثی) هستند، از این فیلترها استفاده میشود. در این روش ویروسهای باردار شده با بار منفی به فیلتر الکتروپازتیو متصل میشوند. روش دیگری که برای تغلیظ ویروسها استفاده میشود اولترافیلتراسیون است که بر مبنای تفکیک ویروسها بر حسب اندازه آنها است. روشهای مرسوم دیگری هم از جمله ترسیب پلیاتیلنگلیکول (PEG) و اولتراسانتریفیوژ وجود دارند. مطالعات محدودی برای تغلیظ ویروسهای پوششدار انجام شده است و این نوع ویروسها بیشتر بر روی بخشهای جامد فاضلاب قرار میگیرند. در هر گرم مدفوع مبتلایان به کووید 19 حدود 108 RNA ویروس است که در نتیجه باید تغلیظ ویروس، قبل از تشخیص حتی بر روی نمونههای فاضلاب نیز صورت گیرد. فیلترهای موجود پتانسیل استفاده برای جداسازی این ویروس از فاضلاب را دارند، اگر چه روشهای نوینی همچون اولترافیلتراسیون، ترسیب PEG و جذب غشایی الکترونگاتیوی با استخراج مستقیم RNA برای ارزیابی نمونههای فاضلاب نیز موفق بودهاند. یکی از فاکتورهای مهم در تغلیظ نمونهها، حجم آنهاست که معمولاً در حجم 200 میلیلیتر برای فاضلاب خام است که البته در مناطق با شیوع اندک کووید 19 لازم است بر روی حجمهای بیشتری از فاضلاب خام تغلیظ صورت گیرد (21، 20). سه روش را برای جداسازی و تغلیظ ویروس از بخش مایع فاضلاب شهری پیشنهاد داد: الف) رسوب با PEG ب) اولتراسانتریفیوژ ج) اولترافیلتراسیون به همراه سانتریفیوژ فاضلاب (250 میلیلیتر برای PEG و اولترافیلتراسیون و 60 میلیلیتر برای اولتراسانتریفوژ) با کرونا ویروس جوندگان (MHV) و فاژ بدون پوشش MS2 آلوده شد. بازیابی کمی با روش اولتراسانتریفوژ از این دو ویروس به دست آمد (حدوداً 5 درصد). این نتیجه احتمالاً با غیرفعال شدن ویروس در سانتریفیوژ با نیروی بالا مربوط میباشد. بازیابی MHV با روش رسوب PEG که عملکردش برای MS2 بسیار بالا بود (43/1 درصد)، بسیار کم بود (حدود 5 درصد). در نهایت فرآیند اولترافیلتراسیون بهینهسازی شده که در تحقیق از آن استفاده شده، بیشترین بازیابی را برای هر دو ویروس به ارمغان آورد (25/1 درصد برای MHV و55/6 درصد برای فاژ MS2). تحقیق Ye و همکاران نشان داد که روش رسوب PEG که برای بازیابی ویروسهای بدون پوشش از نمونههای آب موثر است، ممکن است برای بازیابی ویروسهای پوششدار عفونی بهینه نباشد در حالیکه اولترافیلتراسیون می¬تواند به طور موفقیت آمیزی برای بازیابی کووید 19 استفاده شود. اگرچه در این تحقیق فقط حجمهای کم فاضلاب با استفاده از اولترافیلترهای سانتریفیوژی آزمایش شد. از آن جایی که ویروسهای موجود در آب ممکن است به تعداد کم حضور داشته باشند، به روشهای آنالیزی مناسب برای حجمهای زیاد آب نیاز است (20). عبدالمقصود و همکاران (2014) تاثیر فیلتراسیون پشم شیشه را سنجیدند تا همزمان گستره وسیعی از ویروسهای ناشی از آب و پاتوژنهای باکتریایی که معمولاً در روانابهای زمینهای کشاورزی که از کود لبنی به عنوان کود استفاده میکنند پیدا میشوند را، تغلیظ کنند. نتایج نشان داد که فیلتراسیون پشم شیشه روشی با صرفه اقتصادی برای تغلیظ چندین پاتوژن ناشی از آب به طور همزمان، میباشد (22). بلانکو (2019) از جذب با پشم شیشه استفاده کرد و سپس با بافر بازی شستوشو داد و بعد تغلیظ ثانویهای را به کمک رسوب PEG 6000انجام داد. ویروسهایی که برای آزمایشها استفاده شدند هپاتیتA (فاقد پوشش) و TGEV پوششدار بودند. مقادیر زیادی از آب ( 5لیتر و 50 لیتر) برای بهینهسازی روش و تعیین خصوصیات عملکرد استفاده شد. چندین مرحله از فرآیند شستوشو در مقایسه با دیگر پروتکلهای پشم شیشه منتشر شده اصلاح شد تا بازیابی TGEV بهبود پیدا کند و بازیابی ویروس با RT qPCR معلوم گشت. بازیابی آزمایشهای اولیه (5 لیتر آب، جذب به ماتریس پشم شیشه باردار با بار مثبت، شسته شدن با بافر عصاره گوشت گاو و گلایسین با pH 9/5 و تماس به مدت 10 دقیقه) نشان داد که TGEV به خوبی به پشم شیشه جذب شده (57/1 درصد اتصال) ولی بسیار ضعیف از آن شسته شده، با بازیابی کلی 2/6 درصد. افزایش pH بافر به 11 بهبود قابل ملاحظهای به بازدهی شست و شو داد، و بازیابی نهایی با 28/8% حاصل شد (23). متعاقباً آزمایشهایی برای تغلیظ HAV و TGEV از 50 لیتر نمونه آب آلوده همگی با استفاده از PH بافر 11 انجام شدند. نتایج نشان داد که اضافه کردن Tween 80 مانع بازیابی TGEV شد، احتمالاً بخاطر از بین بردن لیپید حاوی پوشش ویروس باشد. در کل تحقیق انجام شده توسط برانکو، بهطور واضح نشان داد که فرآیندهای معمول تغلیظی مورد استفاده برای ویروسهای بدون پوشش به تطبیقهایی برای حصول بازده راضی کننده در عمل برای ویروسهای پوششدار مثل کووید نیاز دارد. تشخیص بیماری تنفسی کووید ۱۹ و ویروس کرونای جدید همراه آن با استفاده از آزمونهای واکنش زنجیرهای پلیمراز(PCR) ، آزمایش اسیدنوکلئیک و کیتهای آزمایش الایزا جهت بررسی حضور آنتیژنهای خاص ویروس مانند پروتئینهای کپسید انجام میشود که البته استفاده از روشهای مولکولی گران قیمت است. البته اخیراً دانشمندان بهدنبال استفاده از بیومارکرهای دیگر در آزمون ویروسها در فاضلاب هستند که تشخیص را سریعتر و اقتصادیتر نماید. یکی دیگر از روشهای تشخیص زودهنگام شیوع کووید 19 WBE (wastewater-based epidemiology) میباشد که به بررسی اطلاعات شیمیایی و بیولوژیکی منابع آبی به خصوص فاضلاب گفته میشود. با توجه به حضور این ویروس تنها پس از 3 روز در نمونه ادرار مبتلایان در مقایسه با حضور علائم بالینی که ممکن است تا 14 روز به طول بینجامد، روش بسیار مناسبی برای ارزیابی میزان آلودگی (نه فقط کووید 19) یک منطقه مسکونی است تا مسئولین بهداشتی تصمیمات لازم را اتخاذ کنند. این روش چالشهایی را نیز در بر دارد که میتوان با راهکارهای ارائه شده با آن ها مقابله کرد:
1- منابع آب ممکن است به علت ورود آب باران به فاضلاب رقیق شوند و مهمترین فاکتوری که باید در نظر گرفته شود نرخ جریان فاضلاب است. به همین دلیل غلظت زیست شناساگرهای مختلف بر مبنای بار روزانه در فاضلاب گزارش میشوند (ng/day). برای ایجاد امکان مقایسه بین شهری غلظت زیست شناساگرها بر اساس بار روزانه به ازای هر نفر ارائه میشود (mg/day/capita).
2- به علت حضور ترکیبات بسیار گسترده در فاضلاب، وجود روش استخراج و شناسایی دقیق زیست شناساگرها لازم میباشد. 3- یکی دیگر از چالشها تفاوت جمعیت شهرهای بزرگ در طول روز است که میتوان با استفاده از دادههای آماری مناطق شهری به این مشکل هم غلبه کرد. یک راه حل دیگر نیز استفاده از روشها و اطلاعات هیدروشیمیایی که در تحقیقات گستردهای برای تخمین جمعیت یک منطقه مورد استفاده قرار گرفته است، می¬باشد.
چگونگی بررسی حضور کرونا ویروس در آب و فاضلاب
برای بررسی ویروس کرونا در آب ابتدا باید یک نمونهگیری درست طبق استانداردهای موجود انجام شود و پس از تغلیظ و رسوبدهی، در ادامه تستهای شناسایی گذارده و نتایج گزارش شود. ﺗﻮﺳﻌﻪ روش های ﻣﻮﻟﮑﻮﻟﯽ ﻣﺎﻧﻨﺪ ﺗﮑﺜﯿﺮ PCR ویﺮوسها ﺑﻮﺳﯿﻠﻪ روشهای اﻧﺘﺨﺎﺑﯽ ﺑﻮده ﮐﻪ ﻣﺸﺎﻫﺪه ویﺮوسهای ﻣﻬﻢ در ﭘﺰﺷﮑﯽ را ﻣﻘﺪور ﺳﺎﺧﺘﻪ اﺳﺖ.
الف) نمونهگیری
بر اساس اﺳﺘﺎﻧﺪارد ملی ایران، نمونهگیری از آب ﺷﺎﻣﻞ ﺳﻪ دﺳﺘﻮر ﻛﺎر ﺑﺮای ﺟﻤﻊ آوری ﻧﻤﻮﻧﻪ هاست:
روش اﻟﻒ- ﺑﺮای ﺟﻤﻊآوری ﻧﻤﻮﻧﻪ ﻟﺤﻈﻪای، از ﻳﻚ ﻣﺤﻞ ﺑﻪ ﺧﺼﻮص ﻣﻲ ﺑﺎﺷﺪ ﻛﻪ ﻓﻘﻂ ﻣﻌﺮف ﺧﺼﻮﺻﻴﺎت آب در زﻣﺎن ﻧﻤﻮﻧﻪﮔﻴﺮی اﺳﺖ و اﻳﻦ روش ﺑﺮای آزﻣﻮنﻫﺎی ﺑﺎﻛﺘﺮﻳﻮﻟﻮژی و ﺑﺮﺧﻲ آزﻣﻮنﻫﺎی رادﻳﻮﻟﻮژی ﻣﻨﺎﺳﺐ ﻣﻲﺑﺎﺷﺪ.
روش ب- ﺑﺮای ﺟﻤﻊآوری ﻧموﻧﻪ ﻣﺮﻛﺐ از ﻳﻚ ﻣﺤﻞ ﺑﻪ ﺧﺼﻮص ﻣﻲﺑﺎﺷﺪ ﻛﻪ ﻗﺴﻤﺖﻫﺎی ﻧﻤﻮﻧﻪ در ﻓﻮاﺻﻞ زﻣﺎﻧﻲ ﻣﺨﺘﻠﻒ ﮔﺮدآوری ﻣﻲﺷﻮد ﻧﻤﻮﻧﻪ ﻣﺮﻛﺐ ﻣﻲﺗﻮاﻧﺪ از ﺟﻤﻊآوری ﻣﻘﺎدﻳﺮ آب از ﻣﻜﺎنﻫﺎی ﻣﺨﺘﻠﻒ ﻳﻚ ﻣﻨﺒﻊ و ﻳﺎ ﻣﺠﻤﻮﻋﻪای از آب ﮔﺮدآوری ﺷﺪه از ﻣﺤﻞ ﻫﺎی ﻣﺨﺘﻠﻒ در زﻣﺎنﻫﺎی ﻣﺨﺘﻠﻒ ﺗﺸﻜﻴﻞ ﮔﺮدد.
در روش ج- ﻳﻚ ﻧﻤﻮﻧﻪﮔﻴﺮی ﻣﺪاوم یا ﭘﻴﻮﺳﺘﻪ از ﻳﻚ و ﻳﺎ ﭼﻨﺪ اﻳﺴﺘﮕﺎه ﻧﻤﻮﻧﻪﮔﻴﺮی اﻳﺠﺎد ﻣﻲﮔﺮدد ﻛﻪ ﺑﺮای دﺳﺘﮕﺎهﻫﺎی ﺗﺠﺰﻳﻪ ﻣﺪاوم آب ﻣﻨﺎﺳﺐ ﻣﻲﺑﺎﺷﺪ. (استاندارد ملی ایران شماره 4208)
ب) تغلیظ و استخراج RNA
حدود یک لیتر فاضلاب تازه را در مرحله تغلیظ اولیه با دور پایین سانتریفیوژ نموده تا ذرات اضافی حذف و ته نشین شود. در مرحله تغلیظ ثانویه میتوان از PEG و یا آلوم (زاج) و یا اولترافیلتراسیون برای ته نشینی استفاده شود که همراه با یک سانتریفیوژ مختصر میباشد. مخلوط ته نشین شده سپس در دمای 4 درجه سانتیگراد در انکوباتور شیکر دار با دور 100 دور در دقیقه برای 12 ساعت انکوبه میگردد. سپس در 14000 g به مدت 45 دقیقه در دمای 4 درجه سانتیگراد سانتریفیوژ شده تا ذرات ویروس تجمع یابد. ذرات سپس در نمک بافر فسفات (PBS) دوباره تعلیق شود. فاز آبی (حاوی ذرات ویروس) از طریق فیلتر 0/22 میکرومتر جمعآوری و فیلتر شوند. این مرحله میتواند با استفاده از یک اولتراسانتریفیوژ ادامه یابد و در نهایت نمونه غلیظ شده در یک میلیلیتر بافر در منهای 20 یا منهای 80 برای ادامه کار ذخیره میگردد. در مرحله بعد استخراج RNA با کیتهای مخصوص صورت گرفته و نمونه استخراج شده در منهای 80 ذخیره میگردد.
ج) شناسایی و تعیین ویروس کرونا: در حال حاضر شناسایی ویروس کووید 19 عمدتاً وابسته به RT-qPCR یا RT-PCR (آشیانه¬ای) است. محققین سه تست TaqMan qPCR که ژنهای RNA پلیمراز وابسته به RNA (RdRp)، پوشش (E)، و پروتئین نوکلئوکپسید (N) را هدف قرار میدهند به همراه حد تشخیص (LOD: Limit of detection) به ترتیب برابر با 8/3، 2/5 و 3/8 کپی¬های RNA در هر واکنش را ایجاد کردهاند (24). تست ژن RdRp به روش RT-qPCR از دو پروب فلئورسنت برای تشخیص ویروس کووید 19 از کرونا ویروس سارس و کرونا ویروس مرتبط با سارس خفاشی استفاده میکند، در حالیکه تست ژن E به روش RT-qPCR میتواند با هر دو ویروس کووید 19 و کرونا ویروس سارس واکنش دهد. عملکرد تست ژن N به روش RT-qPCR به دلیل LOD نسبتاً بالاتر آن در مقایسه با دو تست دیگر با جزییات مورد بررسی قرار نگرفته است. در مقابل گزارش گردید که میان این سه تست، تنها تست ژن N به روش RT-qPCR که مخصوص کووید 19 بوده، تحت الگوی RT-qPCR آنها بخوبی عمل کرد. ژن پروتئین N پرکاربردترین ژن در هدف قرار گرفتن برای توسعۀ تست RT-qPCR است. در تحقیقات انجام گرفته، تست ژن N به روش RT-qPCR قادر به شناسایی حداقل 5 کپی RNA در هر واکنش بوده است (26، 25،17).
نتیجهگیری
در مطالعات مربوط به زندهمانی ویروسها در محیطهای آبی، مقاومت متغیری بسته به نوع ویروس، نمونه آب، و دما مشاهده شده است. تحقیقات نشان می¬دهد که در دمای اتاق میزان عفونت¬زایی ویروس سارس در نمونه آب استریلیزه که در ابتدا حاوی تیتر ویروس برابر با TCID50 106 است، در طی 3 تا 4 روز تا سطح غیرقابل شناسایی کاهش می¬یابد. مقاومت ویروس سارس عفونی طی دو روز در دمای 20 درجه سانتیگراد در تمام نمونههای آبی (از جمله فاضلاب بیمارستان، فاضلاب خانگی، و آب شرب) کاهش یافته است اما در دمای 4 درجه سانتیگراد این مقدار به 14 روز افزایش می-یابد. اگر چه مطالعات انجام گرفته در این زمینه بهصورت تفکیکی بودهاند و نتایج آنها بهطور مستقیم قابل مقایسه با یکدیگر نیست، اما نشان میدهند که کرونا ویروس انسانی نسبت به ویروسهای بدون پوشش در محیطهای آبی پایداری کمتری دارند و زندهمانی آنها در آبهای حاوی آلودگی آلی و میکروبی بهطور کل کاهش مییابد و غیرفعال شدن ویروس با افزایش دما، افزایش پیدا میکند. در کنار تمام مزیتهای رویکرد WBE، چالشهایی نیز در این رابطه مطرح است. بهدلیل تغییرات گسترده در جریان ورودی فاضلاب (برای مثال آب باران که ممکن است باعث رقیقسازی فاضلاب شود)، نرخ جریان فاضلاب مهمترین فاکتوری است که در WBE باید مورد توجه قرار گیرد. بر این اساس میزان غلظت زیست نشانگرهای مختلف معمولاً بر مبنای بار روزانه در فاضلاب (ng/day) گزارش میشود. از طرفی دیگر برای نرمالیزه کردن دادهها و ایجاد امکان مقایسه میان شهرهای مختلف با جمعیتهای متفاوت، غلظت زیستنشانگرها بر اساس بار روزانه به ازای هر نفر (mg/day/capita) گزارش میگردد. یکی دیگر از چالش-های این روش حضور ترکیبات بسیار گسترده در فاضلاب است که وجود روشهای استخراج و شناسایی دقیق زیستنشانگر مورد نظر را الزامی میکند. نظارت بر فاضلاب میتواند به عنوان هشدار اولیه ظهور دوباره کووید ۱۹ در شهرها باشد. شناسایی ویروس در فاضلاب حتی اگر شیوع کووید ۱۹ کم باشد، نشان میدهد که نظارت بر فاضلاب میتواند راهی برای نظارت بر گردش ویروس در جامعه باشد. ایزولاسیون چاههای فاضلاب و بهطورکلی مراقبت از ورود آبهای حاوی ویروس به منابع آب در کنترل ویروس سهم بسزایی خواهند داشت. برخلاف نمونههای پزشکی، زمانیکه ویروس کووید 19 در نمونههای فاضلاب با غلظت اندک ویروس (به دلیل رقیقسازی و شیوع کم ویروس) آزمایش میشود، LOD پایینتری لازم است. متأسفانه برای بسیاری از تستهای RT-qPCR انجام شده بر روی نمونههای فاضلاب دادهای در مورد LOD در دسترس نیست. به نظر میرسد تستهای RT-qPCR مقدار LOD کمتر از ده کپی به ازای هر واکنش در نمونههای فاضلاب را نشان دهند. در این مقاله، مقالات اخیر درباره امکان حضور و انتقال انواع ویروسها به ویژه کرونا ویروسها (SARS-CoV-2)، از طریق فاضلاب و همچنین انواع روشهای موجود برای استخراج RNA ویروسی و شناسایی آن در نمونههای گرفته شده از فاضلاب مورد بررسی و تحلیل قرار گرفته است و انواع روشها برای تغلیظ نمونههای ویروسی برای یافتن بهترین روش استفاده شده برای تغلیظ کووید 19نیز بررسی شده است.
حامی مالی: دانشگاه یزد.
تعارض در منافع: وجود ندارد.
مشاهدات ویروس کرونا در آب یا فاضلاب
ویروسهای پاتوژن انسانی معمولاً در محیطهای آبی شناسایی میشوند و ویروسهایی که به خاطر امکان انتقالشان از طریق آب، خطر ایجاد میکنند بیشتر از گروه ویروسهای رودهای (Enteric viruses) هستند ولی گروه متنوعی از ویروسهای فاقد پوشش، میتوانند در دستگاه گوارش انسان تکثیر شوند و باعث طیف وسیعی از بیماریها مانند بیماریهای التهابی، بیماریهای تنفسی، هپاتیتهای ویروسی و عفونت دستگاه عصبی مرکزی شوند (2 ،1). مهمترین ویروسهای رودهای ناشی از آب از خانوادههای کلسیویریده (نورو ویروس)، پیکورناویریده (آنتروویروس و هپاتیت A) و آدنوویریده هستند (3). این ویروسها معمولاً به مقدار زیادی از طریق مدفوع (و گاهی با غلظت کمتری از طریق ادرار) مبتلایان دفع میشوند. همچنین آن ها تقریباً در همه انواع آب مانند فاضلاب، آب دریا، آب شیرین، آب زیرزمینی و آب آشامیدنی و سطحی شناسایی شدهاند (4). ویروسهای پوششدار از نظر ساختار با انتریک ویروسها (فاقد پوشش) متفاوت هستند و در محیط آبی به گونهای دیگر رفتار میکنند. این دسته از ویروسها شامل خانوادههای ارتومیکسوویریده (مثل آنفلوآنزا)، پارامیکسوویریده (measles virus, mumps virus, respiratory syncytial virus)، Herpesviridae، Coronaviridae و چندین ویروس دیگر است. در میان ویروسهای پوششدار، کرونا ویروسها (CoV) (order: Nidovirales, family: Coronaviridae, subfamily: Coronavirinae) ویروسهای تک رشتهای و حاوی RNA و positive-sense هستند (6 ،5). کرونانویرینه شامل 4 جنس است، آلفا، بتا، گاما و دلتا کرونا ویروس که دو نوع اول انسان را بیمار میکنند و (HCoV) HCoV-229E:وHCoV-NL63 (alphacoronavirus) و HCoV-HKU1 و HCoV-oc43 و MERS-CoV و SARS-CoV (betacoronavirus) از مهمترینها هستند. چندین کرونا ویروس که حیات وحش یا حیوانات خانگی یا دامها را مبتلا میکنند نیز گزارش شده است (6). HCoV پاتوژنهای تنفسی هستند و اولین راه انتقال آنها تماس فردی از طریق ذرات تنفسی ناشی از سرفه، تنفس، عطسه و تماس مستقیم با فرد مبتلا و یا غیر مستقیم به واسطه دست یا اشیای حاوی ویروس است. انتقال از طریق آب در انسان هیچگاه نشان داده نشده ولی در نتیجه شناسایی HCoV در مدفوع مبتلایان، ممکن است انتقال مدفوع-دهانی در انتقال HCoV نقش داشته باشد (7، 6). در 2019 بیماری تنفسی جدیدی به نام کووید 19 در ووهان چین پدید آمد و شیوع آن باعث اعلام خطر جهانی بهداشت عمومی در 30 ژانویه 2020 شد. نام آن در 11 فوریه کووید19 تعیین شد و در 11 مارچ وضعیت آن از اپیدمی به پاندمی تغییر یافت. همانند راه های انتقال دیگر HCoVها، راه اصلی انتقال این ویروس هم قطرات تولید شده از سرفه، عطسه، تنفس و تماس است. برخی تحقیقات حضور RNAویروسی را در مدفوع یا سواب مقعدی مبتلایان گزارش دادهاند (7،8). شیوع SARS در مارس 2003 در هنگکنگ، که منجر به مرگ صدها نفر گردید به واسطه یک سیستم فاضلاب معیوب حادث شده بود. این واقعیت که SARS-CoV میتواند در مجرای روده تکثیر یابد و به عنوان یک عامل پاتوژنی عمل کند (بروز اسهال برابر با 8 تا 73 درصد در افراد مبتلا به SARS میباشد) منجر به نگرانی انتقال محیطی این عامل ویروسی شده است ( 9). گر چه راههای اصلی انتقال ویروس کووید 19 قطرات آب و تماس مستقیم است ولی بنابر شواهد موجود از SARS و MERS در آلودهسازی فاضلاب از طریق زبالههای انسانی، نمیتوان انتقال ویروس از طریق مدفوع را نادیده گرفت. در شیوع ویروس سارس در سال 2003، وجود RNA سارس در فاضلاب دو بیمارستان در بیجینگ چین که محل درمان مبتلایان به سارس بود، گزارش شد (9). ویروس سارس تا 14 روز در دمای 4 درجه سانتیگراد و تا 2 روز دردمای 20 درجه سانتیگراد در فاضلاب تصفیه نشده دوام میآورد. در شرایط کنونی مواجهه با کووید 19، نگرانیهای مشابهی را پدید آورده است و مرکز کنترل و پیشگیری بیماری آمریکا (CDC) اعلام کرده است که انتقال ویروس کووید 19 از طریق فاضلاب تصفیه نشده امکانپذیر است. تحقیقات اخیر در هلند (10)، امریکا (11) استرالیا (12)، ایتالیا (13) و فرانسه (14) نیز با شناسایی SARS-CoV-2 در فاضلاب، این موضوع را تایید میکنند. در صورت تحقق این تحولات، کنترل نرخ انتقال ویروس در جامعه در آینده بسیار دشوار خواهد شد. خطر ابتلا به پاتوژنهای مربوط به آب مثل Campylobacter، Cryptosporidium، Giardia، norovirus و enterovirus که منجر به بیماری دستگاه گوارش میشوند مورد بررسی قرار گرفته است، خطر ابتلا در کودکان در معرض سیلاب ناشی از سرریز شدن فاضلابها و روانآب تولید شده در اثر باران به ترتیب 33% و 3/5% بود. اگرچه برای بزرگسالان میانگین خطر ابتلا 3/9% و 0/039% و بیشتر مربوط به norovirus و enterovirusهای موجود در سیلاب بود. بنابراین هیچگاه نمیتوان خطر گسترش کووید 19 از طریق فاضلاب آلوده به زباله انسانی را خصوصاً در آب و هوای بارانی ضعیف انگاشت. کرونا اغلب در مدفوع افراد آلوده دفع میشود و این میتواند باعث افزایش میزان ورود آن به سیستم فاضلاب شود (6). در ۵ مارس 2020 در جریان تحقیقات در ۵۰ کیلومتری جنوبشرقی آمستردام مواد ژنتیکی حاوی ویروس کرونا را در تصفیهخانه فاضلاب در آمرسفورت کشف شد. از این رو هلند اولین مورد کووید ۱۹ را در فاضلاب تایید کرد (10). سازمان بهداشت جهانی اظهار داشت، ویروس کووید 19 در منابع آب آشامیدنی وجود نداشته است و بر اساس شواهد موجود خطر ابتلای این ویروس به منابع آب کم است (7). روشهای سنتی تصفیه آب با استفاده از تصفیه و ضدعفونی باید کووید 19 را غیرفعال کند. نتایج نشان دادهاند که ویروس به کلرزنی و ضدعفونی توسط اشعه ماوراءبنفش حساس است. یک مطالعه نشان داد که ویروس کووید 19 در آب یا فاضلاب وجود دارد و بهطور قابل توجهی سریعتر از ویروسهای غیر پاکتدار مانند آدنوویروس، نوروویروس، روتاویروس و هپاتیت A غیرفعال میشود و یک کورونا ویروس جایگزین انسانی تنها 2 روز در آب شیر تصفیه نشده و در فاضلاب بیمارستانی با دمای 20 درجه سانتیگراد زنده مانده است و همچنین نشان داد که غیرفعال کردن ویروس در طی 1 دقیقه با استفاده از ضدعفونیکنندههای متداول (70% اتانول یا هیپوکلریت سدیم) میتواند مؤثر باشد (5). تحقیقات بسیاری در چندین ماه اخیر در بحث حضور کووید 19 در آب و فاضلاب صورت گرفته است که بهطور خلاصه چند مورد در جدول 1 آورده شده است. در چندین مطالعه، مدت زمان بقای انواعی از ویروسهای کرونا در آب آزمایشگاهی، آب دریاچه و فاضلاب یا پساب مورد بررسی قرار گرفته است. ویروسهای کرونا توانستهاند از ۱۰ تا ۲۲ روز در آب زنده بمانند. نوع ویروس کرونا، نوع آب، دما و خاصیت اسیدی آب، مقدار مواد شیمیایی موجود در پساب و حضور سایر میکروارگانیسمها (موجودات ریز زنده) در آب از عوامل تأثیرگذار بر مدت زمان بقای ویروسها بودند. علاوه بر این، در پسابها ممکن است مواد آنتیویروس (موادی که باعث از بین رفتن ویروس میشوند) وجود داشته باشند و بر زمان بقای ویروس کرونا تأثیرگذار باشند (راهنمای مدیریت آب و فاضلاب، وزارت بهداشت (Ministry of Health). یک مطالعه نیز نشان داده که کرونا ویروسهای انسانی فقط دو روز در آب خام فاقد کلر و فاضلابهای بیمارستانی در دمای 20 درجه سانتیگراد زنده میماند. سایر مطالعات نیز این موضوع را تائید میکنند. بایستی توجه نمود که کرونا ویروس انسانی به میزان 9/99% از 2 روز تا 2 هفته به ترتیب در دمای 23 و 25 درجه سانتیگراد از بین خواهد رفت. افزایش درجه حرارت آب به عنوان یکی از مهمترین و تأثیرگذارترین عوامل کاهش ماندگاری کووید 19در آب شناخته شده است. بهطور مشخص، کاهش غلظت ویروس عفونی در دمای 25 درجه سانتیگراد به مراتب سریعتر از کاهش آن در دمای 4 درجه سانتیگراد است (Carcucci et al 2020; La Rosa et al,) عواملی همچون حرارت، pH بالا و پائین، نور خورشید و گندزداهای معمول (مانند کلر) سبب تسریع مرگ ویروس میگردد. بقای کرونا ویروسهای انسانی بهطورکلی در آبهایی با آلودگی میکروبی کاهش و در آبهای دارای ترکیبات ارگانیک و ذرات معلق جامد افزایش مییابد (13). غیرفعالسازی کرونا ویروس در آب آشامیدنی فیلتر شده سریعتر از آب فیلتر نشده بوده است که نشان میدهد مواد جامد معلق در آب میتوانند از ویروسهای جذب شده به این ذرات محافظت کنند و بنابراین تصفیه پساب تحت فرایند ته نشینی با کاهش ویروسهای پوششدار در پساب همراه خواهد بود. طبق گزارش سازمان بهداشت جهانی، تاکنون هیچ مدرکی مبنی بر انتقال ویروس کووید 19 از طریق سیستم فاضلاب وجود ندارد. به عنوان بخشی از سیاست یکپارچه بهداشت عمومی، کلیه مراحل سیستم تصفیه فاضلاب باید به درستی انجام گردد. هر مرحله از تصفیه منجر به کاهش بیشتر خطر احتمالی میشود. در استخر تثبیت (یعنی حوضچه اکسیداسیون) که عموماً یک فناوری تصفیه فاضلاب عملی و ساده تلقی میشود (بهویژه برای از بینبردن پاتوژنها و عوامل بیماریزا)، زمان نگهداری نسبتاً طولانی (یعنی 20 روز یا بیشتر) ترکیب میشود. نور خورشید و بالا رفتن pH، در تسریع تخریب فعالیتهای بیولوژیکی و سایر عوامل پاتوژن مؤثر هستند. اگر تصفیهخانههای فاضلابهای موجود برای از بین رفتن ویروسها بهینه نشده باشد، ممکن است مرحله ضدعفونی نهایی در نظر گرفته شود. بهترین اقدامات برای حفظ سلامت کارگران در مراکز تصفیه بهداشتی باید رعایت شود. کارگران باید از وسایل محافظ شخصی (PPE) مناسب استفاده کنند که شامل: لباسهای محافظتی، دستکش، چکمه، عینک یا سپر صورت و ماسک باشد. آنها باید نکات بهداشتی را مکرر انجام دهند. و از دستزدن به چشم، بینی و دهان خودداری کنند (15، 14). مطابق توصیههای EPA، نیازی به جوشاندن آبهای آشامیدنی برای در امان ماندن از ویروس کووید 19 نیست. در سایت سازمان حفاظت محیط زیست (EPA) آمده که این سازمان مقررات و الزامات تصفیه، برای سیستمهای آب عمومی مقرر کرده است که از آلودگی به عوامل بیماریزا در آب مانند ویروسها از آلودگی آب آشامیدنی جلوگیری میکند. همچنین سازمان حفاظت محیط زیست اعلام نموده است، تا این زمان، هیچ نشانهای مبنی بر وجود کووید 19 در آب آشامیدنی یا تأثیر آن بر تأمین آب وجود نداشته است (15). مقایسه کارایی روشهای مختلف تغلیظ و بازیابی ویروس نشان داده است که روش ترسیب پلیاتیلنگلیکول (PEG)برای بازیابی ویروسهای غلافدار بهینه نیست، در حالیکه اولترافیلتراسیون میتواند با موفقیت برای بازیابی این ویروسها استفاده شود. با اینحال، این روش نیز بازیابی بالایی به دست نمیدهد. بسته به نوع ویروس، ماده منعقدکننده و وجود مواد آلی طبیعی، تأثیر ترکیب فرایندهای لختهسازی و فیلتراسیون در تصفیه خانهها میتواند منجر به کاهش 10 تا 70 درصد ویروس در پساب شود (16).
جدول 1: بررسی حضور کووید 19 در آب و فاضلاب

دستورالعملها و روشهای آزمایشات ویروسشناسی در زمینه آب و فاضلاب
بررسی حضور ویروس در فاضلاب مناطق پر جمعیت از یک شهر یا کشور مانند مناطق مسکونی شلوغ، بیمارستانها، خوابگاهها، فرودگاهها و غیره میتواند احتمال زنگ خطری بر قرمز شدن آن منطقه باشد، بنابراین میتوان تعیین ویروس در آب و یا فاضلاب را بهعنوان نقطه اولیه در جنگ علیه ویروس نیز در نظر گرفت و میتواند بینش خوبی به برنامهریزان حوزه سلامت و بهداشت عمومی ارائه کند. ویﺮوسﺷﻨﺎﺳﯽ آب در ﺣﺪود ﻧﯿﻢ ﻗﺮن ﻗﺒﻞ ﺑﺎ ﮐﻮﺷﺶ داﻧﺸﻤﻨﺪان ﺑﺮای ﻣﺸﺎﻫﺪه ﭘﻮﻟﯿﻮویﺮوس در ﻧﻤﻮﻧﻪﻫﺎی آب ﺷﺮوع شد. از آن زﻣﺎن ﺗﺎﮐﻨﻮن، ﺳﺎیﺮ ویﺮوسهای رودهای ﻣﺴﺌﻮل ﮔﺎﺳﺘﺮواﻧﺘﺮیﺖ و ﻫﭙﺎﺗﯿﺖ ﺟﺎیﮕﺰیﻦ اﻧﺘﺮوویﺮوسها ﺑﻪ ﻋﻨﻮان ﻋﺎﻣﻞ ﻋﻤﺪه ﺑﺮای ﻣﺸﺎﻫﺪه ویﺮوس در آب ﻣﺤﯿﻄﯽ ﺷﺪهاﻧﺪ. پس از شیوع سارس در سال 2003، وانگ تحقیقی برای ارزیابی بازیابی سارس از فاضلاب آلوده و همچنین یک ویروس جانشین (باکتریوفاژ f2) انجام داد. فرآیند تغلیظ، استفاده فیلتر با بار مثبت (سیلیکاژل همراه با آلوم) را استفاده کرده، فاضلاب بیمارستان و فاضلاب خانگی (100 میلیلیتر) به سارس و فاژ f2 آلوده شدند و از ستون شیشهای عبور داده شدند و از محیط فیلتر با نوترینت براث 3 غلظتی با pH برابر 7/2 شسته شدند و سپس با PEG رسوب داده شد. فرآیند بازیابیهایی ویروسی متغیر از 0درصد (فاضلاب خانگی) تا 21/4 درصد (فاضلاب بیمارستان) را نشان داد (که میانگین آنها1/02درصد بود). بازیابی فاژ f2 در شرایط مشابه بسیار بیشتر بود (از 33/6 درصد تا بیش از 100درصد). بنابراین این روش بهنظر بیشتر مناسب تغلیظ ویروسهای پوششدار است (19، 5). اکثر مطالعات انجام شده برای تغلیظ ویروسهای بدون پوشش مثل هپاتیت آ و به کمک ویروسهای قابل کشت و باکتریوفاژها به عنوان مدل بوده است. برای تغلیظ ویروسهای رودهای (از نمونه فاضلاب) از غشاهای الکترونگاتیو و الکتروپازتیو استفاده میشود. بر مبنای روابط الکترو استاتیکی موجود بین ویروسها و فیلترها و چون ویروسها دارای بار الکترواستاتیکی منفی (در PH خنثی) هستند، از این فیلترها استفاده میشود. در این روش ویروسهای باردار شده با بار منفی به فیلتر الکتروپازتیو متصل میشوند. روش دیگری که برای تغلیظ ویروسها استفاده میشود اولترافیلتراسیون است که بر مبنای تفکیک ویروسها بر حسب اندازه آنها است. روشهای مرسوم دیگری هم از جمله ترسیب پلیاتیلنگلیکول (PEG) و اولتراسانتریفیوژ وجود دارند. مطالعات محدودی برای تغلیظ ویروسهای پوششدار انجام شده است و این نوع ویروسها بیشتر بر روی بخشهای جامد فاضلاب قرار میگیرند. در هر گرم مدفوع مبتلایان به کووید 19 حدود 108 RNA ویروس است که در نتیجه باید تغلیظ ویروس، قبل از تشخیص حتی بر روی نمونههای فاضلاب نیز صورت گیرد. فیلترهای موجود پتانسیل استفاده برای جداسازی این ویروس از فاضلاب را دارند، اگر چه روشهای نوینی همچون اولترافیلتراسیون، ترسیب PEG و جذب غشایی الکترونگاتیوی با استخراج مستقیم RNA برای ارزیابی نمونههای فاضلاب نیز موفق بودهاند. یکی از فاکتورهای مهم در تغلیظ نمونهها، حجم آنهاست که معمولاً در حجم 200 میلیلیتر برای فاضلاب خام است که البته در مناطق با شیوع اندک کووید 19 لازم است بر روی حجمهای بیشتری از فاضلاب خام تغلیظ صورت گیرد (21، 20). سه روش را برای جداسازی و تغلیظ ویروس از بخش مایع فاضلاب شهری پیشنهاد داد: الف) رسوب با PEG ب) اولتراسانتریفیوژ ج) اولترافیلتراسیون به همراه سانتریفیوژ فاضلاب (250 میلیلیتر برای PEG و اولترافیلتراسیون و 60 میلیلیتر برای اولتراسانتریفوژ) با کرونا ویروس جوندگان (MHV) و فاژ بدون پوشش MS2 آلوده شد. بازیابی کمی با روش اولتراسانتریفوژ از این دو ویروس به دست آمد (حدوداً 5 درصد). این نتیجه احتمالاً با غیرفعال شدن ویروس در سانتریفیوژ با نیروی بالا مربوط میباشد. بازیابی MHV با روش رسوب PEG که عملکردش برای MS2 بسیار بالا بود (43/1 درصد)، بسیار کم بود (حدود 5 درصد). در نهایت فرآیند اولترافیلتراسیون بهینهسازی شده که در تحقیق از آن استفاده شده، بیشترین بازیابی را برای هر دو ویروس به ارمغان آورد (25/1 درصد برای MHV و55/6 درصد برای فاژ MS2). تحقیق Ye و همکاران نشان داد که روش رسوب PEG که برای بازیابی ویروسهای بدون پوشش از نمونههای آب موثر است، ممکن است برای بازیابی ویروسهای پوششدار عفونی بهینه نباشد در حالیکه اولترافیلتراسیون می¬تواند به طور موفقیت آمیزی برای بازیابی کووید 19 استفاده شود. اگرچه در این تحقیق فقط حجمهای کم فاضلاب با استفاده از اولترافیلترهای سانتریفیوژی آزمایش شد. از آن جایی که ویروسهای موجود در آب ممکن است به تعداد کم حضور داشته باشند، به روشهای آنالیزی مناسب برای حجمهای زیاد آب نیاز است (20). عبدالمقصود و همکاران (2014) تاثیر فیلتراسیون پشم شیشه را سنجیدند تا همزمان گستره وسیعی از ویروسهای ناشی از آب و پاتوژنهای باکتریایی که معمولاً در روانابهای زمینهای کشاورزی که از کود لبنی به عنوان کود استفاده میکنند پیدا میشوند را، تغلیظ کنند. نتایج نشان داد که فیلتراسیون پشم شیشه روشی با صرفه اقتصادی برای تغلیظ چندین پاتوژن ناشی از آب به طور همزمان، میباشد (22). بلانکو (2019) از جذب با پشم شیشه استفاده کرد و سپس با بافر بازی شستوشو داد و بعد تغلیظ ثانویهای را به کمک رسوب PEG 6000انجام داد. ویروسهایی که برای آزمایشها استفاده شدند هپاتیتA (فاقد پوشش) و TGEV پوششدار بودند. مقادیر زیادی از آب ( 5لیتر و 50 لیتر) برای بهینهسازی روش و تعیین خصوصیات عملکرد استفاده شد. چندین مرحله از فرآیند شستوشو در مقایسه با دیگر پروتکلهای پشم شیشه منتشر شده اصلاح شد تا بازیابی TGEV بهبود پیدا کند و بازیابی ویروس با RT qPCR معلوم گشت. بازیابی آزمایشهای اولیه (5 لیتر آب، جذب به ماتریس پشم شیشه باردار با بار مثبت، شسته شدن با بافر عصاره گوشت گاو و گلایسین با pH 9/5 و تماس به مدت 10 دقیقه) نشان داد که TGEV به خوبی به پشم شیشه جذب شده (57/1 درصد اتصال) ولی بسیار ضعیف از آن شسته شده، با بازیابی کلی 2/6 درصد. افزایش pH بافر به 11 بهبود قابل ملاحظهای به بازدهی شست و شو داد، و بازیابی نهایی با 28/8% حاصل شد (23). متعاقباً آزمایشهایی برای تغلیظ HAV و TGEV از 50 لیتر نمونه آب آلوده همگی با استفاده از PH بافر 11 انجام شدند. نتایج نشان داد که اضافه کردن Tween 80 مانع بازیابی TGEV شد، احتمالاً بخاطر از بین بردن لیپید حاوی پوشش ویروس باشد. در کل تحقیق انجام شده توسط برانکو، بهطور واضح نشان داد که فرآیندهای معمول تغلیظی مورد استفاده برای ویروسهای بدون پوشش به تطبیقهایی برای حصول بازده راضی کننده در عمل برای ویروسهای پوششدار مثل کووید نیاز دارد. تشخیص بیماری تنفسی کووید ۱۹ و ویروس کرونای جدید همراه آن با استفاده از آزمونهای واکنش زنجیرهای پلیمراز(PCR) ، آزمایش اسیدنوکلئیک و کیتهای آزمایش الایزا جهت بررسی حضور آنتیژنهای خاص ویروس مانند پروتئینهای کپسید انجام میشود که البته استفاده از روشهای مولکولی گران قیمت است. البته اخیراً دانشمندان بهدنبال استفاده از بیومارکرهای دیگر در آزمون ویروسها در فاضلاب هستند که تشخیص را سریعتر و اقتصادیتر نماید. یکی دیگر از روشهای تشخیص زودهنگام شیوع کووید 19 WBE (wastewater-based epidemiology) میباشد که به بررسی اطلاعات شیمیایی و بیولوژیکی منابع آبی به خصوص فاضلاب گفته میشود. با توجه به حضور این ویروس تنها پس از 3 روز در نمونه ادرار مبتلایان در مقایسه با حضور علائم بالینی که ممکن است تا 14 روز به طول بینجامد، روش بسیار مناسبی برای ارزیابی میزان آلودگی (نه فقط کووید 19) یک منطقه مسکونی است تا مسئولین بهداشتی تصمیمات لازم را اتخاذ کنند. این روش چالشهایی را نیز در بر دارد که میتوان با راهکارهای ارائه شده با آن ها مقابله کرد:
1- منابع آب ممکن است به علت ورود آب باران به فاضلاب رقیق شوند و مهمترین فاکتوری که باید در نظر گرفته شود نرخ جریان فاضلاب است. به همین دلیل غلظت زیست شناساگرهای مختلف بر مبنای بار روزانه در فاضلاب گزارش میشوند (ng/day). برای ایجاد امکان مقایسه بین شهری غلظت زیست شناساگرها بر اساس بار روزانه به ازای هر نفر ارائه میشود (mg/day/capita).
2- به علت حضور ترکیبات بسیار گسترده در فاضلاب، وجود روش استخراج و شناسایی دقیق زیست شناساگرها لازم میباشد. 3- یکی دیگر از چالشها تفاوت جمعیت شهرهای بزرگ در طول روز است که میتوان با استفاده از دادههای آماری مناطق شهری به این مشکل هم غلبه کرد. یک راه حل دیگر نیز استفاده از روشها و اطلاعات هیدروشیمیایی که در تحقیقات گستردهای برای تخمین جمعیت یک منطقه مورد استفاده قرار گرفته است، می¬باشد.
چگونگی بررسی حضور کرونا ویروس در آب و فاضلاب
برای بررسی ویروس کرونا در آب ابتدا باید یک نمونهگیری درست طبق استانداردهای موجود انجام شود و پس از تغلیظ و رسوبدهی، در ادامه تستهای شناسایی گذارده و نتایج گزارش شود. ﺗﻮﺳﻌﻪ روش های ﻣﻮﻟﮑﻮﻟﯽ ﻣﺎﻧﻨﺪ ﺗﮑﺜﯿﺮ PCR ویﺮوسها ﺑﻮﺳﯿﻠﻪ روشهای اﻧﺘﺨﺎﺑﯽ ﺑﻮده ﮐﻪ ﻣﺸﺎﻫﺪه ویﺮوسهای ﻣﻬﻢ در ﭘﺰﺷﮑﯽ را ﻣﻘﺪور ﺳﺎﺧﺘﻪ اﺳﺖ.
الف) نمونهگیری
بر اساس اﺳﺘﺎﻧﺪارد ملی ایران، نمونهگیری از آب ﺷﺎﻣﻞ ﺳﻪ دﺳﺘﻮر ﻛﺎر ﺑﺮای ﺟﻤﻊ آوری ﻧﻤﻮﻧﻪ هاست:
روش اﻟﻒ- ﺑﺮای ﺟﻤﻊآوری ﻧﻤﻮﻧﻪ ﻟﺤﻈﻪای، از ﻳﻚ ﻣﺤﻞ ﺑﻪ ﺧﺼﻮص ﻣﻲ ﺑﺎﺷﺪ ﻛﻪ ﻓﻘﻂ ﻣﻌﺮف ﺧﺼﻮﺻﻴﺎت آب در زﻣﺎن ﻧﻤﻮﻧﻪﮔﻴﺮی اﺳﺖ و اﻳﻦ روش ﺑﺮای آزﻣﻮنﻫﺎی ﺑﺎﻛﺘﺮﻳﻮﻟﻮژی و ﺑﺮﺧﻲ آزﻣﻮنﻫﺎی رادﻳﻮﻟﻮژی ﻣﻨﺎﺳﺐ ﻣﻲﺑﺎﺷﺪ.
روش ب- ﺑﺮای ﺟﻤﻊآوری ﻧموﻧﻪ ﻣﺮﻛﺐ از ﻳﻚ ﻣﺤﻞ ﺑﻪ ﺧﺼﻮص ﻣﻲﺑﺎﺷﺪ ﻛﻪ ﻗﺴﻤﺖﻫﺎی ﻧﻤﻮﻧﻪ در ﻓﻮاﺻﻞ زﻣﺎﻧﻲ ﻣﺨﺘﻠﻒ ﮔﺮدآوری ﻣﻲﺷﻮد ﻧﻤﻮﻧﻪ ﻣﺮﻛﺐ ﻣﻲﺗﻮاﻧﺪ از ﺟﻤﻊآوری ﻣﻘﺎدﻳﺮ آب از ﻣﻜﺎنﻫﺎی ﻣﺨﺘﻠﻒ ﻳﻚ ﻣﻨﺒﻊ و ﻳﺎ ﻣﺠﻤﻮﻋﻪای از آب ﮔﺮدآوری ﺷﺪه از ﻣﺤﻞ ﻫﺎی ﻣﺨﺘﻠﻒ در زﻣﺎنﻫﺎی ﻣﺨﺘﻠﻒ ﺗﺸﻜﻴﻞ ﮔﺮدد.
در روش ج- ﻳﻚ ﻧﻤﻮﻧﻪﮔﻴﺮی ﻣﺪاوم یا ﭘﻴﻮﺳﺘﻪ از ﻳﻚ و ﻳﺎ ﭼﻨﺪ اﻳﺴﺘﮕﺎه ﻧﻤﻮﻧﻪﮔﻴﺮی اﻳﺠﺎد ﻣﻲﮔﺮدد ﻛﻪ ﺑﺮای دﺳﺘﮕﺎهﻫﺎی ﺗﺠﺰﻳﻪ ﻣﺪاوم آب ﻣﻨﺎﺳﺐ ﻣﻲﺑﺎﺷﺪ. (استاندارد ملی ایران شماره 4208)
ب) تغلیظ و استخراج RNA
حدود یک لیتر فاضلاب تازه را در مرحله تغلیظ اولیه با دور پایین سانتریفیوژ نموده تا ذرات اضافی حذف و ته نشین شود. در مرحله تغلیظ ثانویه میتوان از PEG و یا آلوم (زاج) و یا اولترافیلتراسیون برای ته نشینی استفاده شود که همراه با یک سانتریفیوژ مختصر میباشد. مخلوط ته نشین شده سپس در دمای 4 درجه سانتیگراد در انکوباتور شیکر دار با دور 100 دور در دقیقه برای 12 ساعت انکوبه میگردد. سپس در 14000 g به مدت 45 دقیقه در دمای 4 درجه سانتیگراد سانتریفیوژ شده تا ذرات ویروس تجمع یابد. ذرات سپس در نمک بافر فسفات (PBS) دوباره تعلیق شود. فاز آبی (حاوی ذرات ویروس) از طریق فیلتر 0/22 میکرومتر جمعآوری و فیلتر شوند. این مرحله میتواند با استفاده از یک اولتراسانتریفیوژ ادامه یابد و در نهایت نمونه غلیظ شده در یک میلیلیتر بافر در منهای 20 یا منهای 80 برای ادامه کار ذخیره میگردد. در مرحله بعد استخراج RNA با کیتهای مخصوص صورت گرفته و نمونه استخراج شده در منهای 80 ذخیره میگردد.
ج) شناسایی و تعیین ویروس کرونا: در حال حاضر شناسایی ویروس کووید 19 عمدتاً وابسته به RT-qPCR یا RT-PCR (آشیانه¬ای) است. محققین سه تست TaqMan qPCR که ژنهای RNA پلیمراز وابسته به RNA (RdRp)، پوشش (E)، و پروتئین نوکلئوکپسید (N) را هدف قرار میدهند به همراه حد تشخیص (LOD: Limit of detection) به ترتیب برابر با 8/3، 2/5 و 3/8 کپی¬های RNA در هر واکنش را ایجاد کردهاند (24). تست ژن RdRp به روش RT-qPCR از دو پروب فلئورسنت برای تشخیص ویروس کووید 19 از کرونا ویروس سارس و کرونا ویروس مرتبط با سارس خفاشی استفاده میکند، در حالیکه تست ژن E به روش RT-qPCR میتواند با هر دو ویروس کووید 19 و کرونا ویروس سارس واکنش دهد. عملکرد تست ژن N به روش RT-qPCR به دلیل LOD نسبتاً بالاتر آن در مقایسه با دو تست دیگر با جزییات مورد بررسی قرار نگرفته است. در مقابل گزارش گردید که میان این سه تست، تنها تست ژن N به روش RT-qPCR که مخصوص کووید 19 بوده، تحت الگوی RT-qPCR آنها بخوبی عمل کرد. ژن پروتئین N پرکاربردترین ژن در هدف قرار گرفتن برای توسعۀ تست RT-qPCR است. در تحقیقات انجام گرفته، تست ژن N به روش RT-qPCR قادر به شناسایی حداقل 5 کپی RNA در هر واکنش بوده است (26، 25،17).
نتیجهگیری
در مطالعات مربوط به زندهمانی ویروسها در محیطهای آبی، مقاومت متغیری بسته به نوع ویروس، نمونه آب، و دما مشاهده شده است. تحقیقات نشان می¬دهد که در دمای اتاق میزان عفونت¬زایی ویروس سارس در نمونه آب استریلیزه که در ابتدا حاوی تیتر ویروس برابر با TCID50 106 است، در طی 3 تا 4 روز تا سطح غیرقابل شناسایی کاهش می¬یابد. مقاومت ویروس سارس عفونی طی دو روز در دمای 20 درجه سانتیگراد در تمام نمونههای آبی (از جمله فاضلاب بیمارستان، فاضلاب خانگی، و آب شرب) کاهش یافته است اما در دمای 4 درجه سانتیگراد این مقدار به 14 روز افزایش می-یابد. اگر چه مطالعات انجام گرفته در این زمینه بهصورت تفکیکی بودهاند و نتایج آنها بهطور مستقیم قابل مقایسه با یکدیگر نیست، اما نشان میدهند که کرونا ویروس انسانی نسبت به ویروسهای بدون پوشش در محیطهای آبی پایداری کمتری دارند و زندهمانی آنها در آبهای حاوی آلودگی آلی و میکروبی بهطور کل کاهش مییابد و غیرفعال شدن ویروس با افزایش دما، افزایش پیدا میکند. در کنار تمام مزیتهای رویکرد WBE، چالشهایی نیز در این رابطه مطرح است. بهدلیل تغییرات گسترده در جریان ورودی فاضلاب (برای مثال آب باران که ممکن است باعث رقیقسازی فاضلاب شود)، نرخ جریان فاضلاب مهمترین فاکتوری است که در WBE باید مورد توجه قرار گیرد. بر این اساس میزان غلظت زیست نشانگرهای مختلف معمولاً بر مبنای بار روزانه در فاضلاب (ng/day) گزارش میشود. از طرفی دیگر برای نرمالیزه کردن دادهها و ایجاد امکان مقایسه میان شهرهای مختلف با جمعیتهای متفاوت، غلظت زیستنشانگرها بر اساس بار روزانه به ازای هر نفر (mg/day/capita) گزارش میگردد. یکی دیگر از چالش-های این روش حضور ترکیبات بسیار گسترده در فاضلاب است که وجود روشهای استخراج و شناسایی دقیق زیستنشانگر مورد نظر را الزامی میکند. نظارت بر فاضلاب میتواند به عنوان هشدار اولیه ظهور دوباره کووید ۱۹ در شهرها باشد. شناسایی ویروس در فاضلاب حتی اگر شیوع کووید ۱۹ کم باشد، نشان میدهد که نظارت بر فاضلاب میتواند راهی برای نظارت بر گردش ویروس در جامعه باشد. ایزولاسیون چاههای فاضلاب و بهطورکلی مراقبت از ورود آبهای حاوی ویروس به منابع آب در کنترل ویروس سهم بسزایی خواهند داشت. برخلاف نمونههای پزشکی، زمانیکه ویروس کووید 19 در نمونههای فاضلاب با غلظت اندک ویروس (به دلیل رقیقسازی و شیوع کم ویروس) آزمایش میشود، LOD پایینتری لازم است. متأسفانه برای بسیاری از تستهای RT-qPCR انجام شده بر روی نمونههای فاضلاب دادهای در مورد LOD در دسترس نیست. به نظر میرسد تستهای RT-qPCR مقدار LOD کمتر از ده کپی به ازای هر واکنش در نمونههای فاضلاب را نشان دهند. در این مقاله، مقالات اخیر درباره امکان حضور و انتقال انواع ویروسها به ویژه کرونا ویروسها (SARS-CoV-2)، از طریق فاضلاب و همچنین انواع روشهای موجود برای استخراج RNA ویروسی و شناسایی آن در نمونههای گرفته شده از فاضلاب مورد بررسی و تحلیل قرار گرفته است و انواع روشها برای تغلیظ نمونههای ویروسی برای یافتن بهترین روش استفاده شده برای تغلیظ کووید 19نیز بررسی شده است.
حامی مالی: دانشگاه یزد.
تعارض در منافع: وجود ندارد.
References:
1- Bibby K, Peccia J. Identification of Viral Pathogen Diversity in Sewage Sludge by Metagenome Analysis. Environ. Environ Sci Technol 2013; 47(4): 1945-51.
2- Bosch A. Human Enteric Viruses in the Water Environment: A Minireview. Int Microbiol 1998; 1(3): 191-6.
3- Caputo A, Tomai M A. Systematic Review of Psychodynamic Theories in Community Psychology: Discovering the Unconscious in Community Work. J Community Psychol 2020; 48(6): 2069–2085.
4- Santos R, Monteiro S. Epidemiology, Control, and Prevention of Emerging Zoonotic Viruses. Viruses in Food and Water 2013; 442-57.
5- Wang XW, Li JS, Zhen B, Kong QX, Song N, Xiao WJ, et al. Study on the Resistance of Severe Acute Respiratory Syndrome-Associated Coronavirus. J Viral Methods 2005; 126: 171-7.
6- Wang, J, Feng H, Zhang S, Ni Z, Ni L, Chen Y, et al. SARS-Cov-2 RNA Detection of Hospital Isolation Wards Hygiene Monitoring During the Coronavirus Disease 2019 Outbreak in a Chinese Hospital. Int J Infect Dis 2020; 94: 103-6.
7- Slekiene J, Mosler HJ. The Link Between Mental Health and Safe Drinking Water Behaviors in a Vulnerable Population in Rural Malawi. BMC Psychol 2019; 7(1): 44.
8- Schwarte KA, Russell JR, Kovar JL, Morrical DG, Ensley SM, Yoon KJ, et al. Grazing Management Effects on Sediment, Phosphorus, and Pathogen Loading of Streams in Cool-Season Grass Pastures. J Environ Qual 2011; 40(4): 1303-13.
9- Haramoto E, Kitajima M, Hata A, Torrey JR, Masago Y, Sano D, et al. A Review on Recent Progress in the Detection Methods and Prevalence of Human Enteric Viruses in Water. Water Research 2018; 135: 168-86.
10- Medema G, Heijnen L, Elsinga G, Italiaander R. Brouwer A. Presence of Sarscoronavirus-2 RNA in Sewage and Correlation with Reported COVID-19 Prevalence in the Early Stage of the Epidemic in the Netherlands. Environ Sci Technol Lett 2020; 7: 7.
11- Wu F, Xiao A, Zhang J, Gu X, Lee WL, Kauffman K, et al. SARS-Cov-2 Titers in Wastewater are Higher than Expected From Clinically Confirmed Cases. Medrxiv 2020; 5(4): 140-20.
12- Ahmed W, Angel N, Edson J, Bibby K, Bivins A, O’Brien JW, et al. First Confirmed Detection of SARS-Cov-2 in Untreated Wastewater in Australia: A Proof of Concept for the Wastewater Surveillance of COVID-19 in the Community. Sci Total Environ 2020; 728: E 138764.
13- La Rosa G, Fratini M, Della Libera S, Iaconelli M, Muscillo M. Emerging and Potentially Emerging Viruses in Water Environments. Ann Ist Super Sanita 2020; 48(4): 397-406.
14- Mumbi AW. Watanabe T. Differences in Risk Perception of Water Quality and Its Influencing Factors between Lay People and Factory Workers for Water Management in River Sosiani, Eldoret Municipality Kenya. Water 2020; 12(8): 2248.
15- Hovden L, Paasche T, Nyanza EC, Bastien S. Water Scarcity and Water Quality: Identifying Potential Unintended Harms and Mitigation Strategies in the Implementation of the Biosand Filter in Rural Tanzania. Qual Health Res 2020; 30(11): 1647–1661.
16- Carducci A, Federigi I, Liu D, Thompson JR, Verani M. Making Waves: Coronavirus Detection, Presence and Persistence in the Water Environment: State of the Art and Knowledge Needs for Public Health. Water Res 2020; 179: 115907.
17- Medema G, Heijnen L, Elsinga G, Italiaander R, Brouwer A. Presence of SARS-Coronavirus-2 in Sewage and Correlation with Reported COVID-19 Prevalence in the Early Stage of the Epidemic in the Netherlands Environ Sci Technol Lett 2020; 7(7): 511-516.
18- Nemudryi A, Nemudraia K, Surya T, Wiegand M, Buyukyoruk R, Wilkinson, et al. Temporal Detection and Phylogenetic Assessment of SARS-Cov-2 in Municipal Wastewater.Cell Reports Medicene 2020; 1(6): 100098.
19- Kitajima M, Ahmed W, Bibby K, Carducci A, Gerba CP, Hamilton KA, Haramoto E, Rose JB. SARS-Cov-2 in Wastewater: State of the Knowledge and Research Needs. Science of the Total Environment 2020; 739: 139076.
20- Ye Y, Ellenberg RM, Graham KE, Wigginton KR. Survivability, Partitioning, and Recovery of Enveloped Viruses in Untreated Municipal Wastewater. Environ Sci Technol 2016; 50: 5077-85.
21- Mirbagheri M, Nahvi I, Emamzadeh R, Emtiazi G, Shirani E. Oil Wastes Management: Medium Optimization for the Production of Alpha-Linolenic Acid in Mucor Circinelloides. Int J Environ Sci Technol 2016; 13(1): 31-3.
22- Abd-Elmaksoud S, Spencer SK, Gerba CP, Tamimi AH, Jokela WE, Borchardt MA. Simultaneous Concentration of Bovine Viruses and Agricultural Zoonotic Bacteria from Water Using Sodocalcic Glass Wool filters. Food Environ. Virol 2014; 6(4): 253-59.
23- Blanco A, Abid I, Al-Otaibi N, Perez-Rodríguez FJ, Fuentes C, Guix S, et al. Glass Wool Concentration Optimization for the Detection of Enveloped and Non-Enveloped Waterborne Viruses. Food Environ Virol 2019; 11(2): 184-92.
24- Mafakher L, Mirbagheri M, Nahvi I, Emtiazi G, Darvishi F, Zarkesh Esfahani H . Isolation of Lipase and Citric Acid Producing Yeasts from Agro-Industrial Wastewater. N Biotechnol 2010 27(4): 337-40.
25- Mirbagheri M, Nahvi I, Emtiazi G, Darvishi F, Mafakher L. Taxonomic Characterization and Biotechnological Potential Applications of Yeast Yarrowia Lipolytica Isolated from Meat and its Products. Jundishapur J MicrobioL 2012; 5(1): 346-51.
26- Holshue M L, Debolt C, Lindquist S, Lofy K H, Wiesman J, Bruce H, et al. First Case of 2019 Novel Coronavirus in the United States. N Engl J Med 2020; 382(10): 929-36.
نوع مطالعه: مروری |
موضوع مقاله:
میکروبیولوژی
دریافت: 1399/11/18 | پذیرش: 1400/3/18 | انتشار: 1400/12/15
دریافت: 1399/11/18 | پذیرش: 1400/3/18 | انتشار: 1400/12/15
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







