دوره 33، شماره 11 - ( بهمن 1404 )
جلد 33 شماره 11 صفحات 9599-9592 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Hooshmandi S, Janghorbani A, Soofiabadi M, Rahaei F. Investigating the Association Between Demographic Characteristics of Pregnant Mothers and Fetal Intracardiac Echogenic Foci: A Retrospective Study. JSSU 2026; 33 (11) :9592-9599
URL: http://jssu.ssu.ac.ir/article-1-6519-fa.html
URL: http://jssu.ssu.ac.ir/article-1-6519-fa.html
هوشمندی سوده، جانقربانی امین، صوفی آبادی مهدی، رهایی فاطمه. بررسی ارتباط ویژگیهای دموگرافیک مادران باردار با کانونهای اکوژنیک داخل قلب جنین: یک مطالعه گذشتهنگر. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1404; 33 (11) :9592-9599
متن کامل [PDF 647 kb]
(92 دریافت)
| چکیده (HTML) (173 مشاهده)
References:
1- Shanks AL, Odibo AO, Gray DL. Echogenic Intracardiac Foci: Associated with Increased Risk for Fetal Trisomy 21 Or not? J Ultrasound Med 2009; 28(12): 1639-43.
2- Schechter AG, Fakhry J, Shapiro LR, Gewitz MH. In Utero Thickening of the Chordae Tendinae. a Cause of Intracardiac Echogenic Foci. J Ultrasound Med 1987; 6(12): 691-5.
3- Dawood Y, Buijtendijk MFJ, Shah H, Smit JA, Jacobs K, Hagoort J, et al. Imaging Fetal Anatomy. Semin Cell Dev Biol 2022; 131: 78-92.
4- Bromley B, Lieberman E, Shipp TD, Richardson M, Benacerraf BR. Significance of an Echogenic Intracardiac Focus in Fetuses at High and Low Risk for Aneuploidy. J Ultrasound Med 1998; 17(2): 127-31.
5- Roberts DJ, Genest D. Cardiac Histologic Pathology Characteristic of Trisomies 13 and 21. Hum Pathol 1992; 23(10): 1130-40.
6- Rychik J, Ayres N, Cuneo B, Gotteiner N, Hornberger L, Spevak PJ, et al. American Society of Echocardiography Guidelines and Standards for Performance of the Fetal Echocardiogram. J Am Soc Echocardiogr 2004; 17(7): 803-10.
7- Hoffman JIE, Kaplan S. The Incidence of Congenital Heart Disease. J Am Coll Cardiol 2002; 39(12): 1890-900.
8- Øyen N, Poulsen G, Boyd HA, Wohlfahrt J, Jensen PKA, Melbye M. Recurrence of Congenital Heart Defects in Families. Circulation 2009; 120(4): 295-301.
9- Hartman RJ, Rasmussen SA, Botto LD, Riehle-Colarusso T, Martin CL, Cragan JD, et al. The Contribution of Chromosomal Abnormalities to Congenital Heart Defects: A Population-Based Study. Pediatr Cardiol 2011; 32(8): 1147-57.
10- Gol MK, Dehdilani M, Montazer M, Hashemzadeh K. Prevalence of Congenital Heart Defects in Neonates in Iran: A Meta-Analysis Study. J Biochem Tech 2019: 2; 175-80.
11- Dehghani A, Soodejani M, Lotfi MH, Fallahzadeh H, Shadkam MN. Study of Prevalence &Risk Factors of Congenital Heart Defect (Review Article). J Tolooebehdasht Sci 2017; 16(3): 106-16. [Persian]
12- Gupta G, Aggarwal S, Phadke SR. Intracardiac Echogenic Focus and Fetal Outcome. J Clin Ultrasound 2010; 38(9): 466-9.
13- Wrede E, Knippel AJ, Verde PE, Hammer R, Kozlowski P. Isolated Echogenic Cardiac Focus: Assessing Association with Trisomy 21 by Combining Results from A Prenatal Center with a Bayesian Meta-Analysis. Ultrasound Int Open 2019; 5(3): E98-E106.
14- Simpson JM, Cook A, Sharland G. The Significance of Echogenic Foci in the Fetal Heart: A Prospective Study of 228 Cases. Ultrasound Obstet Gynecol 1996; 8(4): 225-8.
15- Jones HE, Battaglia S, Hurt L, Uzun O, Brophy S. Echogenic Intracardiac Foci Detection and Location in The Second-Trimester Ultrasound and Association with Fetal Outcomes: A Systematic Literature Review. PLoS One 2024; 19(4): e0298365.
16- Limperopoulos C, Majnemer A, Shevell MI, Rosenblatt B, Rohlicek C, Tchervenkov C. Neurodevelopmental Status of Newborns and Infants with Congenital Heart Defects Before and after Open Heart Surgery. J Pediatr 2000; 137: 638-45.
17- Jenkins KJ, Correa A, Feinstein JA, Botto L, Britt AE, Daniels SR, et al. Noninherited Risk Factors and Congenital Cardiovascular Defects: Current Knowledge: A Scientific Statement from the American Heart Association Council on Cardiovascular Disease in the Young: Endorsed by the American Academy of Pediatrics. Circulation 2007; 115(23): 2995-3014.
18- Hunter LE, Simpson JM. Prenatal Screening for Structural Congenital Heart Disease. Nat Rev Cardiol 2014; 11(6): 323-34.
19- Salomon LJ, Alfirevic Z, Berghella V, Bilardo CM, Chalouhi GE, Da Silva Costa F, et al. ISUOG Practice Guidelines (Updated): Performance of the Routine Mid-Trimester Fetal Ultrasound Scan. Ultrasound in Obstetrics & Gynecology 2022; 59(6): 840-56.
20- Hurt L, Uzun O, Morris S, Bethel J, Evans A, Seaborne M, et al. Childhood Outcomes in Children with and without Cardiac Echogenic Foci: An Electronic Birth Cohort Study in Wales, UK. Children (Basel) 2023; 10(7): 1233.
21- Prefumo F, Presti F, Thilaganathan B, Carvalho JS. Association Between Increased Nuchal Translucency and Second Trimester Cardiac Echogenic Foci. Obstetrics and Gynecology 2003; 101: 899-904.
22- Gandhi M, Fox NS, Russo-Stieglitz K, Hanley ME, Matthews G, Rebarber A. Effect of Increased Body Mass Index on First-Trimester Ultrasound Examination for Aneuploidy Risk Assessment. Obstet Gynecol 2009; 114(4): 856-9.
23- Hildebrand E, Källén B, Josefsson A, Gottvall T, Blomberg M. Maternal Obesity and Risk of Down Syndrome in the Offspring. Prenat Diagn 2014; 34(4): 310-5.
24- Pardoe WA, Tadevosyan A, Hemmings R, Lapensée L, Bissonnette F, Kadoch IJ. Paternal Age Over 40 Years Is Associated with Increased Trisomy 21 Risk Independently of Maternal Age: A Retrospective Cohort Study. In: Proceeding of 19th world congress in Fetal Medicine. Crete, Greece; 2022; 35.
متن کامل: (43 مشاهده)
مقدمه
ناهنجاریهای مادرزادی بهعنوان هرگونه نقص ساختاری یا عملکردی از بدو تولد تعریف میشوند و اختلالات قلبی مادرزادی شایعترین آنها بهشمار میآیند و حدود ۲۵٪ کل موارد را تشکیل میدهند (1). پیشرفتهای اخیر در تصویربرداری اولتراسوند، امکان شناسایی دقیقتر این اختلالات را پیش از تولد فراهم کرده است. یکی از یافتههای شایع در سونوگرافی غربالگری، کانون اکوژنیک داخل قلب Echogenic Intracardiac Focus ( EIF) است که معمولاً بهطور تصادفی کشف میشود (2). این نقاط ناشی از میکروکلسیفیکاسیون یا فیبروز در عضله پاپیلاری یا دریچههای قلب جنین هستند (3) و اگرچه اغلب خوشخیم تلقی میشوند، اما ارتباط بالقوهای با سندرم داون و سایر ناهنجاریهای کروموزومی دارند (4). تشخیص بهموقع این یافته اهمیت بالینی زیادی دارد، زیرا میتواند در تصمیمگیریهایی مانند ادامه یا خاتمه بارداری، مشاوره ژنتیک، یا آغاز درمانهای جنینی مؤثر باشد (5). همچنین، مراقبتهای ویژه از مادران مبتلا به بیماریهای زمینهای مانند دیابت و لوپوس و حمایت روانی از خانواده نقش کلیدی در مدیریت بارداری ایفا میکند (6). هرچند بسیاری از علل ناهنجاریهای قلبی ناشناختهاند، ترکیبی از عوامل ژنتیکی و محیطی مانند دارو، تغذیه و مواجهه با عوامل آسیبرسان دخیل است و حدود ۱۵٪ موارد منشأ ژنتیکی دارند (۹–۷). اکوکاردیوگرافی جنین بهعنوان ابزار کلیدی در پزشکی پریناتال، در ارزیابی ساختار و عملکرد قلب جنین اهمیت ویژهای دارد، بهویژه زمانیکه نشانههایی مانند EIF مشاهده میشود (10). مطالعات مختلف شیوع EIF را بین ٪۳ تا ٪۱۳ گزارش کردهاند (۱۴–۱۰) و نشان دادهاند که بیشتر موارد در بطن چپ و در عضله پاپیلاری قدامی قرار دارند (15). نتایج پژوهشها در مورد ارتباط EIF با آنیوپلوئیدی متناقض است. برای مثال، هوانگ وهمکاران ارتباط معناداری بین EIF و تریزومی ۲۱ نیافت (16)، در حالیکه مطالعه دیگری این ارتباط را تأیید کرد (17). مرور سیستماتیک جونز و همکاران در سال 2024 نشان داد که اگرچه EIF بهتنهایی پیشبینیکننده اختلالات کروموزومی نیست، اما با افزایش شیوع نقایص قلبی خفیف همراه است (16). در مقابل، هوانگ و همکاران در سال 2021 نشان دادند که EIF ایزوله ارتباط قطعی با ناهنجاریهای کروموزومی ندارد، هرچند مشاوره ژنتیک توصیه میشود (11). عوامل دموگرافیک والدین نیز بهعنوان ریسکفاکتور احتمالی مطرحاند. سن بالای مادر، سابقه خانوادگی و بیماریهای زمینهای از جمله عوامل مرتبط گزارش شدهاند (20–18). پرفیومو و همکارانش به بررسی ارتباط بین افزایش ضخامت شفافیت پسگردنی ( Nuchal Translucency (NT)) در جنینهایی با وجود EIF پرداختند. این مطالعه با هدف بررسی ارتباط میان افزایش ضخامت NT) در سهماهه نخست بارداری و بروز EIF در سهماهه دوم در جنینهای از نظر دیگر طبیعی انجام شده است. در این پژوهش، یک جمعیت بزرگ از بارداریهای تکقلو مورد تحلیل قرار گرفت تا مشخص شود آیا NT بالاتر از صدک ۹۵ با شیوع بیشتر EIF ایزوله ارتباط دارد یا خیر. نتایج مطالعه نشان داد که افزایش NT با احتمال بالاتر مشاهده EIF در سونوگرافی سهماهه دوم مرتبط است. با اینحال، این یافته بهتنهایی نمیتواند بهعنوان شاخص مستقل برای خطر آنیوپلوئیدی درنظر گرفته شود، بلکه ممکن است بازتابی از تغییرات ظریف در رشد و تکوین قلب جنین باشد و در ارزیابی خطرات جنینی باید با احتیاط تفسیر شود (21). مطالعات مختلفی به بررسی ارتباط بین اندازه NT با شاخص توده بدنی مادران جنین و سن آنها پرداختند. بر اساس نتایج این مطالعه ارتباط معناداری بین شاخص بدن ارتباط معناداری با شاخص NB و NT گزارش شده است (23–21). علاوه بر این برخی از مطالعات به بررسی ارتباط سن پدر در کنار سن مادر در بروز ناهنجاریهای کروموزومی و شاخص NT پرداختهاند (24). بهطورکلی، اغلب موارد EIF سیر خوشخیم دارند و در سالهای نخست زندگی برطرف میشوند (15)، اما در شرایط خاص میتوانند شاخص هشدار محسوب شوند. شکاف پژوهشی کمبود شواهد درباره ارتباط NT با عوامل دموگرافیک والدین (سن و وزن مادر و سن پدر) در تبیین خطر واقعی اختلالات کروموزومی در جنین دارای کانونهای اکوژنیک داخل قلب به عنوان گروه با ریسک بالای اختلالات کروموزومی است. بر این اساس، مطالعه حاضر با هدف بررسی ارتباط NT با یافتههای دموگرافیک مادران باردار در جنینهای دارای کانون اکوژنیک داخل قلب طراحی شده است.
روش بررسی
طراحی مطالعه و جامعه پژوهش: این مطالعه یک پژوهش کاربردی و گذشتهنگر از نوع بررسی مقطعی است. جامعه آماری شامل تمامی مادران باردار مراجعهکننده به بیمارستان امیرالمومنین در سال ۱۴۰۱ میباشد که جنین آنها بین ۱۸ تا ۳۵ هفته حاملگی بوده است. نمونهگیری به روش آسان (تصادفی در دسترس) انجام شده است. محیط پژوهش، بیمارستان امیرالمومنین (ع) شهر سمنان است
پروتکل جمعآوری داده و اجرا: در این مطالعه، پرونده پزشکی مادران باردار دارای جنین با کانون اکوژنیک داخل قلبی بهعنوان گروه با ریسک بالای اختلالات کروموزومی مورد بررسی قرار گرفت. سپس اطلاعات دموگرافیک و پارامترهای بالینی از طریق چکلیست محققساخته استخراج شدند. این روش به منظور تحلیل دقیقتر ارتباط ویژگیهای مادر و وضعیت جنین با کانونهای اکوژنیک قلبی اتخاذ گردید. به این منظور سن پدر و مادر برحسب سال، وزن مادر بر حسب کیلوگرم، سابقه بیماریهای لوپوس و دیابت در مادر به عنوان پارامترهای مستقل و میزان عدد NT برحسب میلیمتر به عنوان پارامتر وابسته ثبت شد.
تجزیه و تحلیل آماری
آمار توصیفی متغیرها شامل متغیرهای طبقهای (اعداد و درصد) و پیوسته (میانگین و انحراف معیار) محاسبه شد. برای بررسی ارتباط بین متغیرها از آزمون همبستگی پیرسون بهره گرفته شده است. احراز نرمال بودن دادگان با آزمون کلموگروف اسمیرنوف و هموژنیته (برابری واریانس ها) با آزمون لون انجام شد. سطح معناداری 5% = α در آزمونها درنظر گرفته شد. تمامی این تجزیه و تحلیلها با استفاده از نرمافزار SPSS نسخه ۱۶ انجام شد.
نتایج
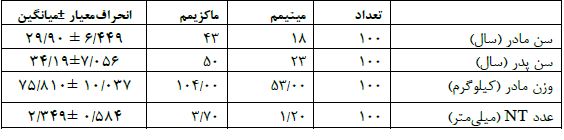
یافتههای توصیفی دادگان: توصیف دادههای در این مطالعه با استفاده از شاخصهای تمایل مرکزی (میانگین) و پراکندگی متغیرهای کمی (انحراف معیار) انجام شده است و برای توصیف دادگان گسسته از درصد فراوانی استفاده شده است. با بررسیهای صورت گرفته میانگین سن مادر6/449 ± 29/90 سال و سن پدر 7/056±34/19 سال بوده است. میانگین وزن براساس اطلاعات آماری جاصل از بررسی میزان فراوانی موارد ابتلا به لوپوس اریتماتوز سیستمیک و دیابت در مادران مورد بررسی به ترتیب ۶٪ و دیابت ۱۸٪ بوده است. شکل ۱ میزان فراوانی بیماریهای زمینهای را نشان میدهد.
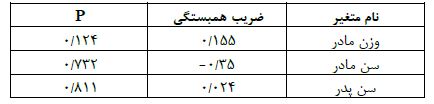
نتایج تحلیل آمار ارتباط بین متغیرها: از اهداف این مطالعه بررسی ارتباط بین عدد NTجنین با وزن مادران باردار و سن پدر و مادر بوده است. برای این هدف از آزمون آماری پیرسون استفاده شد. نتایج این آزمون آماری در جدول ۲ ارائه شده است. براساس نتایج این جدول ارتباط معناداری بین متغیر NT جنین با وزن مادران، سن مادران و پدران مشاهده نشد (P˃0.05).
جدول ۱: اطلاعات آماری دادگان جمعآوری شده در این مطالعه

شکل ۱: میزان فراوانی موارد ابتلا به دیابت در مادران باردار مورد مطالعه
جدول ۲: نتایج تحلیل آماری پیرسون برای بررسی رابطه میان NT با وزن مادران و سن مادران و پدران جنینهای دارای کانونهای اکوژنیک داخل قلب
بحث
نتایج این مطالعه نشان داد که بین ویژگیهای دموگرافیک مادر (سن و وزن) و عدد NT ارتباط معناداری در جنینهای دارای EIF وجود ندارد. همچنین، عدم وجود ارتباط معناداری بین سن پدر و عدد NT تأکید بر نیاز به شناسایی عوامل خطر و مکانیسمهای دخیل در بروز ناهنجاریهای کروموزومی در جنین دارد. در بیشتر مطالعات، سن مادران با جنینهای EIF بین 18 تا 35 سال متغیر است، و اغلب سن بالای 35 سال بهعنوان یک عامل خطر برای ناهنجاریهای کروموزومی شناخته شده است. در عین حال، سن بالای مادر همچنین خطر بروز ناهنجاریهای قلبی را نیز افزایش میدهد. مطالعهای که توسط تسکنده و همکاران در سال 2023 انجام شد، نشان داد شیوع ناهنجاریهای قلبی در جنینهای EIF در مادران بالای 30 سال بیشتر از مادران زیر 30 سال است (11). علاوه بر این، ارتباط معناداری بین سن پدر و عدد NT جنینهای دارای EIF مشاهده نشد. در حالیکه بررسیهای خاصی پیرامون این ارتباط انجام نشده، برخی مطالعات نشان میدهند که سن پدر میتواند در خطر بروز تریزومی 21 تأثیرگذار باشد. به رغم وجود یافتههای متناقض در این زمینه، عمده ناهنجاریهای کروموزومی بهویژه تریزومی 21، ناشی از اختلالات مادری بوده است (10). بنابراین، برای درک دقیقتر ارتباط میان عوامل مختلف و بروز ناهنجاریهای کروموزومی، توجه به عوامل محیطی و سبک زندگی نیز ضروری است. علاوه بر این، بررسیهای انجام شده نشان میدهد که بین عدد NT جنین و وزن مادران باردار دارایEIF نیز ارتباط معناداری وجود ندارد. عواملی چون نژاد، سن و توده بدنی مادر ممکن است در بروز کانونهای اکوژنیک قلبی در جنینها تأثیرگذار باشند (12). نتایج مطالعه برونشتاین و همکاران در سال 2010 ارتباط معکوس بین شاخص توده بدنی مادر و تشخیص کانونهای اکوژنیک درون قلبی را نشان داده است، به طوریکه شاخص توده بدنی پایین میتواند یک عامل خطر برای تشخیص چنین یافتههایی باشد. این تحقیق همچنین شاخص توده بدنی مادر را به عنوان یک عامل خطر مستقل برای این یافتهها تأیید میکند (13). در عین حال، مطالعات نشان میدهد که زنان چاق نسبت به زنان با وزن طبیعی بیشتر در معرض خطر زایمان نوزادان مبتلا به سندرم داون هستند (15). چاقی مادر با ناهنجاریهای مادرزادی، از جمله نقص لوله عصبی و ناهنجاریهای قلبی و شکاف صورت در نوزادان ارتباط دارد. همچنین، یک تحلیل کاریوتایپ در سقط جنینهای سه ماهه اول نشان داد که زنان چاق کمتر احتمال دارد سقط جنین آنیوپلوئیدی داشته باشند (14). در این مطالعه، 18 درصد از مادران دارای جنین با EIF مبتلا به دیابت بودند. دیابت در دوران بارداری میتواند منجر به افزایش احتمال ناهنجاریهای قلبی در جنین شود. حتی با کنترل قند خون، هیپرانسولینمی و هیپرگلیسمی میتواند منجر به کاردیومیوپاتی هیپرتروفیک گردد. همچنین، در این مطالعه 6 درصد از مادران باردار مبتلا به لوپوس اریتماتوز سیستمیک(SLE) دارای جنین با EIF بودند. اتوآنتیبادیهای موجود در بدن مادر ممکن است پاسخهای التهابی و فیبروزی را در قلب جنین القا نمایند. اگر تنها مطالعاتی که در آنها جمعیت به وضوح زیر 35 سال تعریف شده است و فوکوس اکوژنیک بهعنوان یک یافته مجزا در سونوگرافی مامایی در هفتههای 16 تا 24 بارداری مورد بررسی قرار دهیم، تنها یک مورد تریزومی 21 گزارش شده است (17). این موضوع نشاندهنده ناکافی بودن ادبیات موجود در ارتباط با سؤال کلیدی بالینی درباره ارتباط بین فوکوس داخل قلب اکوژنیک و تریزومی 21 در جمعیتهای کم خطر است. نتایج مطالعه ما نیز نشان میدهد که تا زمانیکه تحقیقات بیشتری در این زمینه انجام نشود، باید EIF در معاینه اولتراسوند سهماهه دوم در زنان 18 تا 43 سال را نه بهعنوان عامل خطر افزاینده و نه کاهنده آنیوپلوئیدی درنظر گرفت.
نتیجه گیری
مطالعات نشان دادهاند که EIF میتواند در جمعیتهای پرخطر به ناهنجاریهای کروموزومی مرتبط باشد، در حالیکه در جمعیتهای با خطر کم، این یافته معمولاً خوشخیم است. همچنین، وجود این نشانهها ممکن است با ناهنجاریهای ساختاری و شرایط رشدی مرتبط باشد. در این مطالعه مقطعی که در بیمارستان امیرالمؤمنین (ع) شهر سمنان انجام شد، 100 پرونده مادران باردار تحلیل گردید. میانگین سن مادران 6/449 ± 29/90 سال و سن پدران 7/056±34/19 سال بود. به رغم اینکه 18 نفر از مادران دیابت و 6 نفر لوپوس داشتند، ارتباط معناداری بین عدد NT و سن والدین جنینهای دارای EIF یافت نشد. میانگین عدد NT جنینها نیز برابر با 2/3 میلیمتر بود. این نتایج نشاندهنده اهمیت مطالعات بیشتر در زمینه رابطه بین ویژگیهای دموگرافیک مادر و وضعیت جنینی برای بهبود مراقبتهای بهداشتی است. این مطالعه صرفا به بررسی ارتباط بین ویژگیهای دموگرافی و EIF پرداخته شده و عدم بررسی فاکتورهای ژنتیکی والدین، عوامل محیطی و سبک زندگی و همچنین حجم نمونه از جمله محدودیتهای این مطالعه است. پیشنهاد میشود در مطالعات آینده، با حجم نمونه بزرگتر به بررسی ارتباط بین فاکتورهای ژنتیکی والدین و بروز EIF در جنین پرداخته شود. این امر میتواند شامل تحلیل جهشهای خاص و تنوعهای ژنتیکی میان والدین باشد. علاوه بر این، عوامل محیطی نظیر تغذیه، سبک زندگی و قرارگیری در معرض مواد شیمیایی نیز بررسی شوند. این عوامل میتوانند به تعیین دقیقتر ارتباط بین وضعیت دموگرافیک والدین و بروز کانونهای اکوژنیک درون قلبی در جنین کمک کنند.
سپاسگزاری
پژوهش حاضر در دانشگاه علوم پزشکی سمنان است و بدینوسیله از اعضای محترم و پرسنل گرامی بیمارستان امیرالمومنین دانشگاه علوم پزشکی استان سمنان بابت تأمین تسهیلات لازم برای انجام این تحقیق تقدیر و تشکر میشود.
حامی مالی: ندارد
تعارض منافع: وجود ندارد.
ملاحظات اخلاقی
این پژوهش براساس مجوز کمیته اخلاق دانشگاه علوم پزشکی سمنان، با کد اخلاق IR.SEMUMS.REC.1403.057 انجام شد. در ابتدای کار برای حفظ محرمانگی، به هر شرکتکننده کدی اختصاص داده شد و نتایج حاصل از بررسی پروندهها کاملاً محرمانه باقی ماند.
مشارکت نویسندگان
سوده هوشمندی در ارائه ایده، سوده هوشمندی و مهدی صوفیآبادی در طراحی مطالعه، سوده هوشمندی و مهدی صوفی آبادی در جمعآوری دادهها، امین جانقربانی و فاطمه رهایی در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
ناهنجاریهای مادرزادی بهعنوان هرگونه نقص ساختاری یا عملکردی از بدو تولد تعریف میشوند و اختلالات قلبی مادرزادی شایعترین آنها بهشمار میآیند و حدود ۲۵٪ کل موارد را تشکیل میدهند (1). پیشرفتهای اخیر در تصویربرداری اولتراسوند، امکان شناسایی دقیقتر این اختلالات را پیش از تولد فراهم کرده است. یکی از یافتههای شایع در سونوگرافی غربالگری، کانون اکوژنیک داخل قلب Echogenic Intracardiac Focus ( EIF) است که معمولاً بهطور تصادفی کشف میشود (2). این نقاط ناشی از میکروکلسیفیکاسیون یا فیبروز در عضله پاپیلاری یا دریچههای قلب جنین هستند (3) و اگرچه اغلب خوشخیم تلقی میشوند، اما ارتباط بالقوهای با سندرم داون و سایر ناهنجاریهای کروموزومی دارند (4). تشخیص بهموقع این یافته اهمیت بالینی زیادی دارد، زیرا میتواند در تصمیمگیریهایی مانند ادامه یا خاتمه بارداری، مشاوره ژنتیک، یا آغاز درمانهای جنینی مؤثر باشد (5). همچنین، مراقبتهای ویژه از مادران مبتلا به بیماریهای زمینهای مانند دیابت و لوپوس و حمایت روانی از خانواده نقش کلیدی در مدیریت بارداری ایفا میکند (6). هرچند بسیاری از علل ناهنجاریهای قلبی ناشناختهاند، ترکیبی از عوامل ژنتیکی و محیطی مانند دارو، تغذیه و مواجهه با عوامل آسیبرسان دخیل است و حدود ۱۵٪ موارد منشأ ژنتیکی دارند (۹–۷). اکوکاردیوگرافی جنین بهعنوان ابزار کلیدی در پزشکی پریناتال، در ارزیابی ساختار و عملکرد قلب جنین اهمیت ویژهای دارد، بهویژه زمانیکه نشانههایی مانند EIF مشاهده میشود (10). مطالعات مختلف شیوع EIF را بین ٪۳ تا ٪۱۳ گزارش کردهاند (۱۴–۱۰) و نشان دادهاند که بیشتر موارد در بطن چپ و در عضله پاپیلاری قدامی قرار دارند (15). نتایج پژوهشها در مورد ارتباط EIF با آنیوپلوئیدی متناقض است. برای مثال، هوانگ وهمکاران ارتباط معناداری بین EIF و تریزومی ۲۱ نیافت (16)، در حالیکه مطالعه دیگری این ارتباط را تأیید کرد (17). مرور سیستماتیک جونز و همکاران در سال 2024 نشان داد که اگرچه EIF بهتنهایی پیشبینیکننده اختلالات کروموزومی نیست، اما با افزایش شیوع نقایص قلبی خفیف همراه است (16). در مقابل، هوانگ و همکاران در سال 2021 نشان دادند که EIF ایزوله ارتباط قطعی با ناهنجاریهای کروموزومی ندارد، هرچند مشاوره ژنتیک توصیه میشود (11). عوامل دموگرافیک والدین نیز بهعنوان ریسکفاکتور احتمالی مطرحاند. سن بالای مادر، سابقه خانوادگی و بیماریهای زمینهای از جمله عوامل مرتبط گزارش شدهاند (20–18). پرفیومو و همکارانش به بررسی ارتباط بین افزایش ضخامت شفافیت پسگردنی ( Nuchal Translucency (NT)) در جنینهایی با وجود EIF پرداختند. این مطالعه با هدف بررسی ارتباط میان افزایش ضخامت NT) در سهماهه نخست بارداری و بروز EIF در سهماهه دوم در جنینهای از نظر دیگر طبیعی انجام شده است. در این پژوهش، یک جمعیت بزرگ از بارداریهای تکقلو مورد تحلیل قرار گرفت تا مشخص شود آیا NT بالاتر از صدک ۹۵ با شیوع بیشتر EIF ایزوله ارتباط دارد یا خیر. نتایج مطالعه نشان داد که افزایش NT با احتمال بالاتر مشاهده EIF در سونوگرافی سهماهه دوم مرتبط است. با اینحال، این یافته بهتنهایی نمیتواند بهعنوان شاخص مستقل برای خطر آنیوپلوئیدی درنظر گرفته شود، بلکه ممکن است بازتابی از تغییرات ظریف در رشد و تکوین قلب جنین باشد و در ارزیابی خطرات جنینی باید با احتیاط تفسیر شود (21). مطالعات مختلفی به بررسی ارتباط بین اندازه NT با شاخص توده بدنی مادران جنین و سن آنها پرداختند. بر اساس نتایج این مطالعه ارتباط معناداری بین شاخص بدن ارتباط معناداری با شاخص NB و NT گزارش شده است (23–21). علاوه بر این برخی از مطالعات به بررسی ارتباط سن پدر در کنار سن مادر در بروز ناهنجاریهای کروموزومی و شاخص NT پرداختهاند (24). بهطورکلی، اغلب موارد EIF سیر خوشخیم دارند و در سالهای نخست زندگی برطرف میشوند (15)، اما در شرایط خاص میتوانند شاخص هشدار محسوب شوند. شکاف پژوهشی کمبود شواهد درباره ارتباط NT با عوامل دموگرافیک والدین (سن و وزن مادر و سن پدر) در تبیین خطر واقعی اختلالات کروموزومی در جنین دارای کانونهای اکوژنیک داخل قلب به عنوان گروه با ریسک بالای اختلالات کروموزومی است. بر این اساس، مطالعه حاضر با هدف بررسی ارتباط NT با یافتههای دموگرافیک مادران باردار در جنینهای دارای کانون اکوژنیک داخل قلب طراحی شده است.
روش بررسی
طراحی مطالعه و جامعه پژوهش: این مطالعه یک پژوهش کاربردی و گذشتهنگر از نوع بررسی مقطعی است. جامعه آماری شامل تمامی مادران باردار مراجعهکننده به بیمارستان امیرالمومنین در سال ۱۴۰۱ میباشد که جنین آنها بین ۱۸ تا ۳۵ هفته حاملگی بوده است. نمونهگیری به روش آسان (تصادفی در دسترس) انجام شده است. محیط پژوهش، بیمارستان امیرالمومنین (ع) شهر سمنان است
پروتکل جمعآوری داده و اجرا: در این مطالعه، پرونده پزشکی مادران باردار دارای جنین با کانون اکوژنیک داخل قلبی بهعنوان گروه با ریسک بالای اختلالات کروموزومی مورد بررسی قرار گرفت. سپس اطلاعات دموگرافیک و پارامترهای بالینی از طریق چکلیست محققساخته استخراج شدند. این روش به منظور تحلیل دقیقتر ارتباط ویژگیهای مادر و وضعیت جنین با کانونهای اکوژنیک قلبی اتخاذ گردید. به این منظور سن پدر و مادر برحسب سال، وزن مادر بر حسب کیلوگرم، سابقه بیماریهای لوپوس و دیابت در مادر به عنوان پارامترهای مستقل و میزان عدد NT برحسب میلیمتر به عنوان پارامتر وابسته ثبت شد.
تجزیه و تحلیل آماری
آمار توصیفی متغیرها شامل متغیرهای طبقهای (اعداد و درصد) و پیوسته (میانگین و انحراف معیار) محاسبه شد. برای بررسی ارتباط بین متغیرها از آزمون همبستگی پیرسون بهره گرفته شده است. احراز نرمال بودن دادگان با آزمون کلموگروف اسمیرنوف و هموژنیته (برابری واریانس ها) با آزمون لون انجام شد. سطح معناداری 5% = α در آزمونها درنظر گرفته شد. تمامی این تجزیه و تحلیلها با استفاده از نرمافزار SPSS نسخه ۱۶ انجام شد.
نتایج
یافتههای توصیفی دادگان: توصیف دادههای در این مطالعه با استفاده از شاخصهای تمایل مرکزی (میانگین) و پراکندگی متغیرهای کمی (انحراف معیار) انجام شده است و برای توصیف دادگان گسسته از درصد فراوانی استفاده شده است. با بررسیهای صورت گرفته میانگین سن مادر6/449 ± 29/90 سال و سن پدر 7/056±34/19 سال بوده است. میانگین وزن براساس اطلاعات آماری جاصل از بررسی میزان فراوانی موارد ابتلا به لوپوس اریتماتوز سیستمیک و دیابت در مادران مورد بررسی به ترتیب ۶٪ و دیابت ۱۸٪ بوده است. شکل ۱ میزان فراوانی بیماریهای زمینهای را نشان میدهد.
نتایج تحلیل آمار ارتباط بین متغیرها: از اهداف این مطالعه بررسی ارتباط بین عدد NTجنین با وزن مادران باردار و سن پدر و مادر بوده است. برای این هدف از آزمون آماری پیرسون استفاده شد. نتایج این آزمون آماری در جدول ۲ ارائه شده است. براساس نتایج این جدول ارتباط معناداری بین متغیر NT جنین با وزن مادران، سن مادران و پدران مشاهده نشد (P˃0.05).
جدول ۱: اطلاعات آماری دادگان جمعآوری شده در این مطالعه


شکل ۱: میزان فراوانی موارد ابتلا به دیابت در مادران باردار مورد مطالعه
جدول ۲: نتایج تحلیل آماری پیرسون برای بررسی رابطه میان NT با وزن مادران و سن مادران و پدران جنینهای دارای کانونهای اکوژنیک داخل قلب

بحث
نتایج این مطالعه نشان داد که بین ویژگیهای دموگرافیک مادر (سن و وزن) و عدد NT ارتباط معناداری در جنینهای دارای EIF وجود ندارد. همچنین، عدم وجود ارتباط معناداری بین سن پدر و عدد NT تأکید بر نیاز به شناسایی عوامل خطر و مکانیسمهای دخیل در بروز ناهنجاریهای کروموزومی در جنین دارد. در بیشتر مطالعات، سن مادران با جنینهای EIF بین 18 تا 35 سال متغیر است، و اغلب سن بالای 35 سال بهعنوان یک عامل خطر برای ناهنجاریهای کروموزومی شناخته شده است. در عین حال، سن بالای مادر همچنین خطر بروز ناهنجاریهای قلبی را نیز افزایش میدهد. مطالعهای که توسط تسکنده و همکاران در سال 2023 انجام شد، نشان داد شیوع ناهنجاریهای قلبی در جنینهای EIF در مادران بالای 30 سال بیشتر از مادران زیر 30 سال است (11). علاوه بر این، ارتباط معناداری بین سن پدر و عدد NT جنینهای دارای EIF مشاهده نشد. در حالیکه بررسیهای خاصی پیرامون این ارتباط انجام نشده، برخی مطالعات نشان میدهند که سن پدر میتواند در خطر بروز تریزومی 21 تأثیرگذار باشد. به رغم وجود یافتههای متناقض در این زمینه، عمده ناهنجاریهای کروموزومی بهویژه تریزومی 21، ناشی از اختلالات مادری بوده است (10). بنابراین، برای درک دقیقتر ارتباط میان عوامل مختلف و بروز ناهنجاریهای کروموزومی، توجه به عوامل محیطی و سبک زندگی نیز ضروری است. علاوه بر این، بررسیهای انجام شده نشان میدهد که بین عدد NT جنین و وزن مادران باردار دارایEIF نیز ارتباط معناداری وجود ندارد. عواملی چون نژاد، سن و توده بدنی مادر ممکن است در بروز کانونهای اکوژنیک قلبی در جنینها تأثیرگذار باشند (12). نتایج مطالعه برونشتاین و همکاران در سال 2010 ارتباط معکوس بین شاخص توده بدنی مادر و تشخیص کانونهای اکوژنیک درون قلبی را نشان داده است، به طوریکه شاخص توده بدنی پایین میتواند یک عامل خطر برای تشخیص چنین یافتههایی باشد. این تحقیق همچنین شاخص توده بدنی مادر را به عنوان یک عامل خطر مستقل برای این یافتهها تأیید میکند (13). در عین حال، مطالعات نشان میدهد که زنان چاق نسبت به زنان با وزن طبیعی بیشتر در معرض خطر زایمان نوزادان مبتلا به سندرم داون هستند (15). چاقی مادر با ناهنجاریهای مادرزادی، از جمله نقص لوله عصبی و ناهنجاریهای قلبی و شکاف صورت در نوزادان ارتباط دارد. همچنین، یک تحلیل کاریوتایپ در سقط جنینهای سه ماهه اول نشان داد که زنان چاق کمتر احتمال دارد سقط جنین آنیوپلوئیدی داشته باشند (14). در این مطالعه، 18 درصد از مادران دارای جنین با EIF مبتلا به دیابت بودند. دیابت در دوران بارداری میتواند منجر به افزایش احتمال ناهنجاریهای قلبی در جنین شود. حتی با کنترل قند خون، هیپرانسولینمی و هیپرگلیسمی میتواند منجر به کاردیومیوپاتی هیپرتروفیک گردد. همچنین، در این مطالعه 6 درصد از مادران باردار مبتلا به لوپوس اریتماتوز سیستمیک(SLE) دارای جنین با EIF بودند. اتوآنتیبادیهای موجود در بدن مادر ممکن است پاسخهای التهابی و فیبروزی را در قلب جنین القا نمایند. اگر تنها مطالعاتی که در آنها جمعیت به وضوح زیر 35 سال تعریف شده است و فوکوس اکوژنیک بهعنوان یک یافته مجزا در سونوگرافی مامایی در هفتههای 16 تا 24 بارداری مورد بررسی قرار دهیم، تنها یک مورد تریزومی 21 گزارش شده است (17). این موضوع نشاندهنده ناکافی بودن ادبیات موجود در ارتباط با سؤال کلیدی بالینی درباره ارتباط بین فوکوس داخل قلب اکوژنیک و تریزومی 21 در جمعیتهای کم خطر است. نتایج مطالعه ما نیز نشان میدهد که تا زمانیکه تحقیقات بیشتری در این زمینه انجام نشود، باید EIF در معاینه اولتراسوند سهماهه دوم در زنان 18 تا 43 سال را نه بهعنوان عامل خطر افزاینده و نه کاهنده آنیوپلوئیدی درنظر گرفت.
نتیجه گیری
مطالعات نشان دادهاند که EIF میتواند در جمعیتهای پرخطر به ناهنجاریهای کروموزومی مرتبط باشد، در حالیکه در جمعیتهای با خطر کم، این یافته معمولاً خوشخیم است. همچنین، وجود این نشانهها ممکن است با ناهنجاریهای ساختاری و شرایط رشدی مرتبط باشد. در این مطالعه مقطعی که در بیمارستان امیرالمؤمنین (ع) شهر سمنان انجام شد، 100 پرونده مادران باردار تحلیل گردید. میانگین سن مادران 6/449 ± 29/90 سال و سن پدران 7/056±34/19 سال بود. به رغم اینکه 18 نفر از مادران دیابت و 6 نفر لوپوس داشتند، ارتباط معناداری بین عدد NT و سن والدین جنینهای دارای EIF یافت نشد. میانگین عدد NT جنینها نیز برابر با 2/3 میلیمتر بود. این نتایج نشاندهنده اهمیت مطالعات بیشتر در زمینه رابطه بین ویژگیهای دموگرافیک مادر و وضعیت جنینی برای بهبود مراقبتهای بهداشتی است. این مطالعه صرفا به بررسی ارتباط بین ویژگیهای دموگرافی و EIF پرداخته شده و عدم بررسی فاکتورهای ژنتیکی والدین، عوامل محیطی و سبک زندگی و همچنین حجم نمونه از جمله محدودیتهای این مطالعه است. پیشنهاد میشود در مطالعات آینده، با حجم نمونه بزرگتر به بررسی ارتباط بین فاکتورهای ژنتیکی والدین و بروز EIF در جنین پرداخته شود. این امر میتواند شامل تحلیل جهشهای خاص و تنوعهای ژنتیکی میان والدین باشد. علاوه بر این، عوامل محیطی نظیر تغذیه، سبک زندگی و قرارگیری در معرض مواد شیمیایی نیز بررسی شوند. این عوامل میتوانند به تعیین دقیقتر ارتباط بین وضعیت دموگرافیک والدین و بروز کانونهای اکوژنیک درون قلبی در جنین کمک کنند.
سپاسگزاری
پژوهش حاضر در دانشگاه علوم پزشکی سمنان است و بدینوسیله از اعضای محترم و پرسنل گرامی بیمارستان امیرالمومنین دانشگاه علوم پزشکی استان سمنان بابت تأمین تسهیلات لازم برای انجام این تحقیق تقدیر و تشکر میشود.
حامی مالی: ندارد
تعارض منافع: وجود ندارد.
ملاحظات اخلاقی
این پژوهش براساس مجوز کمیته اخلاق دانشگاه علوم پزشکی سمنان، با کد اخلاق IR.SEMUMS.REC.1403.057 انجام شد. در ابتدای کار برای حفظ محرمانگی، به هر شرکتکننده کدی اختصاص داده شد و نتایج حاصل از بررسی پروندهها کاملاً محرمانه باقی ماند.
مشارکت نویسندگان
سوده هوشمندی در ارائه ایده، سوده هوشمندی و مهدی صوفیآبادی در طراحی مطالعه، سوده هوشمندی و مهدی صوفی آبادی در جمعآوری دادهها، امین جانقربانی و فاطمه رهایی در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
References:
1- Shanks AL, Odibo AO, Gray DL. Echogenic Intracardiac Foci: Associated with Increased Risk for Fetal Trisomy 21 Or not? J Ultrasound Med 2009; 28(12): 1639-43.
2- Schechter AG, Fakhry J, Shapiro LR, Gewitz MH. In Utero Thickening of the Chordae Tendinae. a Cause of Intracardiac Echogenic Foci. J Ultrasound Med 1987; 6(12): 691-5.
3- Dawood Y, Buijtendijk MFJ, Shah H, Smit JA, Jacobs K, Hagoort J, et al. Imaging Fetal Anatomy. Semin Cell Dev Biol 2022; 131: 78-92.
4- Bromley B, Lieberman E, Shipp TD, Richardson M, Benacerraf BR. Significance of an Echogenic Intracardiac Focus in Fetuses at High and Low Risk for Aneuploidy. J Ultrasound Med 1998; 17(2): 127-31.
5- Roberts DJ, Genest D. Cardiac Histologic Pathology Characteristic of Trisomies 13 and 21. Hum Pathol 1992; 23(10): 1130-40.
6- Rychik J, Ayres N, Cuneo B, Gotteiner N, Hornberger L, Spevak PJ, et al. American Society of Echocardiography Guidelines and Standards for Performance of the Fetal Echocardiogram. J Am Soc Echocardiogr 2004; 17(7): 803-10.
7- Hoffman JIE, Kaplan S. The Incidence of Congenital Heart Disease. J Am Coll Cardiol 2002; 39(12): 1890-900.
8- Øyen N, Poulsen G, Boyd HA, Wohlfahrt J, Jensen PKA, Melbye M. Recurrence of Congenital Heart Defects in Families. Circulation 2009; 120(4): 295-301.
9- Hartman RJ, Rasmussen SA, Botto LD, Riehle-Colarusso T, Martin CL, Cragan JD, et al. The Contribution of Chromosomal Abnormalities to Congenital Heart Defects: A Population-Based Study. Pediatr Cardiol 2011; 32(8): 1147-57.
10- Gol MK, Dehdilani M, Montazer M, Hashemzadeh K. Prevalence of Congenital Heart Defects in Neonates in Iran: A Meta-Analysis Study. J Biochem Tech 2019: 2; 175-80.
11- Dehghani A, Soodejani M, Lotfi MH, Fallahzadeh H, Shadkam MN. Study of Prevalence &Risk Factors of Congenital Heart Defect (Review Article). J Tolooebehdasht Sci 2017; 16(3): 106-16. [Persian]
12- Gupta G, Aggarwal S, Phadke SR. Intracardiac Echogenic Focus and Fetal Outcome. J Clin Ultrasound 2010; 38(9): 466-9.
13- Wrede E, Knippel AJ, Verde PE, Hammer R, Kozlowski P. Isolated Echogenic Cardiac Focus: Assessing Association with Trisomy 21 by Combining Results from A Prenatal Center with a Bayesian Meta-Analysis. Ultrasound Int Open 2019; 5(3): E98-E106.
14- Simpson JM, Cook A, Sharland G. The Significance of Echogenic Foci in the Fetal Heart: A Prospective Study of 228 Cases. Ultrasound Obstet Gynecol 1996; 8(4): 225-8.
15- Jones HE, Battaglia S, Hurt L, Uzun O, Brophy S. Echogenic Intracardiac Foci Detection and Location in The Second-Trimester Ultrasound and Association with Fetal Outcomes: A Systematic Literature Review. PLoS One 2024; 19(4): e0298365.
16- Limperopoulos C, Majnemer A, Shevell MI, Rosenblatt B, Rohlicek C, Tchervenkov C. Neurodevelopmental Status of Newborns and Infants with Congenital Heart Defects Before and after Open Heart Surgery. J Pediatr 2000; 137: 638-45.
17- Jenkins KJ, Correa A, Feinstein JA, Botto L, Britt AE, Daniels SR, et al. Noninherited Risk Factors and Congenital Cardiovascular Defects: Current Knowledge: A Scientific Statement from the American Heart Association Council on Cardiovascular Disease in the Young: Endorsed by the American Academy of Pediatrics. Circulation 2007; 115(23): 2995-3014.
18- Hunter LE, Simpson JM. Prenatal Screening for Structural Congenital Heart Disease. Nat Rev Cardiol 2014; 11(6): 323-34.
19- Salomon LJ, Alfirevic Z, Berghella V, Bilardo CM, Chalouhi GE, Da Silva Costa F, et al. ISUOG Practice Guidelines (Updated): Performance of the Routine Mid-Trimester Fetal Ultrasound Scan. Ultrasound in Obstetrics & Gynecology 2022; 59(6): 840-56.
20- Hurt L, Uzun O, Morris S, Bethel J, Evans A, Seaborne M, et al. Childhood Outcomes in Children with and without Cardiac Echogenic Foci: An Electronic Birth Cohort Study in Wales, UK. Children (Basel) 2023; 10(7): 1233.
21- Prefumo F, Presti F, Thilaganathan B, Carvalho JS. Association Between Increased Nuchal Translucency and Second Trimester Cardiac Echogenic Foci. Obstetrics and Gynecology 2003; 101: 899-904.
22- Gandhi M, Fox NS, Russo-Stieglitz K, Hanley ME, Matthews G, Rebarber A. Effect of Increased Body Mass Index on First-Trimester Ultrasound Examination for Aneuploidy Risk Assessment. Obstet Gynecol 2009; 114(4): 856-9.
23- Hildebrand E, Källén B, Josefsson A, Gottvall T, Blomberg M. Maternal Obesity and Risk of Down Syndrome in the Offspring. Prenat Diagn 2014; 34(4): 310-5.
24- Pardoe WA, Tadevosyan A, Hemmings R, Lapensée L, Bissonnette F, Kadoch IJ. Paternal Age Over 40 Years Is Associated with Increased Trisomy 21 Risk Independently of Maternal Age: A Retrospective Cohort Study. In: Proceeding of 19th world congress in Fetal Medicine. Crete, Greece; 2022; 35.
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







