دوره 33، شماره 5 - ( مرداد 1404 )
جلد 33 شماره 5 صفحات 9046-9037 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Mansori A, Mesbah S, Bagheri Z, Afzal G. Investigation of Drug Therapy Management in Patients Considered Candidates for Cardiac Surgery at Yazd Shohadaye Kargar Hospital in 2022 — A Cross-Sectional Study. JSSU 2025; 33 (5) :9037-9046
URL: http://jssu.ssu.ac.ir/article-1-6342-fa.html
URL: http://jssu.ssu.ac.ir/article-1-6342-fa.html
منصوری اعظم، مصباح سحر، باقری زهرا، افضل گلناز. بررسی نحوه مدیریت دارو درمانی در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401 - یک مطالعه مقطعی. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1404; 33 (5) :9037-9046
اعظم منصوری 

 ، سحر مصباح
، سحر مصباح 

 ، زهرا باقری
، زهرا باقری 

 ، گلناز افضل*
، گلناز افضل* 




 ، سحر مصباح
، سحر مصباح 

 ، زهرا باقری
، زهرا باقری 

 ، گلناز افضل*
، گلناز افضل* 


متن کامل [PDF 852 kb]
(199 دریافت)
| چکیده (HTML) (630 مشاهده)
References:
1- Mostafavi S, Chamanara M, Khabazian E. Evaluating the Professional Practice of Pharmacists Working at Pharmacies in Isfahan City. Jims 2013; 31(237): 690-700. [Persian]
2- Stetina P, Groves M, Pafford L. Managing Medication Errors-A Qualitative Study. Medsurg Nursing 2005; 14(3): 174-8.
3- Bates DW, Spell N, Cullen DJ, Burdick E, Laird N, Petersen LA, et al. The Costs of Adverse Drug Events in Hospitalized Patients. JAMA 1997; 277(4): 307-11.
4- Mohseni A. Social and Demographic Factors that Influence Health and Mortality of Children Under Five Years, In Iran. Tehran University 2008. [Persian]
5- Jenkins RH, Vaida AJ. Simple Strategies to Avoid Medication Errors. Fam Pract Manag 2007; 14(2): 41-7.
6- Lisby M, Nielsen LP, Mainz J. Errors in the Medication Process: Frequency, Type, and Potential Clinical Consequences. Int J Qual Health Care 2005; 17(1): 15-22.
7- Miladinia M, Baraz S, Shariati A, Malehi AS, Amadzadeh A. Relationship between Chronic Pain and Quality of Life in Patients with Acute Leukemia Undergoing Chemotherapy. Jundishapur J Chronic Disease Care 2015; 4(3): e27823. [Persian]
8- Takeda S-i, Miyoshi S, Minami M, Ohta M, Masaoka A, Matsuda H. Clinical Spectrum of Mediastinal Cysts. Chest 2003; 124(1): 125-32.
9- Teissier N, Elmaleh-Bergès M, Ferkdadji L, François M, Van Den Abbeele T. Cervical Bronchogenic Cysts: Usual and Unusual Clinical Presentations. Archives of Otolaryngology–Head & Neck Surgery 2008; 134(11): 1165-9.
10- Aydin Y, Ogul H, Turkyilmaz A, Eroglu A. Surgical Treatment of Mediastinal Cysts: Report on 29 Cases. Acta Chirurgica Belgica 2012; 112(4): 281-6.
11- Mikhail MA, Mohabbat AB, Ghosh AK. Perioperative Cardiovascular Medication Management in Noncardiac Surgery: Common Questions. American Family Physician 2017; 95(10): 645-50.
12- Ziaie S, Mehralian G, Talebi Z. Evaluation of Medication Reconciliation Process in Internal Medicine Wards of an Academic Medical Center by aPharmacist: Errors and Risk Factors. Internal and Emergency Medicine 2022; 17(2): 377-86.
13- Heydari S, Fattahi Ardakani M, Jamei E, Salahshur S. Determinants of Completing the Medication Reconciliation form among Nurses Based on Diffusion of Innovation Theory. J Research Health 2020; 10(3): 151-58.
14- Zarif-Yeganeh M, Rastegarpanah M, Garmaroudi G, Hadjibabaie M, Vahedi HSM. Incidence of Medication Discrepancies and Its Predicting Factors in Emergency Department. Iran J Public Health 2017; 46(8): 1086-94.
15- Leung V, Mach K, Charlesworth E, Hicks S, Kizemchuk K, Stumpo C. Perioperative Medication Management (POMM) Pilot: Integrating A Community-Based Medication History (Medscheck) Into Medication Reconciliation for Elective Orthopedic Surgery Inpatients. Canadian Pharmacists Journal/Revue des Pharmaciens du Canada 2010; 143(2): 82-7.
16- Kantelhardt P, Giese A, Kantelhardt SR. Medication Reconciliation for Patients Undergoing Spinal Surgery. Eur Spine J 2016; 25(3): 740-7.
17- González‐García L, Salmerón‐García A, García‐Lirola MA, Moya‐Roldán S, Belda‐Rustarazo S, Cabeza‐Barrera J. Medication Reconciliation at Admission to Surgical Departments. J Eval in Clin Pract 2016; 22(1): 20-5.
متن کامل: (205 مشاهده)
مقدمه
داروسازان بهعنوان کسانی که دقت و صحت نسخ را بررسی میکنند، باید اطلاعات حرفهای مناسبی داشته باشند تا بتوانند داروها رو بهنحو درستی و به دستورات دقیق در اختیار بیماران قرار دهند و از خطاهای پزشکی احتمالی جلوگیری نمایند (1). خطاهای دارویی، یکی از شایعترین خطاهای پزشکی میباشد که همه افراد شاغل در حرف پزشکی حداقل یکبار آن را تجربه کردند و اهمیت و توجه به این مسئله، بسیار ضروری میباشد (2). با اتفاق افتادن خطاهای دارویی سلامت بیمار تحت تاثیر قرار میگیرد (3,4). بر اساس گزارشهای موجود، سالانه در حدود 1/5 میلیون اشتباه دارویی قابل پیشگیری در ایالات متحده رخ میدهد (5). اشتباه دارویی قابل پیشگیری در دانمارک حدود 43 درصد میباشد (6). بیش از 40 درصد خطاهای دارویی ناشی از عدم بررسی صحیح داروهای مصرفی بیمار در زمان بستری، انتقال بینبخشی و ترخیص از بیمارستان میباشد (7). چنانچه تلفیق دارویی برای هر بیمارانجام بگیرد میتواند جلوی بسیاری از این مسائل را بگیرد (8). تلفیق دارویی یک فرآیند رسمی برای ایجاد کاملترین و دقیقترین لیست ممکن از داروهای فعلی بیمار میباشد که با داروهای مصرفی که از بیمار در زمان بستری ثبت شده یا برای او تجویز شدهاست مورد مقایسه قرار میگیرد (9). در بیماران کاندید جراحی خطای دارویی بهطور منظم رخ میدهد و علت آن میتواند عدم هماهنگی بین داروهای مصرفی بیمار که به علت انتقال بینبخشی از بخش به اتاق عمل و سپس برعکس باشد (8). یک راهکار برای کاهش خطاهای دارویی و به حداقل رساندن عوارض دارویی در زمان جراحی در این بیماران، پرکردن فرم تلفیق دارویی توسط داروساز پیش از زمان جراحی بیمار میباشد (8). تصمیمگیری در مورد ادامه یا توقف مصرف دارو پیش از جراحی نیازمند بررسی خطرات، تداخلات و عوارض احتمالی توسط داروسازانی میباشد که تسلط و آشنایی کامل بر نحوه شرححالگیری دارویی میتوانند داشته باشند (10). بهعنوان مثال؛ چنانچه مصرف آنتیپلاکتها به منظور پیشگیری اولیه (primary prevention) در بیمار مورد مصرف قرار گرفته به دلیل احتمال افزایش خونریزی حین و پس از جراحی میبایست از 7 تا 10 روز پیش از عمل متوقف شود اما چنانچه به منظور پیشگیری ثانویه (secondary prevention) در افراد با درگیری حوادث قلبی عروقی جدی استفاده میگردد، میبایست تا روز پیش از جراحی ادامه داده شود (11). علت تاکید بر نقش داروساز در انجام تلفیق دارویی و تعیین تکلیف داروهای مصرفی پیش از جراحی این میباشد که که داروساز با تسلط کامل بر داروها میتواند از بسیاری عوارض دارویی جلوگیری کند (12). با توجه به نکات ذکرشده و اهمیت جایگاه فراموش شده داروساز در بخشهای جراحی، این مطالعه با هدف بررسی نقش داروساز در کاهش خطاهای دارویی با انجام تلفیق دارویی و بررسی نحوه مدیریت دارودرمانی توسط متخصصین بیهوشی پیش از جراحی در بیماران کاندید جراحی بستری شده در بیمارستان تامین اجتماعی یزد پرداخته شد.
روش بررسی
این مطالعه مشاهدهای، مقطعی میباشد. جامعه مطالعه شامل، بیماران کاندید جراحی غیرقلبی بهصورت غیر اورژانسی (الکتیو) در بیمارستان شهدای کارگر تامین اجتماعی یزد که طی سال 1401 بستری شدهاند، بود. بر اساس فرمولهای برآورد حجم نمونه برای مطالعات مقطعی و فرض بر سطح اطمینان 95% و خطای مجاز 5%، در حالت تقریبی، حجم نمونه مورد نیاز اندکی بیش از 300 بیمار برآورد شد که با توجه به دادههای اولیه و آشنایی با حجم بیماران بستری در بیمارستان در سال مورد نظر، و همچنین هدفگیری برآوردهای کلی، تعداد 300 نفر به عنوان نمونه قابل قبول و کفایتکننده برآورد شد، بهطوری که این حجم نمونه امکان انجام تحلیلهای مورد نظر و تعمیم نتایج بر جامعه هدف را تا حد مناسبی فراهم ساخت. نمونهگیری بهصورت ساده و در دسترس انجام گرفت. مطالعه بر روی 300 بیمار بستری در بیمارستان تامین اجتماعی که بهصورت غیراورژانسی کاندید جراحی غیرقلبی شده بودند، انجام گرفت. بدین صورت که 24 تا 48 ساعت پس از بستری شدن بیمار در بیمارستان، محقق بر بالین بیمار حاضر میگردید و اقدام به اخذ شرح حال کامل دارویی و بیماریهای زمینهای میکرد و سپس آن را با شرح حال دارویی و بیماری گرفته شده در زمان بدو ورود که توسط دانشجوی کارورزی پزشکی انجام شده از طریق پر کردن فرم تلفیق دارویی مقایسه میکرد. در مرحله بعد نحوه مدیریت دارودرمانی پیش از جراحی بیمار را که توسط متخصصین بیهوشی در روز پیش از جراحی انجام میشد را مورد پایش قرار داده و اطلاعات را ثبت میکرد. در انتها محقق، گزارشی از صحت شرح حال دارویی گرفته شده و تطابق آن با فرم تلفیق دارویی در قالب چک لیستهای تهیه شده، ارائه داد. اطلاعات مورد نیاز بر اساس فرم تلفیق و شرححال اخذ شده در قالب چک لیستها جمعآوری گردید و در نرمافزار Excell ثبت گردید.
تجزیه و تحلیل دادهها
پس از جمعآوری چک لیست تکمیل شده از نمونه، دادهها کدبندی شده و وارد نرمافزار آماری version 16 SPSS شد و دادههای توصیفی با استفاده از میانگین، انحراف معیار، فراوانی و درصد در قالب جداول و نمودار ارایه شد. قبل از تجزیه و تحلیل دادهها، متغیرهای کمی از لحاظ نرمال بودن از طریق آنالیز Kolmogronove Smirnov مورد بررسی قرار گرفت. در صورت نرمال بودن دادهها جهت مقایسه دادههای کمی از آزمون Independent Sample T-Test استفاده شد. سطح معنیداری P<0.05 در نظر گرفته شد.
نتایج
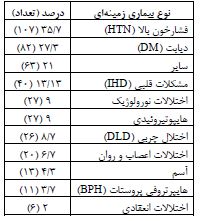
در این مطالعه 300 بیمار کاندید جراحی غیرقلبی از طریق انجام تلفیق دارویی و ارزیابی نحوه مدیریت دارو درمانی بررسی شدند. از این میان 128 بیمار (42/7 درصد) مرد و 172 بیمار (57/3 درصد) زن بودند. میانگین سنی بیماران مورد مطالعه، 16 ± 50/84 سال بود. مسنترین بیمار 91 سال و جوانترین بیمار 4 سال سن داشتند. بیماران ارتوپدی با 33 درصد، زنان با 21 درصد و جراحی عمومی با 14 درصد بیشترین فراوانی را در بین بیماران داشتند. بیشترین بیماری زمینهای در زمان بستری با 35/7 درصد مربوط به فشارخون بالا بود و بعد از آن، بیماری دیابت با 27/3 درصد جز بیماریهای زمینهای شایع بود (جدول1).
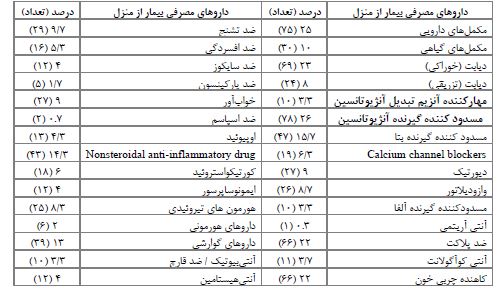
7/3 درصد (22 نفر) از بیماران باردار یا شیرده بودند و 11/3 درصد(34 نفر) سابقه حساسیت دارویی و غذایی و 12 درصد (36نفر) سابقه اعتیاد داشتند. 25 درصد بیماران مکملهای دارویی، 23 درصد داروهای خوراکی دیابت و 22 درصد هم ضدپلاکت و آنتیکوآگولان مصرف میکردند (جدول 2).
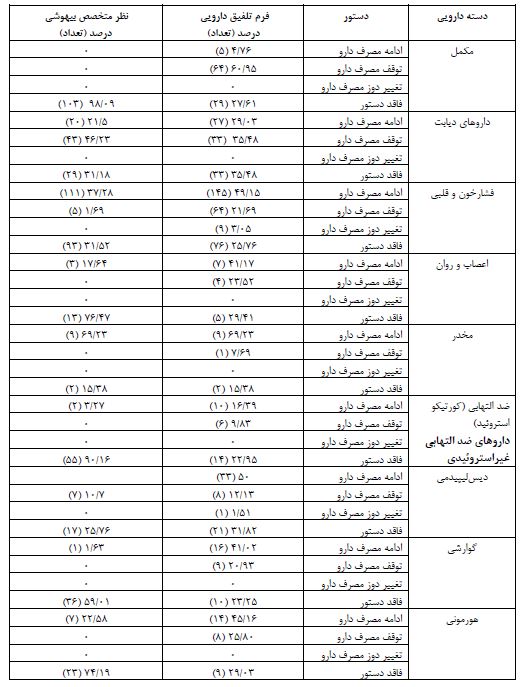
60/3 درصد بیماران بین 0-3 دارو، 25 درصد بین 6-4 دارو، 10/7 درصد بین 9-7 دارو و 4 درصد بین 12-10 قلم دارو در خانه مصرف میکردند. 93/7 درصد بیماران کمتر مساوی دو نوع مکمل و 6/3 درصد بیش از دو نوع مکمل در خانه مصرف میکردند. بهطور میانگین، بیماران مورد مطالعه 2/9 ± 3/25 نوع دارو و 4/. ± 0/9 نوع مکمل مصرف میکردند. سرنوشت داروهای مصرفی بیماران بر اساس فرم تلفیق دارویی و نظر متخصص بیهوشی قبل از عمل در جدول 3 قابل مشاهده میباشد.
58.3 درصد (175 مورد) از بیماران کاملا تعداد داروهای مصرفی آنها مطابقت داشت، اما 41/7 درصد (125 مورد) از بیماران حداقل یکی از داروهای مصرفی آنها کمتر بود. 59 درصد (177 مورد) بیماران داروهای مصرفی آنها حین بستری با داروهای مصرفی در منزل مطابقت داشت، اما 41 درصد (123 مورد) بیماران حداقل یکی از داروهای آنها مطابقت نداشت. همچنین 69/3 درصد (208 مورد) بیماران دوز مصرفی آنها در خانه و بیمارستان تطبیق داشت، درحالیکه 30/7 درصد (92 مورد) از بیماران حداقل یکی از داروهای آنها با دوز مصرفی اشتباه مصرف میگردید. 6/3 درصد (19 مورد) از بیماران مورد مطالعه پیش از انجام جراحی، یک یا چند قلم دارو، به داروهای مصرفی آنها اضافه گردیده بود. همچنین در بخش مدیریت کلی داروها، 19 درصد (57 مورد) بیماران هیچگونه دارویی قبل از بستری شدن مصرف نمیکردند، 10.7 درصد (32 مورد) از آنها در مورد تمامی داروهای مصرفی توسط آنها توسط تیم پزشکی تصمیمگیری انجام گرفته بود و 35/3 درصد (106 مورد) از بیماران در مورد برخی از داروهای آنها تصمیمگیری انجام شده بود، اما 35 درصد (105 مورد) از بیماران هیچگونه تصمیمگیری در مورد داروهای مصرفی آنها گرفته نشده بود. طبق آزمون آماری Independent Sample T-test بین تعداد داروی مصرفی در منزل و تطابق دوز، تعداد و اسامی داروهای بیماران که توسط فرم تلفیق چک گردیده بود، ارتباط معنیداری یافت گردید (به ترتیب P=0.0001، P=0.0001 و P=0.0001) (جدول 4).
جدول 1: نتایج فراوانی بیماریهای زمینهای در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401
جدول 2: نتایج فراوانی نوع داروها و مکملهای مصرفی بیماران از منزل زمان انجام تلفیق دارویی در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401
جدول 3: نتایج فراوانی سرنوشت داروهای مصرفی، بررسی شده با فرم تلفیق دارویی و نظر متخصص بیهوشی در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401
جدول 4: نتایج ارتباط بین داروهای مصرفی بیماران در منزل با ادامه مصرف انها در زمان بستری در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401
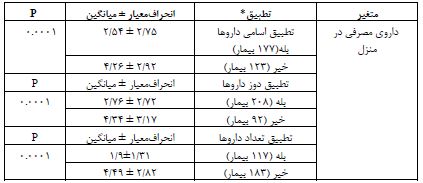
Chi-square test*
بحث
نتایج مطالعه ضیایی و همکاران در سال 2022 بر روی روند معمول تلفیق دارویی در یک مرکز دانشگاهی نشان داد که روند تلفیق دارویی در این مرکز ناکارآمد است و استفاده از یک رویکرد سیستماتیک در تلفیق داروها و جمعآوری سابقه دارویی احتمالی توسط یک داروساز میتواند روند کار را بهبود بخشد و از چنین خطاهایی در آینده جلوگیری کند. میانگین 0/7 اختلاف دارویی بالقوه برای هر بیمار وجود داشت و میانگین تعداد اختلافات دارویی در نسخههای جدید بیمارستان 1/25 بود و تقریباً نیمی از بیماران دارای مغایرتهای بالقوه در بیمارستان بودند. هیچ رابطه آماری معنیداری بین جنسیت بیماران، جنسیت پزشک، یا زمان مصرف سابقه و تعداد کل خطاهای دارویی وجود نداشت. سابقه بیماری ایسکمیک قلبی بهطور معنیداری با تعداد بیشتری از خطاهای دارویی همراه بود (12). نتایج مطالعه حاضر نیز تاییدکننده نتایج مطالعه ضیایی و همکاران بود. در مطالعه حاضر برای 41/7 درصد از بیماران حداقل یکی از داروهای مصرفی آنها در بیمارستان حذف و 41 درصد از بیماران حداقل یکی از داروهای آنها با داروهای مصرفی در منزل مطابقت نداشت. همچنین پیش از انجام جراحی برای 35 درصد از بیماران هیچگونه تصمیمگیری واضحی برای مصرف داروهای قبلی انجام نگردیده بود. نتایج مطالعه سارا حیدری و همکاران در سال 2020 در یزد و اصفهان نشان داد؛ ارتقاء دانش و نگرش حرفهای پرستاران میتواند سازگاری آنها را با اجرای تلفیق دارویی یکپارچه افزایش دهد و همچنین توضیح اصول مناسب تکمیل این فرم میتواند میانگین نمره ساختار پیچیدگی درک شده را کاهش دهد (13). در مطالعه حاضر نقش داروساز به عنوان تکمیل کننده فرم تلفیق دارویی و نقش متخصص بیهوشی به عنوان مدیریتکننده داروهای مصرفی بیمار قبل از انجام عمل جراحی پرداخته شد که 41/7 درصد از بیماران حداقل یکی از داروهای آنها حذف و 41 درصد از آنها دارویی متفاوت با داروهای مصرفی خود مصرف میکردند. همچنین 35/3 درصد از بیماران تنها برای برخی از داروهای آنها تصمیمگیری صورت گرفته بود و برای 35 درصد بیماران هیچگونه مدیریت مصرف دارویی انجام نگرفته بود. با توجه به نتایج مطالعه حاضر و نتایج مطالعه حیدری تمامی ارکان موثر بر زنجیره دارویی از پزشک گرفته تا پرستار و داروساز بهعنوان آخرین حلقه، نقش انکارناپذیری در تحویل داروی صحیح با دوز مناسب برای بیمار دارند، از اینرو تعیین سازکارهای کارآمد و صحیح و بازنگری جدی در تلفیق دارویی موجود بسیار ضروری بهنظر میرسد. نتایج مطالعه مروارید ظریف و همکاران در سال 2015 نشان داد؛ یک اختلاف دارویی معمولا برای هر بیمار در بخش اورژانس بیمارستان رخ میدهد. از 200 بیمار 77/5 از بیماران دارای یک یا چند اختلاف دارویی بودند و شایعترین آنها شامل حذف دارو، تغییر و جایگزینی بود. همچنین گروههای دارویی آنتیبیوتیکها، عوامل ضد نئوپلاستیک و تعدیل کننده سیستم ایمنی، داروهای عضلانی، نورولوژی، تنفسی و قلبی-عروقی با اختلاف دارویی همراه بودند (14). نتایج مطالعه حاضر تاییدکننده و همراستا با نتایج مطالعه ظریف بود، در هر دو مطالعه بخش قابلتوجهی از بیماران (به ترتیب 41/7 درصد و 77.5 درصد) دچار تغییر و یا حذف دارو حداقل یکی از اقلام دارویی مصرفی میشدند. در مطالعه حاضر به بررسی داروهای مصرفی پرداخته شد، اما نوع داروهای حذف شده یا تغییر داده شده، بررسی نگردید. نتایج مطالعه والریه و همکاران در سال 2010 بر روی 82 بیمار کاندید جراحی انتخابی لگن یا زانو نشان داد که ادغام Medscheck در مراقبتهای روتین بیماران ارتوپدی یک راه ممکن برای تسهیل تلفیق بین داروسازان و افزایش رضایت بیمار است. در این روش برای بیماران Medscheck تهیه شد. داروها پس از عمل با یکدیگر تطبیق داده شدند. با ادغام Medscheck، درصد بیماران مبتلا به حداقل اختلاف ناخواستهی دارو از 68/4 به 47/6 پس از مداخله کاهش یافت (15). بررسی دارویی MedsCheck فرصتی را برای داروسازان فراهم میکند تا با بیماران بهصورت انفرادی ملاقات کنند و به آنها کمک میکند تا مسائل رایج مرتبط با دارو را شناسایی و حل کنند تا بیشترین سود را از داروهای خود ببرند. در طول این بررسی، داروسازان به بیماران کمک میکنند تا نام داروها، نقاط قوت، عوارض جانبی، دستورالعملهای استفاده و نحوه استفاده از داروهای تجویزی خود را بیشتر بدانند. مطالعه حاضر بر مبنای فرم تلفیق دارویی موجود در بیمارستانهای ایران انجام گرفت و مقایسهای بین قبل و بعد استفاده از فرم تلفیق دارویی انجام نگرفت، با اینحال درصد بیمارانی که دارو آنها حذف و یا جابهجا شده بود جمعا برابر با 82/7 درصد بود (41 درصد جابهجایی دارو و 41/7 درصد حذف دارو) که نسبت به مطالعه والریه و همکاران علیرغم استفاده از فرم تلفیق دارویی بالاتر بود. بهنظر میرسد علت عدم دسترسی به هدف تعیین شده بابت تکمیل فرم تلفیق دارویی میتوان به دلیل عدم حضور داروساز بر بالین بیمار و تکمیل گشتن آن توسط سایر پرسنل و یا بر اساس داروهای درخواستی توسط پزشک بیمار باشد. نتایج مطالعه پاملا و همکاران در سال 2015 نشان داد که ایمنی دارو میتواند بهطور قابلتوجهی با اجرای اقدامات متقابل خاص برای عوامل خطر شناسایی شده، بهبود یابد. پنج عامل خطر اصلی شامل توقف دارو قبل از عمل، ثبت سابقه دارویی، روند تجویز داروهای ضد درد و ضد انعقاد بعد از عمل و لیست داروها در حین ترخیص مشخص شد. اقدامات مقابلهای خاص شامل استاندارد سازی آمادهسازی، دوزها و روند تجویز و بهبود دسترسی به این اطلاعات (بهصورت آنلاین) بود. همچنین مسئولیت ثبت سابقه دارویی بیماران به داروساز بیمارستان واگذار شد (16). در مطالعه حاضر مسئولیت بررسی داروهای بیمار توسط فرمهای تلفیق دارویی به داروساز سپرده شده بود، اما بر خلاف مطالعه پاملا نتایج بهدست آمده گویای بروز اختلافات دارویی قابلتوجه در داروهای مصرفی توسط بیمار بود. نتایج مطالعه گنزالز و همکاران در سال 2015 نشان داد که شیوع بالایی از حذف حداقل یک داروی مصرفی در منزل در بین بیماران بستری در بخشهای جراحی وجود دارد. در این مطالعه 176 بیماری که بهطور متوالی در بخش جراحی ارتوپدی یا آنژیوگرافی بستری بودند، 24 تا 48 ساعت پس از بستری، درمان دارویی پیش از بستری با داروهای دریافتی مقایسه شد و مشخص گردید که میزان خطای دارویی در بین بیماران بستری بهصورت الکتیو بیش از میزان آن در بیماران اورژانسی میباشد. همچنین میزان داروی دریافتی بیماران کاندید جراحی الکتیو بیش از میزان داروهای مصرفی بیماران اورژانسی میباشد (17). روش انجام مطالعه حاضر کاملا مطابق با روش مطالعه گنزالز و همکاران بود و نتایج مطالعه حاضر تاییدکننده نتایج مطالعه گنزالز بود، زیرا در هر دو مطالعه داروهای مصرفی بخش قابلتوجهی از بیماران حذف و یا جابهجا میشد. در مطالعه حاضر تنها به بررسی بیماران الکتیو پرداخته شد.
نتیجهگیری
مهمترین نکته این مطالعه این بود که حدود نیمی از بیماران حداقل یکی از داروهای مصرفی آنها در بیمارستان حذف شده بود و در این بین، حدود 40 درصد بیماران نیز داروهای مصرفی در منزل و در زمان بستری با یکدیگر تطابق نداشتند. علاوه بر این، مشاهده شدکه پیش از انجام جراحی، برای 35 درصد از بیماران هیچ تصمیمگیری واضحی در مورد مصرف داروهای قبلی صورت نگرفته بود. این یافتهها ضرورت توجه ویژه به فرآیند مدیریت دارویی و تصمیمگیریهای مربوطه در بیماران جراحی را نشان میدهد. در مجموع نتایج مطالعه حاضر و سایر مطالعات انجام گرفته در این زمینه نشان میدهد، بروز سهوی اشتباهات دارویی در بیماران الکتیو بستری در بیمارستان امری انکارناپذیر میباشد و فرآیند تلفیق دارویی موجود، کفایت لازم را جهت جلوگیری از بروز این اشتباهات ندارد. از اینرو ایجاد راهبردهای سیستماتیک و تعیین نقاط ارزیابی کارآمد در زنجیره دارویی به منظور کاهش بروز اشتباهات دارویی ضروری بهنظر میرسد.
سپاسگزاری
نویسندگان از پزشکانی که در این پژوهش مشارکت داشتند تشکر و قدردانی میکنند. این مطالعه حاصل پایاننامه تحقیقاتی مصوب در شورای پژوهشی دانشکده داروسازی دانشگاه علوم پزشکی شهید صدوقی یزد میباشد.
حامی مالی: ندارد
تعارض در منافع: وجود ندارد.
ملاحظات اخلاقی
پروپوزال این مطالعه توسط کمیته اخلاق دانشگاه علوم پزشکی شهید صدوقی یزد تأیید شده و کد اخلاق به شماره IR.SSU.MEDICINE.REC.1400.338 اخذ گردید. بر اساس راهنمای اخلاق در پژوهش طی این مطالعه تمامی اطلاعات بیماران کاملا محرمانه بود و تمام مراحل تحقیق با رضایت بیماران انجام گردید. همچنین نکات زیر در انجام مطالعه مدنظر قرار گرفت.
مشارکت نویسندگان
دکتر اعظمالسادات منصوری و سحر مصباح در ارائه ایده و جمعآوری دادهها، دکتر گلناز افضل در طراحی مطالعه، دکتر زهرا باقری در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
داروسازان بهعنوان کسانی که دقت و صحت نسخ را بررسی میکنند، باید اطلاعات حرفهای مناسبی داشته باشند تا بتوانند داروها رو بهنحو درستی و به دستورات دقیق در اختیار بیماران قرار دهند و از خطاهای پزشکی احتمالی جلوگیری نمایند (1). خطاهای دارویی، یکی از شایعترین خطاهای پزشکی میباشد که همه افراد شاغل در حرف پزشکی حداقل یکبار آن را تجربه کردند و اهمیت و توجه به این مسئله، بسیار ضروری میباشد (2). با اتفاق افتادن خطاهای دارویی سلامت بیمار تحت تاثیر قرار میگیرد (3,4). بر اساس گزارشهای موجود، سالانه در حدود 1/5 میلیون اشتباه دارویی قابل پیشگیری در ایالات متحده رخ میدهد (5). اشتباه دارویی قابل پیشگیری در دانمارک حدود 43 درصد میباشد (6). بیش از 40 درصد خطاهای دارویی ناشی از عدم بررسی صحیح داروهای مصرفی بیمار در زمان بستری، انتقال بینبخشی و ترخیص از بیمارستان میباشد (7). چنانچه تلفیق دارویی برای هر بیمارانجام بگیرد میتواند جلوی بسیاری از این مسائل را بگیرد (8). تلفیق دارویی یک فرآیند رسمی برای ایجاد کاملترین و دقیقترین لیست ممکن از داروهای فعلی بیمار میباشد که با داروهای مصرفی که از بیمار در زمان بستری ثبت شده یا برای او تجویز شدهاست مورد مقایسه قرار میگیرد (9). در بیماران کاندید جراحی خطای دارویی بهطور منظم رخ میدهد و علت آن میتواند عدم هماهنگی بین داروهای مصرفی بیمار که به علت انتقال بینبخشی از بخش به اتاق عمل و سپس برعکس باشد (8). یک راهکار برای کاهش خطاهای دارویی و به حداقل رساندن عوارض دارویی در زمان جراحی در این بیماران، پرکردن فرم تلفیق دارویی توسط داروساز پیش از زمان جراحی بیمار میباشد (8). تصمیمگیری در مورد ادامه یا توقف مصرف دارو پیش از جراحی نیازمند بررسی خطرات، تداخلات و عوارض احتمالی توسط داروسازانی میباشد که تسلط و آشنایی کامل بر نحوه شرححالگیری دارویی میتوانند داشته باشند (10). بهعنوان مثال؛ چنانچه مصرف آنتیپلاکتها به منظور پیشگیری اولیه (primary prevention) در بیمار مورد مصرف قرار گرفته به دلیل احتمال افزایش خونریزی حین و پس از جراحی میبایست از 7 تا 10 روز پیش از عمل متوقف شود اما چنانچه به منظور پیشگیری ثانویه (secondary prevention) در افراد با درگیری حوادث قلبی عروقی جدی استفاده میگردد، میبایست تا روز پیش از جراحی ادامه داده شود (11). علت تاکید بر نقش داروساز در انجام تلفیق دارویی و تعیین تکلیف داروهای مصرفی پیش از جراحی این میباشد که که داروساز با تسلط کامل بر داروها میتواند از بسیاری عوارض دارویی جلوگیری کند (12). با توجه به نکات ذکرشده و اهمیت جایگاه فراموش شده داروساز در بخشهای جراحی، این مطالعه با هدف بررسی نقش داروساز در کاهش خطاهای دارویی با انجام تلفیق دارویی و بررسی نحوه مدیریت دارودرمانی توسط متخصصین بیهوشی پیش از جراحی در بیماران کاندید جراحی بستری شده در بیمارستان تامین اجتماعی یزد پرداخته شد.
روش بررسی
این مطالعه مشاهدهای، مقطعی میباشد. جامعه مطالعه شامل، بیماران کاندید جراحی غیرقلبی بهصورت غیر اورژانسی (الکتیو) در بیمارستان شهدای کارگر تامین اجتماعی یزد که طی سال 1401 بستری شدهاند، بود. بر اساس فرمولهای برآورد حجم نمونه برای مطالعات مقطعی و فرض بر سطح اطمینان 95% و خطای مجاز 5%، در حالت تقریبی، حجم نمونه مورد نیاز اندکی بیش از 300 بیمار برآورد شد که با توجه به دادههای اولیه و آشنایی با حجم بیماران بستری در بیمارستان در سال مورد نظر، و همچنین هدفگیری برآوردهای کلی، تعداد 300 نفر به عنوان نمونه قابل قبول و کفایتکننده برآورد شد، بهطوری که این حجم نمونه امکان انجام تحلیلهای مورد نظر و تعمیم نتایج بر جامعه هدف را تا حد مناسبی فراهم ساخت. نمونهگیری بهصورت ساده و در دسترس انجام گرفت. مطالعه بر روی 300 بیمار بستری در بیمارستان تامین اجتماعی که بهصورت غیراورژانسی کاندید جراحی غیرقلبی شده بودند، انجام گرفت. بدین صورت که 24 تا 48 ساعت پس از بستری شدن بیمار در بیمارستان، محقق بر بالین بیمار حاضر میگردید و اقدام به اخذ شرح حال کامل دارویی و بیماریهای زمینهای میکرد و سپس آن را با شرح حال دارویی و بیماری گرفته شده در زمان بدو ورود که توسط دانشجوی کارورزی پزشکی انجام شده از طریق پر کردن فرم تلفیق دارویی مقایسه میکرد. در مرحله بعد نحوه مدیریت دارودرمانی پیش از جراحی بیمار را که توسط متخصصین بیهوشی در روز پیش از جراحی انجام میشد را مورد پایش قرار داده و اطلاعات را ثبت میکرد. در انتها محقق، گزارشی از صحت شرح حال دارویی گرفته شده و تطابق آن با فرم تلفیق دارویی در قالب چک لیستهای تهیه شده، ارائه داد. اطلاعات مورد نیاز بر اساس فرم تلفیق و شرححال اخذ شده در قالب چک لیستها جمعآوری گردید و در نرمافزار Excell ثبت گردید.
تجزیه و تحلیل دادهها
پس از جمعآوری چک لیست تکمیل شده از نمونه، دادهها کدبندی شده و وارد نرمافزار آماری version 16 SPSS شد و دادههای توصیفی با استفاده از میانگین، انحراف معیار، فراوانی و درصد در قالب جداول و نمودار ارایه شد. قبل از تجزیه و تحلیل دادهها، متغیرهای کمی از لحاظ نرمال بودن از طریق آنالیز Kolmogronove Smirnov مورد بررسی قرار گرفت. در صورت نرمال بودن دادهها جهت مقایسه دادههای کمی از آزمون Independent Sample T-Test استفاده شد. سطح معنیداری P<0.05 در نظر گرفته شد.
نتایج
در این مطالعه 300 بیمار کاندید جراحی غیرقلبی از طریق انجام تلفیق دارویی و ارزیابی نحوه مدیریت دارو درمانی بررسی شدند. از این میان 128 بیمار (42/7 درصد) مرد و 172 بیمار (57/3 درصد) زن بودند. میانگین سنی بیماران مورد مطالعه، 16 ± 50/84 سال بود. مسنترین بیمار 91 سال و جوانترین بیمار 4 سال سن داشتند. بیماران ارتوپدی با 33 درصد، زنان با 21 درصد و جراحی عمومی با 14 درصد بیشترین فراوانی را در بین بیماران داشتند. بیشترین بیماری زمینهای در زمان بستری با 35/7 درصد مربوط به فشارخون بالا بود و بعد از آن، بیماری دیابت با 27/3 درصد جز بیماریهای زمینهای شایع بود (جدول1).
7/3 درصد (22 نفر) از بیماران باردار یا شیرده بودند و 11/3 درصد(34 نفر) سابقه حساسیت دارویی و غذایی و 12 درصد (36نفر) سابقه اعتیاد داشتند. 25 درصد بیماران مکملهای دارویی، 23 درصد داروهای خوراکی دیابت و 22 درصد هم ضدپلاکت و آنتیکوآگولان مصرف میکردند (جدول 2).
60/3 درصد بیماران بین 0-3 دارو، 25 درصد بین 6-4 دارو، 10/7 درصد بین 9-7 دارو و 4 درصد بین 12-10 قلم دارو در خانه مصرف میکردند. 93/7 درصد بیماران کمتر مساوی دو نوع مکمل و 6/3 درصد بیش از دو نوع مکمل در خانه مصرف میکردند. بهطور میانگین، بیماران مورد مطالعه 2/9 ± 3/25 نوع دارو و 4/. ± 0/9 نوع مکمل مصرف میکردند. سرنوشت داروهای مصرفی بیماران بر اساس فرم تلفیق دارویی و نظر متخصص بیهوشی قبل از عمل در جدول 3 قابل مشاهده میباشد.
58.3 درصد (175 مورد) از بیماران کاملا تعداد داروهای مصرفی آنها مطابقت داشت، اما 41/7 درصد (125 مورد) از بیماران حداقل یکی از داروهای مصرفی آنها کمتر بود. 59 درصد (177 مورد) بیماران داروهای مصرفی آنها حین بستری با داروهای مصرفی در منزل مطابقت داشت، اما 41 درصد (123 مورد) بیماران حداقل یکی از داروهای آنها مطابقت نداشت. همچنین 69/3 درصد (208 مورد) بیماران دوز مصرفی آنها در خانه و بیمارستان تطبیق داشت، درحالیکه 30/7 درصد (92 مورد) از بیماران حداقل یکی از داروهای آنها با دوز مصرفی اشتباه مصرف میگردید. 6/3 درصد (19 مورد) از بیماران مورد مطالعه پیش از انجام جراحی، یک یا چند قلم دارو، به داروهای مصرفی آنها اضافه گردیده بود. همچنین در بخش مدیریت کلی داروها، 19 درصد (57 مورد) بیماران هیچگونه دارویی قبل از بستری شدن مصرف نمیکردند، 10.7 درصد (32 مورد) از آنها در مورد تمامی داروهای مصرفی توسط آنها توسط تیم پزشکی تصمیمگیری انجام گرفته بود و 35/3 درصد (106 مورد) از بیماران در مورد برخی از داروهای آنها تصمیمگیری انجام شده بود، اما 35 درصد (105 مورد) از بیماران هیچگونه تصمیمگیری در مورد داروهای مصرفی آنها گرفته نشده بود. طبق آزمون آماری Independent Sample T-test بین تعداد داروی مصرفی در منزل و تطابق دوز، تعداد و اسامی داروهای بیماران که توسط فرم تلفیق چک گردیده بود، ارتباط معنیداری یافت گردید (به ترتیب P=0.0001، P=0.0001 و P=0.0001) (جدول 4).
جدول 1: نتایج فراوانی بیماریهای زمینهای در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401

جدول 2: نتایج فراوانی نوع داروها و مکملهای مصرفی بیماران از منزل زمان انجام تلفیق دارویی در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401

جدول 3: نتایج فراوانی سرنوشت داروهای مصرفی، بررسی شده با فرم تلفیق دارویی و نظر متخصص بیهوشی در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401

جدول 4: نتایج ارتباط بین داروهای مصرفی بیماران در منزل با ادامه مصرف انها در زمان بستری در بیماران کاندید جراحی قلبی در بیمارستان شهدای کارگر تامین اجتماعی یزد در سال 1401

Chi-square test*
بحث
نتایج مطالعه ضیایی و همکاران در سال 2022 بر روی روند معمول تلفیق دارویی در یک مرکز دانشگاهی نشان داد که روند تلفیق دارویی در این مرکز ناکارآمد است و استفاده از یک رویکرد سیستماتیک در تلفیق داروها و جمعآوری سابقه دارویی احتمالی توسط یک داروساز میتواند روند کار را بهبود بخشد و از چنین خطاهایی در آینده جلوگیری کند. میانگین 0/7 اختلاف دارویی بالقوه برای هر بیمار وجود داشت و میانگین تعداد اختلافات دارویی در نسخههای جدید بیمارستان 1/25 بود و تقریباً نیمی از بیماران دارای مغایرتهای بالقوه در بیمارستان بودند. هیچ رابطه آماری معنیداری بین جنسیت بیماران، جنسیت پزشک، یا زمان مصرف سابقه و تعداد کل خطاهای دارویی وجود نداشت. سابقه بیماری ایسکمیک قلبی بهطور معنیداری با تعداد بیشتری از خطاهای دارویی همراه بود (12). نتایج مطالعه حاضر نیز تاییدکننده نتایج مطالعه ضیایی و همکاران بود. در مطالعه حاضر برای 41/7 درصد از بیماران حداقل یکی از داروهای مصرفی آنها در بیمارستان حذف و 41 درصد از بیماران حداقل یکی از داروهای آنها با داروهای مصرفی در منزل مطابقت نداشت. همچنین پیش از انجام جراحی برای 35 درصد از بیماران هیچگونه تصمیمگیری واضحی برای مصرف داروهای قبلی انجام نگردیده بود. نتایج مطالعه سارا حیدری و همکاران در سال 2020 در یزد و اصفهان نشان داد؛ ارتقاء دانش و نگرش حرفهای پرستاران میتواند سازگاری آنها را با اجرای تلفیق دارویی یکپارچه افزایش دهد و همچنین توضیح اصول مناسب تکمیل این فرم میتواند میانگین نمره ساختار پیچیدگی درک شده را کاهش دهد (13). در مطالعه حاضر نقش داروساز به عنوان تکمیل کننده فرم تلفیق دارویی و نقش متخصص بیهوشی به عنوان مدیریتکننده داروهای مصرفی بیمار قبل از انجام عمل جراحی پرداخته شد که 41/7 درصد از بیماران حداقل یکی از داروهای آنها حذف و 41 درصد از آنها دارویی متفاوت با داروهای مصرفی خود مصرف میکردند. همچنین 35/3 درصد از بیماران تنها برای برخی از داروهای آنها تصمیمگیری صورت گرفته بود و برای 35 درصد بیماران هیچگونه مدیریت مصرف دارویی انجام نگرفته بود. با توجه به نتایج مطالعه حاضر و نتایج مطالعه حیدری تمامی ارکان موثر بر زنجیره دارویی از پزشک گرفته تا پرستار و داروساز بهعنوان آخرین حلقه، نقش انکارناپذیری در تحویل داروی صحیح با دوز مناسب برای بیمار دارند، از اینرو تعیین سازکارهای کارآمد و صحیح و بازنگری جدی در تلفیق دارویی موجود بسیار ضروری بهنظر میرسد. نتایج مطالعه مروارید ظریف و همکاران در سال 2015 نشان داد؛ یک اختلاف دارویی معمولا برای هر بیمار در بخش اورژانس بیمارستان رخ میدهد. از 200 بیمار 77/5 از بیماران دارای یک یا چند اختلاف دارویی بودند و شایعترین آنها شامل حذف دارو، تغییر و جایگزینی بود. همچنین گروههای دارویی آنتیبیوتیکها، عوامل ضد نئوپلاستیک و تعدیل کننده سیستم ایمنی، داروهای عضلانی، نورولوژی، تنفسی و قلبی-عروقی با اختلاف دارویی همراه بودند (14). نتایج مطالعه حاضر تاییدکننده و همراستا با نتایج مطالعه ظریف بود، در هر دو مطالعه بخش قابلتوجهی از بیماران (به ترتیب 41/7 درصد و 77.5 درصد) دچار تغییر و یا حذف دارو حداقل یکی از اقلام دارویی مصرفی میشدند. در مطالعه حاضر به بررسی داروهای مصرفی پرداخته شد، اما نوع داروهای حذف شده یا تغییر داده شده، بررسی نگردید. نتایج مطالعه والریه و همکاران در سال 2010 بر روی 82 بیمار کاندید جراحی انتخابی لگن یا زانو نشان داد که ادغام Medscheck در مراقبتهای روتین بیماران ارتوپدی یک راه ممکن برای تسهیل تلفیق بین داروسازان و افزایش رضایت بیمار است. در این روش برای بیماران Medscheck تهیه شد. داروها پس از عمل با یکدیگر تطبیق داده شدند. با ادغام Medscheck، درصد بیماران مبتلا به حداقل اختلاف ناخواستهی دارو از 68/4 به 47/6 پس از مداخله کاهش یافت (15). بررسی دارویی MedsCheck فرصتی را برای داروسازان فراهم میکند تا با بیماران بهصورت انفرادی ملاقات کنند و به آنها کمک میکند تا مسائل رایج مرتبط با دارو را شناسایی و حل کنند تا بیشترین سود را از داروهای خود ببرند. در طول این بررسی، داروسازان به بیماران کمک میکنند تا نام داروها، نقاط قوت، عوارض جانبی، دستورالعملهای استفاده و نحوه استفاده از داروهای تجویزی خود را بیشتر بدانند. مطالعه حاضر بر مبنای فرم تلفیق دارویی موجود در بیمارستانهای ایران انجام گرفت و مقایسهای بین قبل و بعد استفاده از فرم تلفیق دارویی انجام نگرفت، با اینحال درصد بیمارانی که دارو آنها حذف و یا جابهجا شده بود جمعا برابر با 82/7 درصد بود (41 درصد جابهجایی دارو و 41/7 درصد حذف دارو) که نسبت به مطالعه والریه و همکاران علیرغم استفاده از فرم تلفیق دارویی بالاتر بود. بهنظر میرسد علت عدم دسترسی به هدف تعیین شده بابت تکمیل فرم تلفیق دارویی میتوان به دلیل عدم حضور داروساز بر بالین بیمار و تکمیل گشتن آن توسط سایر پرسنل و یا بر اساس داروهای درخواستی توسط پزشک بیمار باشد. نتایج مطالعه پاملا و همکاران در سال 2015 نشان داد که ایمنی دارو میتواند بهطور قابلتوجهی با اجرای اقدامات متقابل خاص برای عوامل خطر شناسایی شده، بهبود یابد. پنج عامل خطر اصلی شامل توقف دارو قبل از عمل، ثبت سابقه دارویی، روند تجویز داروهای ضد درد و ضد انعقاد بعد از عمل و لیست داروها در حین ترخیص مشخص شد. اقدامات مقابلهای خاص شامل استاندارد سازی آمادهسازی، دوزها و روند تجویز و بهبود دسترسی به این اطلاعات (بهصورت آنلاین) بود. همچنین مسئولیت ثبت سابقه دارویی بیماران به داروساز بیمارستان واگذار شد (16). در مطالعه حاضر مسئولیت بررسی داروهای بیمار توسط فرمهای تلفیق دارویی به داروساز سپرده شده بود، اما بر خلاف مطالعه پاملا نتایج بهدست آمده گویای بروز اختلافات دارویی قابلتوجه در داروهای مصرفی توسط بیمار بود. نتایج مطالعه گنزالز و همکاران در سال 2015 نشان داد که شیوع بالایی از حذف حداقل یک داروی مصرفی در منزل در بین بیماران بستری در بخشهای جراحی وجود دارد. در این مطالعه 176 بیماری که بهطور متوالی در بخش جراحی ارتوپدی یا آنژیوگرافی بستری بودند، 24 تا 48 ساعت پس از بستری، درمان دارویی پیش از بستری با داروهای دریافتی مقایسه شد و مشخص گردید که میزان خطای دارویی در بین بیماران بستری بهصورت الکتیو بیش از میزان آن در بیماران اورژانسی میباشد. همچنین میزان داروی دریافتی بیماران کاندید جراحی الکتیو بیش از میزان داروهای مصرفی بیماران اورژانسی میباشد (17). روش انجام مطالعه حاضر کاملا مطابق با روش مطالعه گنزالز و همکاران بود و نتایج مطالعه حاضر تاییدکننده نتایج مطالعه گنزالز بود، زیرا در هر دو مطالعه داروهای مصرفی بخش قابلتوجهی از بیماران حذف و یا جابهجا میشد. در مطالعه حاضر تنها به بررسی بیماران الکتیو پرداخته شد.
نتیجهگیری
مهمترین نکته این مطالعه این بود که حدود نیمی از بیماران حداقل یکی از داروهای مصرفی آنها در بیمارستان حذف شده بود و در این بین، حدود 40 درصد بیماران نیز داروهای مصرفی در منزل و در زمان بستری با یکدیگر تطابق نداشتند. علاوه بر این، مشاهده شدکه پیش از انجام جراحی، برای 35 درصد از بیماران هیچ تصمیمگیری واضحی در مورد مصرف داروهای قبلی صورت نگرفته بود. این یافتهها ضرورت توجه ویژه به فرآیند مدیریت دارویی و تصمیمگیریهای مربوطه در بیماران جراحی را نشان میدهد. در مجموع نتایج مطالعه حاضر و سایر مطالعات انجام گرفته در این زمینه نشان میدهد، بروز سهوی اشتباهات دارویی در بیماران الکتیو بستری در بیمارستان امری انکارناپذیر میباشد و فرآیند تلفیق دارویی موجود، کفایت لازم را جهت جلوگیری از بروز این اشتباهات ندارد. از اینرو ایجاد راهبردهای سیستماتیک و تعیین نقاط ارزیابی کارآمد در زنجیره دارویی به منظور کاهش بروز اشتباهات دارویی ضروری بهنظر میرسد.
سپاسگزاری
نویسندگان از پزشکانی که در این پژوهش مشارکت داشتند تشکر و قدردانی میکنند. این مطالعه حاصل پایاننامه تحقیقاتی مصوب در شورای پژوهشی دانشکده داروسازی دانشگاه علوم پزشکی شهید صدوقی یزد میباشد.
حامی مالی: ندارد
تعارض در منافع: وجود ندارد.
ملاحظات اخلاقی
پروپوزال این مطالعه توسط کمیته اخلاق دانشگاه علوم پزشکی شهید صدوقی یزد تأیید شده و کد اخلاق به شماره IR.SSU.MEDICINE.REC.1400.338 اخذ گردید. بر اساس راهنمای اخلاق در پژوهش طی این مطالعه تمامی اطلاعات بیماران کاملا محرمانه بود و تمام مراحل تحقیق با رضایت بیماران انجام گردید. همچنین نکات زیر در انجام مطالعه مدنظر قرار گرفت.
مشارکت نویسندگان
دکتر اعظمالسادات منصوری و سحر مصباح در ارائه ایده و جمعآوری دادهها، دکتر گلناز افضل در طراحی مطالعه، دکتر زهرا باقری در تجزیه و تحلیل دادهها مشارکت داشته و همه نویسندگان در تدوین، ویرایش اولیه و نهایی مقاله و پاسخگویی به سوالات مرتبط با مقاله سهیم هستند.
References:
1- Mostafavi S, Chamanara M, Khabazian E. Evaluating the Professional Practice of Pharmacists Working at Pharmacies in Isfahan City. Jims 2013; 31(237): 690-700. [Persian]
2- Stetina P, Groves M, Pafford L. Managing Medication Errors-A Qualitative Study. Medsurg Nursing 2005; 14(3): 174-8.
3- Bates DW, Spell N, Cullen DJ, Burdick E, Laird N, Petersen LA, et al. The Costs of Adverse Drug Events in Hospitalized Patients. JAMA 1997; 277(4): 307-11.
4- Mohseni A. Social and Demographic Factors that Influence Health and Mortality of Children Under Five Years, In Iran. Tehran University 2008. [Persian]
5- Jenkins RH, Vaida AJ. Simple Strategies to Avoid Medication Errors. Fam Pract Manag 2007; 14(2): 41-7.
6- Lisby M, Nielsen LP, Mainz J. Errors in the Medication Process: Frequency, Type, and Potential Clinical Consequences. Int J Qual Health Care 2005; 17(1): 15-22.
7- Miladinia M, Baraz S, Shariati A, Malehi AS, Amadzadeh A. Relationship between Chronic Pain and Quality of Life in Patients with Acute Leukemia Undergoing Chemotherapy. Jundishapur J Chronic Disease Care 2015; 4(3): e27823. [Persian]
8- Takeda S-i, Miyoshi S, Minami M, Ohta M, Masaoka A, Matsuda H. Clinical Spectrum of Mediastinal Cysts. Chest 2003; 124(1): 125-32.
9- Teissier N, Elmaleh-Bergès M, Ferkdadji L, François M, Van Den Abbeele T. Cervical Bronchogenic Cysts: Usual and Unusual Clinical Presentations. Archives of Otolaryngology–Head & Neck Surgery 2008; 134(11): 1165-9.
10- Aydin Y, Ogul H, Turkyilmaz A, Eroglu A. Surgical Treatment of Mediastinal Cysts: Report on 29 Cases. Acta Chirurgica Belgica 2012; 112(4): 281-6.
11- Mikhail MA, Mohabbat AB, Ghosh AK. Perioperative Cardiovascular Medication Management in Noncardiac Surgery: Common Questions. American Family Physician 2017; 95(10): 645-50.
12- Ziaie S, Mehralian G, Talebi Z. Evaluation of Medication Reconciliation Process in Internal Medicine Wards of an Academic Medical Center by aPharmacist: Errors and Risk Factors. Internal and Emergency Medicine 2022; 17(2): 377-86.
13- Heydari S, Fattahi Ardakani M, Jamei E, Salahshur S. Determinants of Completing the Medication Reconciliation form among Nurses Based on Diffusion of Innovation Theory. J Research Health 2020; 10(3): 151-58.
14- Zarif-Yeganeh M, Rastegarpanah M, Garmaroudi G, Hadjibabaie M, Vahedi HSM. Incidence of Medication Discrepancies and Its Predicting Factors in Emergency Department. Iran J Public Health 2017; 46(8): 1086-94.
15- Leung V, Mach K, Charlesworth E, Hicks S, Kizemchuk K, Stumpo C. Perioperative Medication Management (POMM) Pilot: Integrating A Community-Based Medication History (Medscheck) Into Medication Reconciliation for Elective Orthopedic Surgery Inpatients. Canadian Pharmacists Journal/Revue des Pharmaciens du Canada 2010; 143(2): 82-7.
16- Kantelhardt P, Giese A, Kantelhardt SR. Medication Reconciliation for Patients Undergoing Spinal Surgery. Eur Spine J 2016; 25(3): 740-7.
17- González‐García L, Salmerón‐García A, García‐Lirola MA, Moya‐Roldán S, Belda‐Rustarazo S, Cabeza‐Barrera J. Medication Reconciliation at Admission to Surgical Departments. J Eval in Clin Pract 2016; 22(1): 20-5.
نوع مطالعه: پژوهشي |
موضوع مقاله:
فارماکولوژی
دریافت: 1403/9/8 | پذیرش: 1403/12/19 | انتشار: 1404/5/15
دریافت: 1403/9/8 | پذیرش: 1403/12/19 | انتشار: 1404/5/15
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |




