دوره 29، شماره 9 - ( آذر 1400 )
جلد 29 شماره 9 صفحات 4074-4062 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Tarrahi M J, Izadi Z, Karimi Malekabadi M, Pourkazemi R. Assessment of the Relationship between Vitamin D Levels and Common Complications of Pregnancy with the Incidence of Postpartum Depression in Mothers Covered by Health Centers in Isfahan City in 2020. JSSU 2021; 29 (9) :4062-4074
URL: http://jssu.ssu.ac.ir/article-1-5238-fa.html
URL: http://jssu.ssu.ac.ir/article-1-5238-fa.html
طراحی محمد جواد، ایزدی زهرا، کریمی ملکآبادی مریم، پورکاظمی راضیه. بررسی ارتباط سطح ویتامین D و برخی از عوارض شایع دوران بارداری با بروز افسردگی پس از زایمان در مادران تحت پوشش مراکز بهداشتی درمانی شهر اصفهان در سال 1399. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1400; 29 (9) :4062-4074
متن کامل [PDF 820 kb]
(425 دریافت)
| چکیده (HTML) (1092 مشاهده)
متن کامل: (399 مشاهده)
مقدمه
افسردگی شایعترین اختلال روانی در بزرگسالی است (1) و به نظر سازمان جهانی بهداشت (WHO) چهارمین مشکل مبرم بهداشتی در جهان و دومین اختلالی است که منجر به بار جهانی بیماری تا سال 2020 میشود (2). برخی از علائم این اختلال خلقی عبارت است از وجود خلق افسرده روزانه به مدت حداقل دو هفته همراه با علائمی نظیر؛ اندوه، بی¬تفاوتی، فقدان علاقه و لذت، پوچی، بیارزشی، عدم تسلط بر محیط و تحریکپذیری، کندی یا تهییج حرکتی، خستگی، اختلال تمرکز و تصمیمگیری، احساس شرمساری یا گناه و افکاری در رابطه با مرگ همراه است. خطر ابتلا به افسردگی در زنان حدوداً 2 تا 3 برابر مردان گزارش شده است. شیوع اختلالات افسردگی در ایران طبق برآورد کلی 25 درصد بوده که احتمال وجود آن در زنان 1/95 برابر بیشتر گزارش شده است. همچنین در بررسی میزان بروز این اختلال در استان اصفهان آمارها نشانگر رقم 28/8 درصد میباشد که نسبت به دیگر اختلالات روانی از جمله پریشانی روانی و اضطراب درصد بیشتری را به خود اختصاص داده و همراستا با درصد کشوری آن در زنان بیشتر از مردان برآورد شده است (3). افسردگی در زنان سنین باروری شیوع بالاتری دارد و حدود 1/5 تا 3 برابر شایعتر از مردان است (4). عوامل مختلف و متعددی همچون تغییر هورمونی مرتبط با چرخه باروری و فشارهای مختلف عصبی ناشی از بارداری و زایمان (8-5)، منزلت پایین اجتماعی و درماندگی آموخته شده (9) از جمله عللی هستند که در شیوع بالاتر این اختلال در زنان مؤثر است. به علاوه فاکتورهایی همچون وجود تفاوتهای فیزیولوژیک در میان زنان و مردان، مواجهه با بحرانهای متعدد در دوران بارداری، نگرش و باورهای ناصحیح نسبت به زنان و تحمل انواع خشونت و تبعیض جنسی میتوانند بهعنوان عواملی تأثیرگذار بر سلامت روانی زنان (خصوصاً در دوران بارداری) و بروز افسردگی در آنان مطرح گردیدهاند (10). بارداری یکی از دوران حاد در زندگی زنان است که در طی تغییرات هیجانی جسمانی و اجتماعی (11) بارداری دوره حاد در زندگی زنان است که در طی تغییرات هیجانی جسمانی و اجتماعی زیادی رخ میدهد(12). اهمیت این اختلال خلقی (افسردگی) از آنجا آشکارتر میگردد که میتواند منجر به بروز آثار نامطلوبی نه تنها برای مادر بلکه برای جنین و نوزاد او گردد. (14و 13) از جمله این عوارض میتوان به مواردی همچون ضعف در برقراری ارتباط مؤثر عاطفی با نوزاد، روی آوردن به کشیدن سیگار، مصرف الکل و مواد مخدر، اقدام به خودکشی، زجر جنین، نارس بودن و کاهش وزن در هنگام تولد، تغییر رفتار نوزاد و ارتباط نزدیک بین افسردگی حین بارداری و افسردگی پس از زایمان اشاره کرد (8 و 18-13). مطالعات همهگیرشناسی در دورههای مختلف زمانی در کشورهای انگلستان، آمریکا، کانادا، استرالیا، ژاپن، پرتقال و اوگاندا، میزان ابتلای به افسردگی را در زنان باردار 10 -20% نشان داده است (20، 19و 13). در ایران نیز در مطالعهای بر روی زنان باردار در سال 1378 شیوع افسردگی 45/7% به دست آمد. در مطالعهای دیگر که در سال 1382 صورت گرفت؛ شیوع افسردگی در زنان باردار مراجعه کننده به درمانگاه مراقبتهای بارداری مورد بررسی قرار گرفت که نتایج نشانگر آمار 23/3% افسردگی در میان زنان باردار بود (15). همچنین در مطالعهای که در زمینه شیوع افسردگی در زنان باردار مراجعه کننده به مراکز بهداشتی درمانی زنان و بارداری شهر اصفهان انجام شد نتایج نشانگر شیوع 13-7% نسبت به کل زنان میباشد (21). در مجموع نتایج مطالعات مختلف در سالهای متفاوت، شیوع افسردگی در حاملگی را 51-8% نشان داده است (23و 22). یکی از اشکال افسردگی در دوره باروری، افسردگی پس از زایمان است؛ که ممکن است حداکثر 4 هفته بعد از زایمان آغاز گردد. اگرچه بعضی از مطالعات شروع آن را تا 12 ماه پس از زایمان گزارش کردهاند اما شیوع این شکل از افسردگی در 4 هفته اول پس از زایمان از 13 الی 20 درصد (3) و در شرایط خاص تا 41 درصد گزارش شده است. از طرفی دیگر شیوع افسردگی پس از زایمان به عوامل متعددی بستگی دارد و یافته¬های گوناگون و متفاوتی در این زمینه و همچنین در سببشناسی آن گزارش گردیده است. از طرفی میزان تشخیص و درمان این اختلال در جمعیت عمومی بسیار پایین بوده بهطوریکه حدود نیمی از زنان با افسردگی ماژور تشخیص داده شده و به دنبال آن در زمان مناسب درمان می¬شوند و نیمی دیگر اصلا تشخیص داده نمیشوند. (24) عواملی ازجمله تحصیلات زن (25، 13)، تحصیلات همسر (7)، اشتغال زن (15،13)، وضعیت اجتماعی- اقتصادی (26،25)، تعداد حاملگی (25)، بارداری ناخواسته، عدم سازگاری با همسر (25،7)، بارداری ناخواسته (27،12)، سن زایمان (25)، جنسیت نوزاد، سابقه حوادث استرسزا، بود یا نبود حمایت اجتماعی و احساس ناتوانی مراقبت از کودک (29، 28)، نوع زایمان (سزارین، طبیعی، فورسپس و واکیوم) (30) در احتمال بروز افسردگی حین بارداری و پس از زایمان مؤثر است. همچنین بروز برخی از پیامدها در دوران بارداری همچون پرفشاری خون، دیابت بارداری و ... زمینه را برای ابتلا به این اختلال خلقی فراهم میآورد. از طرفی بارداری دورهای است که به واسطه تغییرات فیزیولوژیک و هورمونال که در بدن رخ میدهد، زمینه را برای بروز کمبود برخی از مواد مغذی و در نتیجه عوارض ناشی از این کمبودها فراهم میآورد. ویتامین دی یکی از مواد مغذی است که زنان باردار در ریسک بالاتری برای کمبود آن میباشند زیرا بارداری و نیاز جنین به این ویتامین به منظور رشد اسکلتی، زمینه را برای افزایش نیاز به آن فراهم می¬آورد. از سوی دیگر بهنظر میرسد ویتامین دی اثرات چند جانبه¬ای بر روی بارداری داشته باشد که فراسوی فعالیتهای مشخص کلسیم و متابولیسم استخوانی است. (31) تاکنون مطالعات زیادی در زمینه تأثیر ویتامین D و پیامدهای بارداری انجام شده است. نتایج حاصل از 25 مطالعه در همین رابطه که براساس سنجش 25 دی هیدروکسی ویتامین دی (25(OH)D) خون زنان باردار نشان داد که؛ ارتباط معناداری بین کمبود این ویتامین و افزایش احتمال بروز پیامدهای بارداری وجود دارد به گونهای که استفاده پروفیلاکسی از این ویتامین در این دوران می¬تواند از بروز این پیامدها جلوگیری نماید (32). علاوه بر پیامدهای جسمانی، کمبود ویتامیندی زمینه را برای افزایش برخی از اختلالات روانشناختی از جمله افسردگی افزایش میدهد. یافتههای حاصل از 10 مطالعه مقطعی و 3 مطالعه کوهورت در زمینه ارتباط بین افسردگی و کمبود ویتامیندی نشانگر ارتباط معنادار بین کمبود این ویتامین و افزایش بروز افسردگی میباشد (33). در همین راستا نتایج بهدست آمده از یک مطالعه مروری سیستماتیک که حاصل یک مطالعه موردی شاهدی، 10 مطالعه مقطعی و 3 مطالعه کوهورت بود و به منظور ارزیابی ارتباط بین کمبود ویتامیندی و افسردگی انجام شد. یافتههای حاصل از مطالعه موردی شاهدی نشان داد که؛ سطوح پایین ویتامین دی در افراد مبتلا به افسردگی در مقایسه با گروه کنترل 95% بیشتر است، در مطالعه مقطعی نیز نتایج نشانگر آن است که شانس بروز افسردگی در افرادی با سطوح پایین ویتامین دی بیشتر است و در نهایت نتایج مطالعه کوهورت نیز تأییدکننده یافتههای مطالعه مقطعی میباشد (26). دادههای حاصل از مطالعه آندره و همکاران (2017) که با عنوان جایگاه ویتامیندی و بروز نشانههای افسردگی پس از زایمان نشان داد که زنانی با کمبود این ویتامین هستند در معرض خطر بالاتری برای ابتلا به افسردگی پس از زایمان قرار دارند (34). در همین راستا مطالعهای دیگری با هدف بررسی ارتباط بین افسردگی پس از زایمان و ویتامین دی در سال 2010 انجام شد. نتایج حاصل از این مطالعه نشانگر آن است که ارتباط قوی بین افزایش احتمال بروز افسردگی پس از زایمان و کمبود ویتامیندی وجود دارد (35). بنابر همه آنچه که گفته شد و با توجه به شیوع متفاوت افسردگی در کشورهای مختلف و در مناطق مختلف یک کشور که احتمالاً مربوط بهنحوه انتخاب نمونهها، تعداد آنها و ابزار و روش بررسی میباشد و همچنین با عنایت به این مسئله که دوره بارداری مرحلهای از زندگی زنان است که بهواسطه تغییرات فیزیولوژیک و روانشناختی او را مستعد آسیب میکند و نیاز وی را به حمایت شدن از سوی منابع اجتماعی افزایش میدهد و با توجه به اینکه شیوع افسردگی در زمانهای مختلف و در مکانهای متفاوت تحتتأثیر عوامل متعددی مانند تعداد نمونه انتخابی، نوع مطالعه و ابزار اندازهگیری قرار میگیرد و مطالعه همگروهی نمونه بهتری را در اختیار ما قرار میدهد، امید است که با انجام این مطالعه و انعکاس نتایج آن به مسئولین و تصمیم گیرندگان گامی بزرگتر را در راستای شناسایی و درمان زودهنگام اختلالات روانی بالاخص افسردگی در دوره پس از زایمان که یکی از اهداف مهم برنامه کشوری مادر ایمن میباشد و همچنین دستیابی به هدف متعالیتر یعنی ارتقاء سلامت مادران و نوزادان برداریم. این مطالعه با هدف عوامل مرتبط با افسردگی پس از زایمان در مراجعین به مراکز بهداشتی وابسته به دانشگاه علوم پزشکی اصفهان در سال 1399 انجام شد.
روش بررسی
این مطالعه به صورت کوهورت آینده نگر بر روی 300 خانم باردار 32-38 هفته انجام شد. نمونهگیری بهصورت دو مرحلهای و بهصورت خوشهای تصادفی در مراکز بهداشتی درمانی انجام شد. پژوهشگر پس از دریافت کد اخلاق در تاریخ 3/11/1393 و سایر مجوزهای لازم از دانشگاه علوم پزشکی اصفهان جهت جمعآوری نمونهها به واحدهای مورد پژوهش مراجعه نمود. معیار ورود به مطالعه شامل کلیه زنان باردار که در سه ماهه سوم بارداری قرار داشتند و معیارهای خروج از مطالعه شامل سابقه ابتلا و یا ابتلای فعلی به بیماریهای روانشناختی (مانند افسردگی، اسکیزوفرنی، اختلالات دو قطبی و ...) بود و نیز زنانی که به هر علتی پیش از بارداری و در طی دوران بارداری در حال مصرف داروهای مرتبط با اختلالات خلقی بودند. ابزار گردآوری دادهها در این مطالعه شامل پرسشنامه ویژگیهای دموگرافیک، پرسشنامه افسردگی ادینبورگ و پرسشنامه حمایت اجتماعی شربون و استوارت (MOS-SSS) بودند. پرسشنامه محقق ساخته ویژگیهای دموگرافیک شامل سن زن، شغل زن، تحصیلات خود و همسرش، تعداد فرزندان، و ضعیت اقتصادی، محل سکونت، تعداد بارداریهای قبلی، نوع زایمان، جنسیت جنین، جنسیت مطلوب جنین، سوابق دارویی، سابقه ابتلا به بیماری، سابقه ابتلا به افسردگی و ... میباشد. پرسشنامه دوم، پرسشنامه افسردگی ادینبورگ است؛ که 10 سئوال 4 گزینهای بوده و به گونهای طراحی شده است که امکان تشخیص افسردگی را در 6 هفته بعد از زایمان میسر می¬کند. در مقیاس استرس هلمز به سه گروه سطح استرس پایین (امتیاز کمتر از 150)، سطح استرس متوسط (300-150) و سطح استرس بالا (امتیاز بالای 300 گروه در معرض خطر) طبقهبندی شده است. برای بررسی روایی پرسشنامه ادینبورگ از مطالعه خدادوستان استفاده شده که مورد تأیید میباشد (33). برای بررسی پایایی نیز از مطالعه احمدی کانی گلزار و همکاران (1394) استفاده شد که بر طبق آن ضریب اعتبار آزمون افسردگی پس از زایمان ادینبورگ با استفاده از آلفای کرونباخ 0/70 بود. مقدار همبستگی درونی آزمون با استفاده از آزمون کیزر- میر- اولکین برابر با 0/80 بود که نشانگر صحت گویههای پرسشنامه در تشخیص افسردگی پس از زایمان است (34) پرسشنامه سوم پرسشنامه حمایت اجتماعی شربون و استوارت (MOS-SSS) میباشد که 19 سئوال دارد و دارای 5 زیر مقیاس حمایت ملموس، حمایت هیجانی، حمایت اطلاعاتی، مهربانی، تعامل اجتماعی مثبت میباشد. پایینترین امتیاز در این آزمون 19 و بیشترین امتیاز 95 است. برای بررسی پایایی پرسشنامه حمایت اجتماعی شربون و استوارت از ضریب آلفای کرونباخ استفاده شده که مقدار این ضریب 0/74 تا 0/93 گزارش شده است (35). جهت انجام نمونهگیری، محقق بر اساس برنامه زمانبندی شده مشخص و در ساعات فعال در مراکز منتخب حضور یافت. در ابتدا واحدهای مورد پژوهش از نظر موارد عدم پذیرش در مطالعه مورد بررسی قرار گرفتند و برخی از آنها در صورت مطرح نمودن موارد مذکور از مطالعه خارج شدند. پژوهشگر با ارائه توضیحاتی در خصوص اهداف مطالعه و اطمینان یافتن از محرمانه ماندن اطلاعات و استقلال فرد در همکاری و گرفتن رضایتنامه آگاهانه، پرسشنامههای ویژگیهای دموگرافیک، افسردگی ادینبورگ و حمایت اجتماعی شربون و استوارت جهت تکمیل در اختیار جامعه پژوهش قرار داد. همچنین سطوح ویتامین دی در جامعه پژوهش بر اساس مستندات بیمار و یا بر اساس سیستم ثبت اطلاعات بیمار در مرکز (سامانه سیب) مشخص گردید و در مواردی که این شاخص مورد بررسی قرار نگرفته بود، برای ایشان از طریق مامای مرکز در خواست شد. در نهایت کلیه مادران شرکتکننده در مطالعه مورد پیگیری قرار گرفتند و در مراجعه 42 تا 60 روز پس از زایمان مجدداً این پرسشنامهها برای آنان تکمیل شد.
تجزیه و تحلیل آماری
به منظور تجزیه و تحلیل دادهها از آزمونهای t مستقل و t زوجی و واریانس یکطرفه، کایاسکوئر، روشهای آماری توصیفی و استنباطی و همچنین برنامه نرمافزاری آماری SPSS version 16 استفاده گردید و سطح معناداری آزمونها کمتر از 0/05 در نظر گرفته شد.
ملاحظات اخلاقی
پروپوزال این تحقیق توسط دانشگاه علوم پزشکی اصفهان تایید شده است (کد اخلاق IR.MUI.RESEARCH.REC.1399.059). پژوهشگر کلیه ملاحظات اخلاقی و قانونی پژوهش را رعایت نمود.
نتایج
میانگین سنی پاسخگویان 30/2 سال میباشد. سطح تحصیلات اکثریت واحدهای مورد پژوهش دیپلم (43/4%) بوده است. از نظر شغلی اکثریت واحدهای مورد پژوهش (85%) خانهدار و وضعیت اقتصادی اغلب آنان (73%) متوسط بود. اغلب مشارکتکنندگان سابقه دو بار بارداری (40/4%) داشتند و هیچ سابقهای از سقط (67%) و بارداری غیرطبیعی (79/8%) را گزارش ننمودند. در 70/8% موارد بارداری به شکل خواسته و در 90/6% جنسیت جنین مطلوب گزارش شد. یافتههای حاصل از مطالعه حاضر نشان داد که اکثریت زنان مبتلا به افسردگی پس از زایمان (80%) از سطح حمایت اجتماعی پایین برخوردار بودند (0/001=P) و داشتن سابقه ابتلا به اختلالات روانشناختی در دوره بارداری احتمال بروز مجدد آن را در دوره پس از زایمان به میزان 3/2 برابر افزایش میدهد (0/001>P). در خصوص ارتباط عوارض دوران بارداری یعنی عفونت ادراری (P=0/139)، دیابت (P=0/587) و فشارخون بارداری(P=0/080) هیچ گونه ارتباط معناداری مشاهده نشد. در نهایت میان کمبود سطوح ویتامین دی در دوران بارداری با احتمال بروز افسردگی پس از زایمان ارتباط معناداری مشاهده نشد (P=0/780).
جدول 1: بررسی ارتباط عفونت ادراری دوران بارداری با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد بین میزان بروز افسردگی پس از زایمان با ابتلا به عفونت ادراری تفاوت معنیداری وجود ندارد (P> 0/05).
جدول 2: بررسی ارتباط ابتلا به دیابت بارداری با بروز افسردگی پس از زایمان
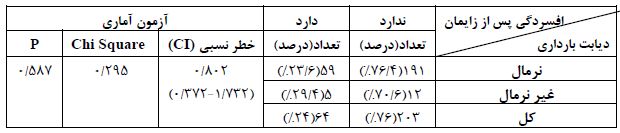
در جدول فوق، آزمون کای اسکوئر نشان میدهد بین میزان افسردگی پس از ازیمان با ابتلا به دیابت بارداری تفاوت معنیداری ندارد ( P> 0/05).
جدول 3: بررسی ارتباط ابتلا به فشار خون بارداری با بروز افسردگی پس از زایمان
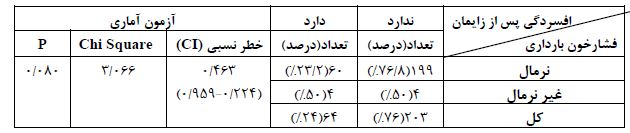
همچنین یافتههای حاصل از پژوهش نشان داد که ارتباط معناداری میان بروز افسردگی پس از زایمان و فشارخون بارداری وجود ندارد ( P> 0/05 ).
جدول 4: بررسی ارتباط بین ابتلا به بیماری تیروئید در دوران بارداری با بروز افسردگی پس از زایمان
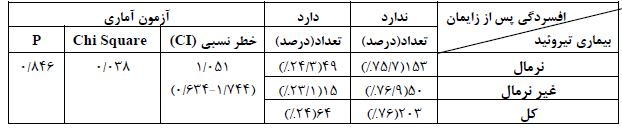
در جدول فوق، آزمون کای اسکوئر نشان می دهد که افسردگی پس از زایمان بر اساس ابتلا به تیروئیدیت دوران بارداری تفاوت معنیداری ندارد (p>0/05).
جدول 5: بررسی ارتباط بین سابقه افسردگی بعد از زایمان با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد که افسردگی پس از زایمان بر اساس سابقه افسردگی بعد از زایمان تفاوت معنیداری دارد (p<0/05).
جدول 6: بررسی ارتباط بین سطح حمایت اجتماعی با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد که افسردگی پس از زایمان بر اساس سطح حمایت اجتماعی تفاوت معنیداری دارد (p<0/05).
جدول 7: بررسی ارتباط بین میزان ویتامین دی در دوران بارداری با بروز افسردگی پس از زایمان
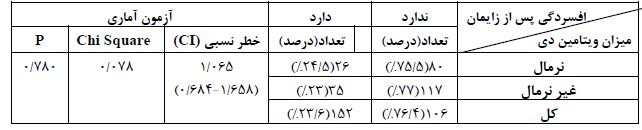
در جدول فوق، آزمون کای اسکوئر نشان میدهد که افسردگی پس از زایمان بر اساس میزان ویتامین دی تفاوت معنیداری ندارد (p>0/05).
سطح سرمی ویتامینD در گردش (25OHD) کمتر از ng/ml8 (20nm) کمبود ویتامینD و غلظت بالاتر از این میزان نرمال در نظر گرفته میشد.
بحث
مطالعه حاضر با هدف مقایسهای سطح ویتامین D و عوارض دوران بارداری با بروز افسردگی پس از زایمان انجام شد. نتایج مطالعه حاضر نشان داد که کمبود سطح ویتامین D در طی دوران بارداری، شانس بروز افسردگی را در دوره پس از زایمان افزایش نمیدهد این در حالی است که نتایج حاصل از سایر مطالعات گویای آن است که کمبود سطوح همین ویتامین در دوره پس از زایمان میتواند شانس ابتلا به اختلالات روانشناسی و در رأس آن افسردگی افزایش دهد (37،36). یافتههای بهدست آمده از مطالعهای که توسط مرکز ملی کنترل و پیشگیری از بیماریها در آمریکا صورت گرفت نیز نشان داد که افراد با کمبود ویتامین D در مقایسه با افراد با ویتامین D نرمال، علائم افسردگی بیشتری داشتند (38). همچنین بررسیهای صورت گرفته بر روی ارتباط رژیم غذایی با بیماریهای روانی گویای آن است که کمبود مواد غذایی همچون ویتامینها منجر به افزایش احتمال افسردگی و رفتارهای خودکشی میگردد (40 ،39) از آنجا که بارداری و شیردهی منجر به افت ذخایر بدن میگردد، لذا عدم تأمین این مواد در طی این دوران منجر به افزایش استعداد ابتلا به انواع افسردگی و از آن جمله افسردگی پس از زایمان میگردد (42،41). بنابراین غربالگری سطوح ویتامین دی علاوه بر دوران بارداری میبایست پس از زایمان مورد بررسی قرار گیرد تا در صورت کمبود، مکمل ویتامینی تجویز گردد. اکثریت زنان مبتلا به افسردگی پس از زایمان از سطح حمایت اجتماعی پایینی برخوردار هستند. در همین راستا یافتههای حاصل از مطالعه عابدیان و همکاران (1393) و هانگ و همکاران (2011) نشان داد که بین حمایت اجتماعی و بروز افسردگی پس از زایمان ارتباط معناداری وجود دارد (44، 43). همچنین دادههای حاصل از مطالعه مسعودنیا (1390) نیز نشانگر آن است که میان افسردگی پس از زایمان و حمایت اجتماعی ادراک شده کلی، مؤلفههای حمایت از سوی خانواده، حمایت از سوی دیگران مهم و حمایت از سوی دوستان وجود دارد. بنابراین فقدان یا تضعیف حمایت اجتماعی در فاز اول پس از زایمان یک عامل خطر مهم برای افسردگی بعد از زایمان تلقی میشود (45). همچنین نتایج حاصل از مطالعه شفیعی و همکاران (1397) با عنوان بررسی ارتباط حمایت اجتماعی با افسردگی پس از زایمان در مادران نوزادان نارس نشان داد که میان چهار حیطه حمایت اجتماعی؛ تعداد فرزندان خانواده، شغل همسر، میزان تحصیلات همسر و وضعیت اقتصادی خانواده و افسردگی بعد از زایمان ارتباط معناداری وجود دارد (46). در نهایت یافتههای حاصل از مطالعهای با عنوان پیشبینی افسردگی پس از زایمان در زنان نخستزا: نقش حمایت اجتماعی و نوع زایمان (1397) نیز نشان داد که احتمال بروز افسردگی پس از زایمان در زنان نخستزا پس از زایمان به واسطه کاهش مؤلفههای حمایت اطلاعاتی- هیجانی، حمایت مهربانی و حمایت تعامل اجتماعی مثبت افزایش مییابد. این نتیجه با نتایج حاصل از پژوهش اخیر در زمینه ارتباط بین سطح حمایت اجتماعی و افسردگی پس از زایمان همسو میباشد (47). عدم تعامل مناسب میان منابع حمایت کننده اجتماعی فرد، در نتیجه ایجاد جو نامناسب زمینه بروز اختلالات روانشناختی از جمله افسردگی را فراهم مینماید. یافتههای حاصل از پژوهش نشان میدهد که داشتن سوابق ابتلا به اختلالات روانشناختی و از آن جمله افسردگی دوران بارداری احتمال بروز مجدد آن در بارداریهای آتی و همچنین افسردگی در دوره پس از زایمان را به میزان 3/2برابر افزایش میدهد. در پژوهشهای مشابه یکی از مهمترین عوامل خطر ابتلا به افسردگی پس از زایمان سابقه ابتلا به افسردگی و نیز سابقه ابتلا به افسردگی پس از زایمان در بارداری های پیشین است (49،48). در نهایت یافتههای حاصل از مطالعه عدم وجود ارتباط معنادار میان بارداری عارضهدار (دیابت، تیروئید، فشارخون و عفونت ادراری) با بروز افسردگی پس از زایمان است این در حالی است که نتایج حاصل از مطالعات متعدد بیانگر آن است که ابتلا به برخی از عوارض دوران بارداری با افزایش احتمالی بروز افسردگی پس از زایمان همراه است. در همین رابطه نتایج حاصل از پژوهش بسکابادی و همکاران (1392) نشان داد که که در زنانی که مبتلا به عفونتهای ادراری هستند، زمینهساز افسردگی پس از زایمان است چرا که فرد پس از زایمان بهدنبال ابتلا بهعفونت ادراری نیازمند مصرف طولانی مدت آنتیبیوتیکها و یا حتی دریافت داروها به شکل وریدی میباشد که خود عامل زمینه ساز در اختلال در خواب، تغذیه و فرآیند شیردهی فرد شده و لذا وی را مستعد افسردگی مینماید (50) نتایج حاصل از مطالعات انجام گرفته در زمینه ارتباط بین ابتلا به دیابت بارداری با بروز افسردگی پس از زایمان نشان میدهد که ارتباط معناداری میان این دو متغیر وجود دارد به گونهای که زنان مبتلا به دیابت بارداری در معرض خطر بالای ابتلا به افسردگی پس از زایمان قرار دارند (51،50) در مطالعه لادی و همکاران (2013) ارتباط آماری معنیداری بین دیابت بارداری با افسردگی پس از زایمان یافت شد. در مطالعه مذکور زنان مبتلا به دیابت بارداری 1/14 برابر نسبت به زنان غیر مبتلا به دیابت بارداری در معرض ابتلا به افسردگی پس از زایمان بودند (52). در حقیقت دیابت بارداری با ایجاد اختلال در محور هیپوتالاموس هیپوفیز-آدرنال، تغییرات التهابی و اختلال در نظم سرتونین، زمینه را جهت ابتلاء به افسردگی پس از زایمان فراهم میکند. سیدالشهدایی و همکاران (1393) نشان دادند که افزایش سطوح آنتیبادیهای تیروئید پراکسیداز در دوران بارداری منجر به افزایش احتمال افسردگی پس از زایمان میشود (53). این در حالی است که یافتههای حاصل از مطالعهای با عنوان شیوع افسردگی پس از زایمان و عوامل مرتبط با آن نشانگر عدم وجود ارتباط میان ابتلا به بیماری تیروئید در دوران بارداری با بروز افسردگی پس از زایمان است که همسو با نتایج حاصل از پژوهش حاضر میباشد (54). بهطور کلی، با توجه به نتایج متناقض بهدست آمده از مطالعات مختلف در زمینه ارتباط سطوح ویتامین دی و افسردگی پس از زایمان، لازم است ویژگیها و نوع افسردگی پس از زایمان در بیمارانی با سطوح پایین ویتامین دی در دوران بارداری مورد بررسی قرار گیرد. ارائه این نتیجه میتواند منجر به کاهش بروز افسردگی مجدد در زنان با سوابق افسردگی پس از زایمان و کمبود همزمان سطوح ویتامین دی، از طریق دریافت این مکمل دارویی در بارداری¬های بعدی گردد. همچنین با توجه به آنکه اغلب زنان با عوارض شایع دوران بارداری همچون فشارخون بارداری، بیشتر از سوی خانواده و کادر درمانی مورد توجه و حمایت قرار داشتند لذا میبایست این مسئله بهصورت همزمان با افسردگی مورد بررسی قرارگیرد.
نتیجه گیری
بهطور خلاصه، نتایج این مطالعه نشانگر فقدان ارتباط سطح ویتامین دی دوران بارداری با بروز افسردگی پس از زایمان است بنابراین استفاده عادتی از این شاخص جهت پیشبینی بروز احتمالی افسردگی پس از زایمان ضروری به نظر نمی¬رسد. از سویی دیگر با توجه به ارتباط معنادار سوابق ابتلا به افسردگی در دوران بارداری و کمبود حمایت اجتماعی بر بروز افسردگی پس از زایمان لذا غربالگری این مهم جهت اتخاذ اقدامات حمایتگرانه همچون مشاوره با خانواده جهت پیشگیری از بروز مجدد این عارضه در دوره پس از زایمان ضروری می-باشد.
سپاسگزاری
این مقاله برگرفته از طرح تحقیقاتی دانشگاه علوم پزشکی اصفهان میباشد. نویسندگان بر خود میدانند که از معاونت پژوهشی دانشگاه علوم پزشکی اصفهان و کلیه افرادی که در این پژوهش ایشان را یاری رساندند کمال تشکر و قدردانی را نمایند.
حامی مالی: معاونت پژوهشی دانشگاه علوم پزشکی اصفهان
تعارض در منافع: وجود ندارد.
افسردگی شایعترین اختلال روانی در بزرگسالی است (1) و به نظر سازمان جهانی بهداشت (WHO) چهارمین مشکل مبرم بهداشتی در جهان و دومین اختلالی است که منجر به بار جهانی بیماری تا سال 2020 میشود (2). برخی از علائم این اختلال خلقی عبارت است از وجود خلق افسرده روزانه به مدت حداقل دو هفته همراه با علائمی نظیر؛ اندوه، بی¬تفاوتی، فقدان علاقه و لذت، پوچی، بیارزشی، عدم تسلط بر محیط و تحریکپذیری، کندی یا تهییج حرکتی، خستگی، اختلال تمرکز و تصمیمگیری، احساس شرمساری یا گناه و افکاری در رابطه با مرگ همراه است. خطر ابتلا به افسردگی در زنان حدوداً 2 تا 3 برابر مردان گزارش شده است. شیوع اختلالات افسردگی در ایران طبق برآورد کلی 25 درصد بوده که احتمال وجود آن در زنان 1/95 برابر بیشتر گزارش شده است. همچنین در بررسی میزان بروز این اختلال در استان اصفهان آمارها نشانگر رقم 28/8 درصد میباشد که نسبت به دیگر اختلالات روانی از جمله پریشانی روانی و اضطراب درصد بیشتری را به خود اختصاص داده و همراستا با درصد کشوری آن در زنان بیشتر از مردان برآورد شده است (3). افسردگی در زنان سنین باروری شیوع بالاتری دارد و حدود 1/5 تا 3 برابر شایعتر از مردان است (4). عوامل مختلف و متعددی همچون تغییر هورمونی مرتبط با چرخه باروری و فشارهای مختلف عصبی ناشی از بارداری و زایمان (8-5)، منزلت پایین اجتماعی و درماندگی آموخته شده (9) از جمله عللی هستند که در شیوع بالاتر این اختلال در زنان مؤثر است. به علاوه فاکتورهایی همچون وجود تفاوتهای فیزیولوژیک در میان زنان و مردان، مواجهه با بحرانهای متعدد در دوران بارداری، نگرش و باورهای ناصحیح نسبت به زنان و تحمل انواع خشونت و تبعیض جنسی میتوانند بهعنوان عواملی تأثیرگذار بر سلامت روانی زنان (خصوصاً در دوران بارداری) و بروز افسردگی در آنان مطرح گردیدهاند (10). بارداری یکی از دوران حاد در زندگی زنان است که در طی تغییرات هیجانی جسمانی و اجتماعی (11) بارداری دوره حاد در زندگی زنان است که در طی تغییرات هیجانی جسمانی و اجتماعی زیادی رخ میدهد(12). اهمیت این اختلال خلقی (افسردگی) از آنجا آشکارتر میگردد که میتواند منجر به بروز آثار نامطلوبی نه تنها برای مادر بلکه برای جنین و نوزاد او گردد. (14و 13) از جمله این عوارض میتوان به مواردی همچون ضعف در برقراری ارتباط مؤثر عاطفی با نوزاد، روی آوردن به کشیدن سیگار، مصرف الکل و مواد مخدر، اقدام به خودکشی، زجر جنین، نارس بودن و کاهش وزن در هنگام تولد، تغییر رفتار نوزاد و ارتباط نزدیک بین افسردگی حین بارداری و افسردگی پس از زایمان اشاره کرد (8 و 18-13). مطالعات همهگیرشناسی در دورههای مختلف زمانی در کشورهای انگلستان، آمریکا، کانادا، استرالیا، ژاپن، پرتقال و اوگاندا، میزان ابتلای به افسردگی را در زنان باردار 10 -20% نشان داده است (20، 19و 13). در ایران نیز در مطالعهای بر روی زنان باردار در سال 1378 شیوع افسردگی 45/7% به دست آمد. در مطالعهای دیگر که در سال 1382 صورت گرفت؛ شیوع افسردگی در زنان باردار مراجعه کننده به درمانگاه مراقبتهای بارداری مورد بررسی قرار گرفت که نتایج نشانگر آمار 23/3% افسردگی در میان زنان باردار بود (15). همچنین در مطالعهای که در زمینه شیوع افسردگی در زنان باردار مراجعه کننده به مراکز بهداشتی درمانی زنان و بارداری شهر اصفهان انجام شد نتایج نشانگر شیوع 13-7% نسبت به کل زنان میباشد (21). در مجموع نتایج مطالعات مختلف در سالهای متفاوت، شیوع افسردگی در حاملگی را 51-8% نشان داده است (23و 22). یکی از اشکال افسردگی در دوره باروری، افسردگی پس از زایمان است؛ که ممکن است حداکثر 4 هفته بعد از زایمان آغاز گردد. اگرچه بعضی از مطالعات شروع آن را تا 12 ماه پس از زایمان گزارش کردهاند اما شیوع این شکل از افسردگی در 4 هفته اول پس از زایمان از 13 الی 20 درصد (3) و در شرایط خاص تا 41 درصد گزارش شده است. از طرفی دیگر شیوع افسردگی پس از زایمان به عوامل متعددی بستگی دارد و یافته¬های گوناگون و متفاوتی در این زمینه و همچنین در سببشناسی آن گزارش گردیده است. از طرفی میزان تشخیص و درمان این اختلال در جمعیت عمومی بسیار پایین بوده بهطوریکه حدود نیمی از زنان با افسردگی ماژور تشخیص داده شده و به دنبال آن در زمان مناسب درمان می¬شوند و نیمی دیگر اصلا تشخیص داده نمیشوند. (24) عواملی ازجمله تحصیلات زن (25، 13)، تحصیلات همسر (7)، اشتغال زن (15،13)، وضعیت اجتماعی- اقتصادی (26،25)، تعداد حاملگی (25)، بارداری ناخواسته، عدم سازگاری با همسر (25،7)، بارداری ناخواسته (27،12)، سن زایمان (25)، جنسیت نوزاد، سابقه حوادث استرسزا، بود یا نبود حمایت اجتماعی و احساس ناتوانی مراقبت از کودک (29، 28)، نوع زایمان (سزارین، طبیعی، فورسپس و واکیوم) (30) در احتمال بروز افسردگی حین بارداری و پس از زایمان مؤثر است. همچنین بروز برخی از پیامدها در دوران بارداری همچون پرفشاری خون، دیابت بارداری و ... زمینه را برای ابتلا به این اختلال خلقی فراهم میآورد. از طرفی بارداری دورهای است که به واسطه تغییرات فیزیولوژیک و هورمونال که در بدن رخ میدهد، زمینه را برای بروز کمبود برخی از مواد مغذی و در نتیجه عوارض ناشی از این کمبودها فراهم میآورد. ویتامین دی یکی از مواد مغذی است که زنان باردار در ریسک بالاتری برای کمبود آن میباشند زیرا بارداری و نیاز جنین به این ویتامین به منظور رشد اسکلتی، زمینه را برای افزایش نیاز به آن فراهم می¬آورد. از سوی دیگر بهنظر میرسد ویتامین دی اثرات چند جانبه¬ای بر روی بارداری داشته باشد که فراسوی فعالیتهای مشخص کلسیم و متابولیسم استخوانی است. (31) تاکنون مطالعات زیادی در زمینه تأثیر ویتامین D و پیامدهای بارداری انجام شده است. نتایج حاصل از 25 مطالعه در همین رابطه که براساس سنجش 25 دی هیدروکسی ویتامین دی (25(OH)D) خون زنان باردار نشان داد که؛ ارتباط معناداری بین کمبود این ویتامین و افزایش احتمال بروز پیامدهای بارداری وجود دارد به گونهای که استفاده پروفیلاکسی از این ویتامین در این دوران می¬تواند از بروز این پیامدها جلوگیری نماید (32). علاوه بر پیامدهای جسمانی، کمبود ویتامیندی زمینه را برای افزایش برخی از اختلالات روانشناختی از جمله افسردگی افزایش میدهد. یافتههای حاصل از 10 مطالعه مقطعی و 3 مطالعه کوهورت در زمینه ارتباط بین افسردگی و کمبود ویتامیندی نشانگر ارتباط معنادار بین کمبود این ویتامین و افزایش بروز افسردگی میباشد (33). در همین راستا نتایج بهدست آمده از یک مطالعه مروری سیستماتیک که حاصل یک مطالعه موردی شاهدی، 10 مطالعه مقطعی و 3 مطالعه کوهورت بود و به منظور ارزیابی ارتباط بین کمبود ویتامیندی و افسردگی انجام شد. یافتههای حاصل از مطالعه موردی شاهدی نشان داد که؛ سطوح پایین ویتامین دی در افراد مبتلا به افسردگی در مقایسه با گروه کنترل 95% بیشتر است، در مطالعه مقطعی نیز نتایج نشانگر آن است که شانس بروز افسردگی در افرادی با سطوح پایین ویتامین دی بیشتر است و در نهایت نتایج مطالعه کوهورت نیز تأییدکننده یافتههای مطالعه مقطعی میباشد (26). دادههای حاصل از مطالعه آندره و همکاران (2017) که با عنوان جایگاه ویتامیندی و بروز نشانههای افسردگی پس از زایمان نشان داد که زنانی با کمبود این ویتامین هستند در معرض خطر بالاتری برای ابتلا به افسردگی پس از زایمان قرار دارند (34). در همین راستا مطالعهای دیگری با هدف بررسی ارتباط بین افسردگی پس از زایمان و ویتامین دی در سال 2010 انجام شد. نتایج حاصل از این مطالعه نشانگر آن است که ارتباط قوی بین افزایش احتمال بروز افسردگی پس از زایمان و کمبود ویتامیندی وجود دارد (35). بنابر همه آنچه که گفته شد و با توجه به شیوع متفاوت افسردگی در کشورهای مختلف و در مناطق مختلف یک کشور که احتمالاً مربوط بهنحوه انتخاب نمونهها، تعداد آنها و ابزار و روش بررسی میباشد و همچنین با عنایت به این مسئله که دوره بارداری مرحلهای از زندگی زنان است که بهواسطه تغییرات فیزیولوژیک و روانشناختی او را مستعد آسیب میکند و نیاز وی را به حمایت شدن از سوی منابع اجتماعی افزایش میدهد و با توجه به اینکه شیوع افسردگی در زمانهای مختلف و در مکانهای متفاوت تحتتأثیر عوامل متعددی مانند تعداد نمونه انتخابی، نوع مطالعه و ابزار اندازهگیری قرار میگیرد و مطالعه همگروهی نمونه بهتری را در اختیار ما قرار میدهد، امید است که با انجام این مطالعه و انعکاس نتایج آن به مسئولین و تصمیم گیرندگان گامی بزرگتر را در راستای شناسایی و درمان زودهنگام اختلالات روانی بالاخص افسردگی در دوره پس از زایمان که یکی از اهداف مهم برنامه کشوری مادر ایمن میباشد و همچنین دستیابی به هدف متعالیتر یعنی ارتقاء سلامت مادران و نوزادان برداریم. این مطالعه با هدف عوامل مرتبط با افسردگی پس از زایمان در مراجعین به مراکز بهداشتی وابسته به دانشگاه علوم پزشکی اصفهان در سال 1399 انجام شد.
روش بررسی
این مطالعه به صورت کوهورت آینده نگر بر روی 300 خانم باردار 32-38 هفته انجام شد. نمونهگیری بهصورت دو مرحلهای و بهصورت خوشهای تصادفی در مراکز بهداشتی درمانی انجام شد. پژوهشگر پس از دریافت کد اخلاق در تاریخ 3/11/1393 و سایر مجوزهای لازم از دانشگاه علوم پزشکی اصفهان جهت جمعآوری نمونهها به واحدهای مورد پژوهش مراجعه نمود. معیار ورود به مطالعه شامل کلیه زنان باردار که در سه ماهه سوم بارداری قرار داشتند و معیارهای خروج از مطالعه شامل سابقه ابتلا و یا ابتلای فعلی به بیماریهای روانشناختی (مانند افسردگی، اسکیزوفرنی، اختلالات دو قطبی و ...) بود و نیز زنانی که به هر علتی پیش از بارداری و در طی دوران بارداری در حال مصرف داروهای مرتبط با اختلالات خلقی بودند. ابزار گردآوری دادهها در این مطالعه شامل پرسشنامه ویژگیهای دموگرافیک، پرسشنامه افسردگی ادینبورگ و پرسشنامه حمایت اجتماعی شربون و استوارت (MOS-SSS) بودند. پرسشنامه محقق ساخته ویژگیهای دموگرافیک شامل سن زن، شغل زن، تحصیلات خود و همسرش، تعداد فرزندان، و ضعیت اقتصادی، محل سکونت، تعداد بارداریهای قبلی، نوع زایمان، جنسیت جنین، جنسیت مطلوب جنین، سوابق دارویی، سابقه ابتلا به بیماری، سابقه ابتلا به افسردگی و ... میباشد. پرسشنامه دوم، پرسشنامه افسردگی ادینبورگ است؛ که 10 سئوال 4 گزینهای بوده و به گونهای طراحی شده است که امکان تشخیص افسردگی را در 6 هفته بعد از زایمان میسر می¬کند. در مقیاس استرس هلمز به سه گروه سطح استرس پایین (امتیاز کمتر از 150)، سطح استرس متوسط (300-150) و سطح استرس بالا (امتیاز بالای 300 گروه در معرض خطر) طبقهبندی شده است. برای بررسی روایی پرسشنامه ادینبورگ از مطالعه خدادوستان استفاده شده که مورد تأیید میباشد (33). برای بررسی پایایی نیز از مطالعه احمدی کانی گلزار و همکاران (1394) استفاده شد که بر طبق آن ضریب اعتبار آزمون افسردگی پس از زایمان ادینبورگ با استفاده از آلفای کرونباخ 0/70 بود. مقدار همبستگی درونی آزمون با استفاده از آزمون کیزر- میر- اولکین برابر با 0/80 بود که نشانگر صحت گویههای پرسشنامه در تشخیص افسردگی پس از زایمان است (34) پرسشنامه سوم پرسشنامه حمایت اجتماعی شربون و استوارت (MOS-SSS) میباشد که 19 سئوال دارد و دارای 5 زیر مقیاس حمایت ملموس، حمایت هیجانی، حمایت اطلاعاتی، مهربانی، تعامل اجتماعی مثبت میباشد. پایینترین امتیاز در این آزمون 19 و بیشترین امتیاز 95 است. برای بررسی پایایی پرسشنامه حمایت اجتماعی شربون و استوارت از ضریب آلفای کرونباخ استفاده شده که مقدار این ضریب 0/74 تا 0/93 گزارش شده است (35). جهت انجام نمونهگیری، محقق بر اساس برنامه زمانبندی شده مشخص و در ساعات فعال در مراکز منتخب حضور یافت. در ابتدا واحدهای مورد پژوهش از نظر موارد عدم پذیرش در مطالعه مورد بررسی قرار گرفتند و برخی از آنها در صورت مطرح نمودن موارد مذکور از مطالعه خارج شدند. پژوهشگر با ارائه توضیحاتی در خصوص اهداف مطالعه و اطمینان یافتن از محرمانه ماندن اطلاعات و استقلال فرد در همکاری و گرفتن رضایتنامه آگاهانه، پرسشنامههای ویژگیهای دموگرافیک، افسردگی ادینبورگ و حمایت اجتماعی شربون و استوارت جهت تکمیل در اختیار جامعه پژوهش قرار داد. همچنین سطوح ویتامین دی در جامعه پژوهش بر اساس مستندات بیمار و یا بر اساس سیستم ثبت اطلاعات بیمار در مرکز (سامانه سیب) مشخص گردید و در مواردی که این شاخص مورد بررسی قرار نگرفته بود، برای ایشان از طریق مامای مرکز در خواست شد. در نهایت کلیه مادران شرکتکننده در مطالعه مورد پیگیری قرار گرفتند و در مراجعه 42 تا 60 روز پس از زایمان مجدداً این پرسشنامهها برای آنان تکمیل شد.
تجزیه و تحلیل آماری
به منظور تجزیه و تحلیل دادهها از آزمونهای t مستقل و t زوجی و واریانس یکطرفه، کایاسکوئر، روشهای آماری توصیفی و استنباطی و همچنین برنامه نرمافزاری آماری SPSS version 16 استفاده گردید و سطح معناداری آزمونها کمتر از 0/05 در نظر گرفته شد.
ملاحظات اخلاقی
پروپوزال این تحقیق توسط دانشگاه علوم پزشکی اصفهان تایید شده است (کد اخلاق IR.MUI.RESEARCH.REC.1399.059). پژوهشگر کلیه ملاحظات اخلاقی و قانونی پژوهش را رعایت نمود.
نتایج
میانگین سنی پاسخگویان 30/2 سال میباشد. سطح تحصیلات اکثریت واحدهای مورد پژوهش دیپلم (43/4%) بوده است. از نظر شغلی اکثریت واحدهای مورد پژوهش (85%) خانهدار و وضعیت اقتصادی اغلب آنان (73%) متوسط بود. اغلب مشارکتکنندگان سابقه دو بار بارداری (40/4%) داشتند و هیچ سابقهای از سقط (67%) و بارداری غیرطبیعی (79/8%) را گزارش ننمودند. در 70/8% موارد بارداری به شکل خواسته و در 90/6% جنسیت جنین مطلوب گزارش شد. یافتههای حاصل از مطالعه حاضر نشان داد که اکثریت زنان مبتلا به افسردگی پس از زایمان (80%) از سطح حمایت اجتماعی پایین برخوردار بودند (0/001=P) و داشتن سابقه ابتلا به اختلالات روانشناختی در دوره بارداری احتمال بروز مجدد آن را در دوره پس از زایمان به میزان 3/2 برابر افزایش میدهد (0/001>P). در خصوص ارتباط عوارض دوران بارداری یعنی عفونت ادراری (P=0/139)، دیابت (P=0/587) و فشارخون بارداری(P=0/080) هیچ گونه ارتباط معناداری مشاهده نشد. در نهایت میان کمبود سطوح ویتامین دی در دوران بارداری با احتمال بروز افسردگی پس از زایمان ارتباط معناداری مشاهده نشد (P=0/780).
جدول 1: بررسی ارتباط عفونت ادراری دوران بارداری با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد بین میزان بروز افسردگی پس از زایمان با ابتلا به عفونت ادراری تفاوت معنیداری وجود ندارد (P> 0/05).
جدول 2: بررسی ارتباط ابتلا به دیابت بارداری با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد بین میزان افسردگی پس از ازیمان با ابتلا به دیابت بارداری تفاوت معنیداری ندارد ( P> 0/05).
جدول 3: بررسی ارتباط ابتلا به فشار خون بارداری با بروز افسردگی پس از زایمان

همچنین یافتههای حاصل از پژوهش نشان داد که ارتباط معناداری میان بروز افسردگی پس از زایمان و فشارخون بارداری وجود ندارد ( P> 0/05 ).
جدول 4: بررسی ارتباط بین ابتلا به بیماری تیروئید در دوران بارداری با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان می دهد که افسردگی پس از زایمان بر اساس ابتلا به تیروئیدیت دوران بارداری تفاوت معنیداری ندارد (p>0/05).
جدول 5: بررسی ارتباط بین سابقه افسردگی بعد از زایمان با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد که افسردگی پس از زایمان بر اساس سابقه افسردگی بعد از زایمان تفاوت معنیداری دارد (p<0/05).
جدول 6: بررسی ارتباط بین سطح حمایت اجتماعی با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد که افسردگی پس از زایمان بر اساس سطح حمایت اجتماعی تفاوت معنیداری دارد (p<0/05).
جدول 7: بررسی ارتباط بین میزان ویتامین دی در دوران بارداری با بروز افسردگی پس از زایمان

در جدول فوق، آزمون کای اسکوئر نشان میدهد که افسردگی پس از زایمان بر اساس میزان ویتامین دی تفاوت معنیداری ندارد (p>0/05).
سطح سرمی ویتامینD در گردش (25OHD) کمتر از ng/ml8 (20nm) کمبود ویتامینD و غلظت بالاتر از این میزان نرمال در نظر گرفته میشد.
بحث
مطالعه حاضر با هدف مقایسهای سطح ویتامین D و عوارض دوران بارداری با بروز افسردگی پس از زایمان انجام شد. نتایج مطالعه حاضر نشان داد که کمبود سطح ویتامین D در طی دوران بارداری، شانس بروز افسردگی را در دوره پس از زایمان افزایش نمیدهد این در حالی است که نتایج حاصل از سایر مطالعات گویای آن است که کمبود سطوح همین ویتامین در دوره پس از زایمان میتواند شانس ابتلا به اختلالات روانشناسی و در رأس آن افسردگی افزایش دهد (37،36). یافتههای بهدست آمده از مطالعهای که توسط مرکز ملی کنترل و پیشگیری از بیماریها در آمریکا صورت گرفت نیز نشان داد که افراد با کمبود ویتامین D در مقایسه با افراد با ویتامین D نرمال، علائم افسردگی بیشتری داشتند (38). همچنین بررسیهای صورت گرفته بر روی ارتباط رژیم غذایی با بیماریهای روانی گویای آن است که کمبود مواد غذایی همچون ویتامینها منجر به افزایش احتمال افسردگی و رفتارهای خودکشی میگردد (40 ،39) از آنجا که بارداری و شیردهی منجر به افت ذخایر بدن میگردد، لذا عدم تأمین این مواد در طی این دوران منجر به افزایش استعداد ابتلا به انواع افسردگی و از آن جمله افسردگی پس از زایمان میگردد (42،41). بنابراین غربالگری سطوح ویتامین دی علاوه بر دوران بارداری میبایست پس از زایمان مورد بررسی قرار گیرد تا در صورت کمبود، مکمل ویتامینی تجویز گردد. اکثریت زنان مبتلا به افسردگی پس از زایمان از سطح حمایت اجتماعی پایینی برخوردار هستند. در همین راستا یافتههای حاصل از مطالعه عابدیان و همکاران (1393) و هانگ و همکاران (2011) نشان داد که بین حمایت اجتماعی و بروز افسردگی پس از زایمان ارتباط معناداری وجود دارد (44، 43). همچنین دادههای حاصل از مطالعه مسعودنیا (1390) نیز نشانگر آن است که میان افسردگی پس از زایمان و حمایت اجتماعی ادراک شده کلی، مؤلفههای حمایت از سوی خانواده، حمایت از سوی دیگران مهم و حمایت از سوی دوستان وجود دارد. بنابراین فقدان یا تضعیف حمایت اجتماعی در فاز اول پس از زایمان یک عامل خطر مهم برای افسردگی بعد از زایمان تلقی میشود (45). همچنین نتایج حاصل از مطالعه شفیعی و همکاران (1397) با عنوان بررسی ارتباط حمایت اجتماعی با افسردگی پس از زایمان در مادران نوزادان نارس نشان داد که میان چهار حیطه حمایت اجتماعی؛ تعداد فرزندان خانواده، شغل همسر، میزان تحصیلات همسر و وضعیت اقتصادی خانواده و افسردگی بعد از زایمان ارتباط معناداری وجود دارد (46). در نهایت یافتههای حاصل از مطالعهای با عنوان پیشبینی افسردگی پس از زایمان در زنان نخستزا: نقش حمایت اجتماعی و نوع زایمان (1397) نیز نشان داد که احتمال بروز افسردگی پس از زایمان در زنان نخستزا پس از زایمان به واسطه کاهش مؤلفههای حمایت اطلاعاتی- هیجانی، حمایت مهربانی و حمایت تعامل اجتماعی مثبت افزایش مییابد. این نتیجه با نتایج حاصل از پژوهش اخیر در زمینه ارتباط بین سطح حمایت اجتماعی و افسردگی پس از زایمان همسو میباشد (47). عدم تعامل مناسب میان منابع حمایت کننده اجتماعی فرد، در نتیجه ایجاد جو نامناسب زمینه بروز اختلالات روانشناختی از جمله افسردگی را فراهم مینماید. یافتههای حاصل از پژوهش نشان میدهد که داشتن سوابق ابتلا به اختلالات روانشناختی و از آن جمله افسردگی دوران بارداری احتمال بروز مجدد آن در بارداریهای آتی و همچنین افسردگی در دوره پس از زایمان را به میزان 3/2برابر افزایش میدهد. در پژوهشهای مشابه یکی از مهمترین عوامل خطر ابتلا به افسردگی پس از زایمان سابقه ابتلا به افسردگی و نیز سابقه ابتلا به افسردگی پس از زایمان در بارداری های پیشین است (49،48). در نهایت یافتههای حاصل از مطالعه عدم وجود ارتباط معنادار میان بارداری عارضهدار (دیابت، تیروئید، فشارخون و عفونت ادراری) با بروز افسردگی پس از زایمان است این در حالی است که نتایج حاصل از مطالعات متعدد بیانگر آن است که ابتلا به برخی از عوارض دوران بارداری با افزایش احتمالی بروز افسردگی پس از زایمان همراه است. در همین رابطه نتایج حاصل از پژوهش بسکابادی و همکاران (1392) نشان داد که که در زنانی که مبتلا به عفونتهای ادراری هستند، زمینهساز افسردگی پس از زایمان است چرا که فرد پس از زایمان بهدنبال ابتلا بهعفونت ادراری نیازمند مصرف طولانی مدت آنتیبیوتیکها و یا حتی دریافت داروها به شکل وریدی میباشد که خود عامل زمینه ساز در اختلال در خواب، تغذیه و فرآیند شیردهی فرد شده و لذا وی را مستعد افسردگی مینماید (50) نتایج حاصل از مطالعات انجام گرفته در زمینه ارتباط بین ابتلا به دیابت بارداری با بروز افسردگی پس از زایمان نشان میدهد که ارتباط معناداری میان این دو متغیر وجود دارد به گونهای که زنان مبتلا به دیابت بارداری در معرض خطر بالای ابتلا به افسردگی پس از زایمان قرار دارند (51،50) در مطالعه لادی و همکاران (2013) ارتباط آماری معنیداری بین دیابت بارداری با افسردگی پس از زایمان یافت شد. در مطالعه مذکور زنان مبتلا به دیابت بارداری 1/14 برابر نسبت به زنان غیر مبتلا به دیابت بارداری در معرض ابتلا به افسردگی پس از زایمان بودند (52). در حقیقت دیابت بارداری با ایجاد اختلال در محور هیپوتالاموس هیپوفیز-آدرنال، تغییرات التهابی و اختلال در نظم سرتونین، زمینه را جهت ابتلاء به افسردگی پس از زایمان فراهم میکند. سیدالشهدایی و همکاران (1393) نشان دادند که افزایش سطوح آنتیبادیهای تیروئید پراکسیداز در دوران بارداری منجر به افزایش احتمال افسردگی پس از زایمان میشود (53). این در حالی است که یافتههای حاصل از مطالعهای با عنوان شیوع افسردگی پس از زایمان و عوامل مرتبط با آن نشانگر عدم وجود ارتباط میان ابتلا به بیماری تیروئید در دوران بارداری با بروز افسردگی پس از زایمان است که همسو با نتایج حاصل از پژوهش حاضر میباشد (54). بهطور کلی، با توجه به نتایج متناقض بهدست آمده از مطالعات مختلف در زمینه ارتباط سطوح ویتامین دی و افسردگی پس از زایمان، لازم است ویژگیها و نوع افسردگی پس از زایمان در بیمارانی با سطوح پایین ویتامین دی در دوران بارداری مورد بررسی قرار گیرد. ارائه این نتیجه میتواند منجر به کاهش بروز افسردگی مجدد در زنان با سوابق افسردگی پس از زایمان و کمبود همزمان سطوح ویتامین دی، از طریق دریافت این مکمل دارویی در بارداری¬های بعدی گردد. همچنین با توجه به آنکه اغلب زنان با عوارض شایع دوران بارداری همچون فشارخون بارداری، بیشتر از سوی خانواده و کادر درمانی مورد توجه و حمایت قرار داشتند لذا میبایست این مسئله بهصورت همزمان با افسردگی مورد بررسی قرارگیرد.
نتیجه گیری
بهطور خلاصه، نتایج این مطالعه نشانگر فقدان ارتباط سطح ویتامین دی دوران بارداری با بروز افسردگی پس از زایمان است بنابراین استفاده عادتی از این شاخص جهت پیشبینی بروز احتمالی افسردگی پس از زایمان ضروری به نظر نمی¬رسد. از سویی دیگر با توجه به ارتباط معنادار سوابق ابتلا به افسردگی در دوران بارداری و کمبود حمایت اجتماعی بر بروز افسردگی پس از زایمان لذا غربالگری این مهم جهت اتخاذ اقدامات حمایتگرانه همچون مشاوره با خانواده جهت پیشگیری از بروز مجدد این عارضه در دوره پس از زایمان ضروری می-باشد.
سپاسگزاری
این مقاله برگرفته از طرح تحقیقاتی دانشگاه علوم پزشکی اصفهان میباشد. نویسندگان بر خود میدانند که از معاونت پژوهشی دانشگاه علوم پزشکی اصفهان و کلیه افرادی که در این پژوهش ایشان را یاری رساندند کمال تشکر و قدردانی را نمایند.
حامی مالی: معاونت پژوهشی دانشگاه علوم پزشکی اصفهان
تعارض در منافع: وجود ندارد.
References:
1- Habibzadeh A, HabibzadeZ. Evaluation of Effective Factors and its Prevalence on Postpartum Depression among Women in the City of Qom. Iran International J Women’s Health and Reproduction Sciences 2016; 4(1): 23-8.
2- CheraghiM, Najafian M, Amoori N, Bazargan A, Cheraghi M, Motaghi M. Risk Factors of Postpartum Depression in Ramhormoz City. J Neuropsychiatryi Neuropsychologia 2015; 10(1): 1-4.
3- Zahra Godarzi, Mahdavi Khairabadi Gh. Prevalence of Ostpartum Depression and its Related Factors in Women in Natanz in 2018. J Qom University of Medical Sci 2020;14 (2): 78-85.
4- Zaki NF, Spence DW, BaHammam AS, Pandi-Perumal SR, Cardinali DP, Brown GM. Chronobiological theories of mood disorder. European archives of psychiatry and clinical neuroscience 2018; 268 (2): 107-18.
5- Winser KL, Celenberg AJ, Leonard H, Zarin D, Frank E. Pharmacologic Treatment of Depression During Pregnancy. JAMA 1999; 282(13): 1264-69.
6- Robert E. Treating Depression in Pregnancy. N Engl J Med1996; 335: 1056-58.
7- Gelder M, Mayou R, Geddes J. OxfordTex book Psychiatry. 3rd ed. America: Oxford medical publication Oxford; 2005: 7.
8- BlochT, Rotenberg N, KorenD, Klein E. Risk Factors for Early Postpartum Depressive Symptoms. General Hospital Psychiatry 2006; 28: 3-8.
9- Dacosta D, Larouche J. Psychosocial Correlate of Pre Partum and Post-Partum Depressed Mood. J Affect Disorders 2000; 59: 31-40.
10- Sajjadi H, Wamqi M, Setareh Forouzan A, Rafiei H, Mohagheghi Kamal H, Nusratabadi M. Systematic Review of Studies Related to Gestational Depression in Iranian Studies (1996-2011). J North Khorasan University of Medical Sciences 2013; 5(2): 530-21.
11- Thompson O, Ajayi I. Prevalence of Antenatal Depression and Associated Risk Factors among Pregnant Women Attending Antenatal Clinics in Abeokuta North Local Government Area, Nigeria. Depress Res Treat 2016; 2016: 1-15.
12- Lara MA, Navarrete L, Nieto L. Prenatal Predictors of Postpartum Depression and Postpartum Depressive Symptoms in Mexican Mothers: A Longitudinal Study. Archives of Women's Mental Health 2016; 19(5): 825-34.
13- Becker M, Weinberger T, Chandy A, Schmukler S. Depression during Pregnancy and Postpartum. Curr Psychiatry Rep 2016; 18(3): 32.
14- BlochT, Rotenberg N, KorenD, Klein E. Risk Factors for Early Postpartum Depressive Symptoms. Gen Hosp Psychiatry 2006; 28(1): 3-8.
15- Azami M, Badfar G, Shohani M, Mansouri A, Soleymani A, Beigom Bigdeli Shamloo M, et al. The Prevalence of Depression in Pregnant Iranian Women: A Systematic Review and Meta-Analysis. Iran J Psychiatry Behav Sci 2018; 12(3): E9975.
16- Kendall-Tackett KA. Depression in New Mothers: Causes, Consequences and Treatment Alternatives. Taylor & Francis. 2nd ed. NY: Routledg: New York; 2009: 215-24.
17- Evans J, Heron J, Patel PR, Wiles N. Depressive Symptoms Durhng Pregnancy and Low Brith Weight at Term. Br J Psychiatry 2007; 19(1): 84-5.
18- Evans J, Heron J, Francomb H, Oke S, Golding J. Cohort Study of Depressed Mood during Pregnancy and after Childbirth. BMJ 2001; 323(7307): 257-60.
19- Li H, Bowen A, Bowen R, Balbuena L, Feng C, Bally J, Muhajarine N. Mood Instability During Pregnancy and Postpartum: A Systematic Review. Arch Women's Ment Health 2020; 23 (1): 29-41.
20- Mahdavi M, Khairabadi GR. Prevalence of Postpartum Depression and Its Related Factors in Women in Natanz City in 1397. J Qom Uni Med Sci 2020; 14(2): 78-85. [Persian]
21- Bennett HA, Taddio A, Koren G, Einarson TR. Prevalance of Depression during Pregnancy. Obstet Gynecol 2004; 103(4): 698-709.
22- Norris S, Norris ML, Sibbald E, Aubry T, Harrison ME, Lafontaine G, et al. Demographic Characteristics Associated with Pregnant and Postpartum Youth Referred for Mental Health Services in a Community Outreach Center. J Can Acad Child Adoles Psychiatry 2016; 25(3): 152-58.
23- Von Websky K, Hasan AA, Reichetzeder C, Tsuprykov O, Hocher B. Impact of Vitamin D on Pregnancy-Related Disorders and on Offspring Outcome. J Steroid Biochem Mol Biol 2018; 180: 51-64.
24- Rostami M, Ramezani Tehrani F, Simber M, Hossein Panah F. The Relationship between Vitamin D Blood Levels in Pregnant Women and Some Pregnancy Outcomes. J Fasa University of Med Sci 1394; 6(1): 1-18.
25- Wang J, Liu N, Sun W, Chen D, Zhao J, Zhang W. Association between Vitamin D Deficiency and Antepartum and Postpartum Depression: A Systematic Review and Meta-Analysis of Longitudinal Studies. Arch Gynecol Obstet 2018; 298(6): 1045-59.
26- Accortt EE, Schetter CD, Peters RM, Cassidy-Bushrow AE. Lower Prenatal Vitamin D Status and Postpartum Depressive Symptomatology in African American Women: Preliminary Evidence for Moderation by Inflammatory Cytokines. Arch Women's Mental Health 2016; 19(2): 373-83.
27- Amini S, Jafarirad S, Amani R. Postpartum Depression and Vitamin D: A Systematic Review. Crit Rev Food Sci Nutr 2019; 59(9): 1514-20.
28- Kaviani H, Ahmadi Abhari A, Nazari H, Hormozi K. Prevalence of Depressive Disorder in Tehran. J Tehran Univ of Medical Sci 2000; 60(5): 393-9. [Persian]
29- Jaafari Z, Farhadi A, Amin Lari F, Mousavi FS, Moltafet H, Dashti E, Marzban M. Prevalence of Depression in Iranian College Students: A Systematic Review and Meta-analysis. Iran J Psychiatry Behav Sci 2021; 15(1): e101524.
30- Ekhlaqi F, Mokhber N, Shakeri MT, Shamsa F. Relationship between Depression, Anxiety, Self-Esteem, Marital Satisfaction And Demographic Factors with Fear of Childbirth in Nulliparous Women. Principles of Mental Health 2012; 14(254): 122-31.
31- Galeshi M, Mirghafourvand M, Abbasnezhad M, Afsari A. Relationship between Postpartum Anxiety and Depression and Marital Satisfaction. J Mazandaran Univ Med Sci 2016; 25(134): 351-6.
32- Salari P. On the relationship between maternal fatigue and postpartum depression. Journal of fundamentals of mental health 2009; 11(44): 11-302.
33- Ahmadi Kani Golzar A, Gholizadeh Z. Iranian Validation of the Edinburgh Postpartum Depression Test for Postpartum Depression Screening. IJPN 1394; 3(3): 1-10. [Persian]
34- Dolatian M, Maziar P, Alavi Majd H, Yazdjerdi M. Survey of Depression after Delivery. Reprod Infertil. 2007; 7(3): 260-8.
35- Nouraldi M. Relationship between Personality Traits, and Social Support, Life Satisfaction and Students' Academic Performance. J Management and educational perspective 2021; 3(2): 99-127. [Persian]
36- Mohammad Dokht Z, Karimi A, Mardanian F. Evaluation of Serum Vitamin D Levels in Women with Postpartum Depression in Isfahan. IJOGI 2018; 21(5): 74-9. [Persian]
37- Kerie S, Menberu M, Niguse W. Prevalence and Associated Factors of Postpartum Depression in Southwest, Ethiopia, 2017: A Cross-Sectional Study. BMC Res Notes 2018; 11(1): 623.
38- Ganji V, Milone C, Cody M, McCarty F, Wang YT. Serum Vitamin D Concentrations are Related to Depressionin Young Adult US Population: The Third National Health and Nutrition Examination Survey. Int Arch Med 2010; 3: 29.
39- Du J, Zhu M, Bao H, Li B, Dong Y, Xiao C. The Role of Nutrients in Protecting Mitochondrial Function and Neurotransmitter Signaling: Implications for the Treatment of Depression, PTSD, and Suicidal Behaviors. Crit Rev Food Sci Nutr 2014; 56(15): 2560-78.
40- Edalati Fard F, Mirghafourvand M, Mohammad Alizadeh Charandabi S, Farshbaf Khalili A. Relationship of Zinc and Magnesium Serum Levels with Postpartum Depression in Tabriz, Iran. Global J Health Sci 2016; 8(11): 120.
41- Wojcicki JM, Heyman MB. Maternal Omega-3 Fatty Acid Supplementation and Risk for Perinatal Maternal Depression. J Matern Fetal Neonatal Med 2011; 24(5): 680-6.
42- Levant B. N-3 (Omega-3) Fatty Acids in Postpartum Depression: Implications for Prevention and Treatment Depress Res Treatment. Depress Res Treat 2011: 2011; 467349.
43- Abedian Z, Soltani N, Mokhber N, Ismaili HA. The Relationship between Social Support and Postpartum Depression in Women with Preeclampsia. Iranian J Obstetrics, Gynecology and Infertility 2014; 17(136): 10-18.
44- Hung CH, Lin CJ, Stocker J, Yu CY. Predctors of Postpartum Stress. J Clin Nurs 2011; 20(5-6): 666-74.
45- Msoudnia E. The Relationship between Perceived Social Support and the Incidence of Postpartum Depression. Iran Journal of Nursing (IJN) 2011; 24(70): 8-18.
46- Shafiee M, Davoodizadeh Jelgeh H, Secretary Fard M, Secretary Fard S, Shafiee M. The Relationship between Social Support and Postpartum Depression in Mothers of Preterm Infants. Tolo Health Monthly 1397; 17(4): 81-93.
47- Pourkhaleghi, Askarizadeh, Fazilatpour. Prediction of Postpartum Depression in Primiparous Women: The Role of Social Support and Type. JHC 2017; 19(1): 18-29.
48- Saei Qara Naz M, Muhaddithi H, Adalat Namoon R. Evaluation of Contributing Factors of Postpartum Depression in Women Referring To Selected Health Centers in Urmia in 2015. Journal of Urmia School of Nursing and Midwifery 2015; 14(11): 918-25.
49- Khorami Rada, Mousavi Lotfi M, Shaouri Bidgoli AR. Prevalence of Postpartum Depression and Its Associated Factors in Qom City. pajoohande 2010; 15(2): 62-6.
50- Baskabadi H, Zakeri Hamidi M, Bagheri F. Comparison of the Consequences of Natural Childbirth and Cesarean Section in Mothers and Infants. J Tehran University of Medical Sciences 2013; 71(12): 807-15.
51- Nehbandani S, Nahidi F, Kariman N, Nasiri M. The Relationship between Gestational Diabetes and Postpartum Depression. J Women, Midwifery and Infertility 2016; 19(7): 18-24.
52- Lady K, Williams C, Hansen W, Epstein R. The Relationship between Gestational Diabetes and Postpartum Depression. Am J Obstet Gynecol 2013; 208(1): S84.
53- Seyedoshohadaie F, Nouroozi Sh, Shahghibi Sh, MohammadBeigi R, SufiZadeh N, Rezaei M. Evaluation of prevalence of Thyroid Peroxidase Antibody and therapeutic effect of levothyroxine on pregnancy outcome in positive antibody pregnant women. Iranian Journal of Obstetrics, Gynecology and Infertility 2014; 17(110): 1-7. [Persian]
54- Mahdavi M, Khairabadi GR. Prevalence of Postpartum Depression and Its Related Factors in Women in Natanz City per Year. J Qom Univ Med Sci 2020; 14(2): 78-85. [Persian]
1- Habibzadeh A, HabibzadeZ. Evaluation of Effective Factors and its Prevalence on Postpartum Depression among Women in the City of Qom. Iran International J Women’s Health and Reproduction Sciences 2016; 4(1): 23-8.
2- CheraghiM, Najafian M, Amoori N, Bazargan A, Cheraghi M, Motaghi M. Risk Factors of Postpartum Depression in Ramhormoz City. J Neuropsychiatryi Neuropsychologia 2015; 10(1): 1-4.
3- Zahra Godarzi, Mahdavi Khairabadi Gh. Prevalence of Ostpartum Depression and its Related Factors in Women in Natanz in 2018. J Qom University of Medical Sci 2020;14 (2): 78-85.
4- Zaki NF, Spence DW, BaHammam AS, Pandi-Perumal SR, Cardinali DP, Brown GM. Chronobiological theories of mood disorder. European archives of psychiatry and clinical neuroscience 2018; 268 (2): 107-18.
5- Winser KL, Celenberg AJ, Leonard H, Zarin D, Frank E. Pharmacologic Treatment of Depression During Pregnancy. JAMA 1999; 282(13): 1264-69.
6- Robert E. Treating Depression in Pregnancy. N Engl J Med1996; 335: 1056-58.
7- Gelder M, Mayou R, Geddes J. OxfordTex book Psychiatry. 3rd ed. America: Oxford medical publication Oxford; 2005: 7.
8- BlochT, Rotenberg N, KorenD, Klein E. Risk Factors for Early Postpartum Depressive Symptoms. General Hospital Psychiatry 2006; 28: 3-8.
9- Dacosta D, Larouche J. Psychosocial Correlate of Pre Partum and Post-Partum Depressed Mood. J Affect Disorders 2000; 59: 31-40.
10- Sajjadi H, Wamqi M, Setareh Forouzan A, Rafiei H, Mohagheghi Kamal H, Nusratabadi M. Systematic Review of Studies Related to Gestational Depression in Iranian Studies (1996-2011). J North Khorasan University of Medical Sciences 2013; 5(2): 530-21.
11- Thompson O, Ajayi I. Prevalence of Antenatal Depression and Associated Risk Factors among Pregnant Women Attending Antenatal Clinics in Abeokuta North Local Government Area, Nigeria. Depress Res Treat 2016; 2016: 1-15.
12- Lara MA, Navarrete L, Nieto L. Prenatal Predictors of Postpartum Depression and Postpartum Depressive Symptoms in Mexican Mothers: A Longitudinal Study. Archives of Women's Mental Health 2016; 19(5): 825-34.
13- Becker M, Weinberger T, Chandy A, Schmukler S. Depression during Pregnancy and Postpartum. Curr Psychiatry Rep 2016; 18(3): 32.
14- BlochT, Rotenberg N, KorenD, Klein E. Risk Factors for Early Postpartum Depressive Symptoms. Gen Hosp Psychiatry 2006; 28(1): 3-8.
15- Azami M, Badfar G, Shohani M, Mansouri A, Soleymani A, Beigom Bigdeli Shamloo M, et al. The Prevalence of Depression in Pregnant Iranian Women: A Systematic Review and Meta-Analysis. Iran J Psychiatry Behav Sci 2018; 12(3): E9975.
16- Kendall-Tackett KA. Depression in New Mothers: Causes, Consequences and Treatment Alternatives. Taylor & Francis. 2nd ed. NY: Routledg: New York; 2009: 215-24.
17- Evans J, Heron J, Patel PR, Wiles N. Depressive Symptoms Durhng Pregnancy and Low Brith Weight at Term. Br J Psychiatry 2007; 19(1): 84-5.
18- Evans J, Heron J, Francomb H, Oke S, Golding J. Cohort Study of Depressed Mood during Pregnancy and after Childbirth. BMJ 2001; 323(7307): 257-60.
19- Li H, Bowen A, Bowen R, Balbuena L, Feng C, Bally J, Muhajarine N. Mood Instability During Pregnancy and Postpartum: A Systematic Review. Arch Women's Ment Health 2020; 23 (1): 29-41.
20- Mahdavi M, Khairabadi GR. Prevalence of Postpartum Depression and Its Related Factors in Women in Natanz City in 1397. J Qom Uni Med Sci 2020; 14(2): 78-85. [Persian]
21- Bennett HA, Taddio A, Koren G, Einarson TR. Prevalance of Depression during Pregnancy. Obstet Gynecol 2004; 103(4): 698-709.
22- Norris S, Norris ML, Sibbald E, Aubry T, Harrison ME, Lafontaine G, et al. Demographic Characteristics Associated with Pregnant and Postpartum Youth Referred for Mental Health Services in a Community Outreach Center. J Can Acad Child Adoles Psychiatry 2016; 25(3): 152-58.
23- Von Websky K, Hasan AA, Reichetzeder C, Tsuprykov O, Hocher B. Impact of Vitamin D on Pregnancy-Related Disorders and on Offspring Outcome. J Steroid Biochem Mol Biol 2018; 180: 51-64.
24- Rostami M, Ramezani Tehrani F, Simber M, Hossein Panah F. The Relationship between Vitamin D Blood Levels in Pregnant Women and Some Pregnancy Outcomes. J Fasa University of Med Sci 1394; 6(1): 1-18.
25- Wang J, Liu N, Sun W, Chen D, Zhao J, Zhang W. Association between Vitamin D Deficiency and Antepartum and Postpartum Depression: A Systematic Review and Meta-Analysis of Longitudinal Studies. Arch Gynecol Obstet 2018; 298(6): 1045-59.
26- Accortt EE, Schetter CD, Peters RM, Cassidy-Bushrow AE. Lower Prenatal Vitamin D Status and Postpartum Depressive Symptomatology in African American Women: Preliminary Evidence for Moderation by Inflammatory Cytokines. Arch Women's Mental Health 2016; 19(2): 373-83.
27- Amini S, Jafarirad S, Amani R. Postpartum Depression and Vitamin D: A Systematic Review. Crit Rev Food Sci Nutr 2019; 59(9): 1514-20.
28- Kaviani H, Ahmadi Abhari A, Nazari H, Hormozi K. Prevalence of Depressive Disorder in Tehran. J Tehran Univ of Medical Sci 2000; 60(5): 393-9. [Persian]
29- Jaafari Z, Farhadi A, Amin Lari F, Mousavi FS, Moltafet H, Dashti E, Marzban M. Prevalence of Depression in Iranian College Students: A Systematic Review and Meta-analysis. Iran J Psychiatry Behav Sci 2021; 15(1): e101524.
30- Ekhlaqi F, Mokhber N, Shakeri MT, Shamsa F. Relationship between Depression, Anxiety, Self-Esteem, Marital Satisfaction And Demographic Factors with Fear of Childbirth in Nulliparous Women. Principles of Mental Health 2012; 14(254): 122-31.
31- Galeshi M, Mirghafourvand M, Abbasnezhad M, Afsari A. Relationship between Postpartum Anxiety and Depression and Marital Satisfaction. J Mazandaran Univ Med Sci 2016; 25(134): 351-6.
32- Salari P. On the relationship between maternal fatigue and postpartum depression. Journal of fundamentals of mental health 2009; 11(44): 11-302.
33- Ahmadi Kani Golzar A, Gholizadeh Z. Iranian Validation of the Edinburgh Postpartum Depression Test for Postpartum Depression Screening. IJPN 1394; 3(3): 1-10. [Persian]
34- Dolatian M, Maziar P, Alavi Majd H, Yazdjerdi M. Survey of Depression after Delivery. Reprod Infertil. 2007; 7(3): 260-8.
35- Nouraldi M. Relationship between Personality Traits, and Social Support, Life Satisfaction and Students' Academic Performance. J Management and educational perspective 2021; 3(2): 99-127. [Persian]
36- Mohammad Dokht Z, Karimi A, Mardanian F. Evaluation of Serum Vitamin D Levels in Women with Postpartum Depression in Isfahan. IJOGI 2018; 21(5): 74-9. [Persian]
37- Kerie S, Menberu M, Niguse W. Prevalence and Associated Factors of Postpartum Depression in Southwest, Ethiopia, 2017: A Cross-Sectional Study. BMC Res Notes 2018; 11(1): 623.
38- Ganji V, Milone C, Cody M, McCarty F, Wang YT. Serum Vitamin D Concentrations are Related to Depressionin Young Adult US Population: The Third National Health and Nutrition Examination Survey. Int Arch Med 2010; 3: 29.
39- Du J, Zhu M, Bao H, Li B, Dong Y, Xiao C. The Role of Nutrients in Protecting Mitochondrial Function and Neurotransmitter Signaling: Implications for the Treatment of Depression, PTSD, and Suicidal Behaviors. Crit Rev Food Sci Nutr 2014; 56(15): 2560-78.
40- Edalati Fard F, Mirghafourvand M, Mohammad Alizadeh Charandabi S, Farshbaf Khalili A. Relationship of Zinc and Magnesium Serum Levels with Postpartum Depression in Tabriz, Iran. Global J Health Sci 2016; 8(11): 120.
41- Wojcicki JM, Heyman MB. Maternal Omega-3 Fatty Acid Supplementation and Risk for Perinatal Maternal Depression. J Matern Fetal Neonatal Med 2011; 24(5): 680-6.
42- Levant B. N-3 (Omega-3) Fatty Acids in Postpartum Depression: Implications for Prevention and Treatment Depress Res Treatment. Depress Res Treat 2011: 2011; 467349.
43- Abedian Z, Soltani N, Mokhber N, Ismaili HA. The Relationship between Social Support and Postpartum Depression in Women with Preeclampsia. Iranian J Obstetrics, Gynecology and Infertility 2014; 17(136): 10-18.
44- Hung CH, Lin CJ, Stocker J, Yu CY. Predctors of Postpartum Stress. J Clin Nurs 2011; 20(5-6): 666-74.
45- Msoudnia E. The Relationship between Perceived Social Support and the Incidence of Postpartum Depression. Iran Journal of Nursing (IJN) 2011; 24(70): 8-18.
46- Shafiee M, Davoodizadeh Jelgeh H, Secretary Fard M, Secretary Fard S, Shafiee M. The Relationship between Social Support and Postpartum Depression in Mothers of Preterm Infants. Tolo Health Monthly 1397; 17(4): 81-93.
47- Pourkhaleghi, Askarizadeh, Fazilatpour. Prediction of Postpartum Depression in Primiparous Women: The Role of Social Support and Type. JHC 2017; 19(1): 18-29.
48- Saei Qara Naz M, Muhaddithi H, Adalat Namoon R. Evaluation of Contributing Factors of Postpartum Depression in Women Referring To Selected Health Centers in Urmia in 2015. Journal of Urmia School of Nursing and Midwifery 2015; 14(11): 918-25.
49- Khorami Rada, Mousavi Lotfi M, Shaouri Bidgoli AR. Prevalence of Postpartum Depression and Its Associated Factors in Qom City. pajoohande 2010; 15(2): 62-6.
50- Baskabadi H, Zakeri Hamidi M, Bagheri F. Comparison of the Consequences of Natural Childbirth and Cesarean Section in Mothers and Infants. J Tehran University of Medical Sciences 2013; 71(12): 807-15.
51- Nehbandani S, Nahidi F, Kariman N, Nasiri M. The Relationship between Gestational Diabetes and Postpartum Depression. J Women, Midwifery and Infertility 2016; 19(7): 18-24.
52- Lady K, Williams C, Hansen W, Epstein R. The Relationship between Gestational Diabetes and Postpartum Depression. Am J Obstet Gynecol 2013; 208(1): S84.
53- Seyedoshohadaie F, Nouroozi Sh, Shahghibi Sh, MohammadBeigi R, SufiZadeh N, Rezaei M. Evaluation of prevalence of Thyroid Peroxidase Antibody and therapeutic effect of levothyroxine on pregnancy outcome in positive antibody pregnant women. Iranian Journal of Obstetrics, Gynecology and Infertility 2014; 17(110): 1-7. [Persian]
54- Mahdavi M, Khairabadi GR. Prevalence of Postpartum Depression and Its Related Factors in Women in Natanz City per Year. J Qom Univ Med Sci 2020; 14(2): 78-85. [Persian]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







