دوره 28، شماره 4 - ( تیر 1399 )
جلد 28 شماره 4 صفحات 2520-2515 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Mali S, Sareban Hassan Abadi M T. Management of Catheter Induced Upper Limb Suppurative Thrombophlebitis in a Patient after Coronary Artery Bypass Graft Surgery: a Case Report. JSSU 2020; 28 (4) :2515-2520
URL: http://jssu.ssu.ac.ir/article-1-5055-fa.html
URL: http://jssu.ssu.ac.ir/article-1-5055-fa.html
مالی شهریار، ساربان حسن آبادی محمد تقی. گزارش یک مورد ترومبوفلبیت چرکی ناشی از کاتتر وریدی در اندام فوقانی بعد از عمل جراحی بای پاس عروق کرونر. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1399; 28 (4) :2515-2520
متن کامل [PDF 511 kb]
(917 دریافت)
| چکیده (HTML) (2806 مشاهده)
متن کامل: (3631 مشاهده)
مقدمه
فلبیت عبارت است از التهاب در وریدی که جهت درمان دارویی کانوله شده است (1) در این حال اگر در اطراف کاتتر لخته ایجاد شده باشد به آن ترمبوفلبیت میگویند (2). این عارضه که در بیماران دارای کاتتر وریدی شایع است (4, 3)، ممکن است همراه با تشکیل لخته در وریدهای عمقی باشد که در این صورت به آن ترومبوفلبیت میگویند (5). شایعترین عوامل دخیل در ایجاد این عارضه شامل: نوع کاتتر؛ مهارت فردی که کاتتر را تعبیه کرده است و مدت زمان باقی ماندن کاتتر در یک محل است (3). همچنین بعضی از داروها چنانچه از وریدهای محیطی به بیمار تزریق شوند؛ ریسک ترومبوفلبیت را بالا میبرند (6). اگر در محل کانولاسیون چرک دیده شود آنرا ترومبوفلبیت چرکی مینامند. ترومبوفلبیت چرکی یک عارضه خطرناک کانولاسیون وریدی است که بدون اقدام جراحی و خارج کردن ورید مبتلا میتواند مرگبار باشد (2).
گزارش مورد
خانم 64 سالهای با شکایت درد قفسه سینه در هنگام تحرک به بیمارستان امام خمینی اهواز مراجعه کرده بود (آنژینپایدار). ریسک فاکتورهای بیمار شامل دیابت کنترل نشده تیب 2 (NIDDM) و هیپرلیپیدمی بودند. بیمار فاقد مشکلات مضعف سیستم ایمنی (مصرف کورتون؛ داروهای کاهنده ایمنی؛ مشکلات خونی) بود. اما وزن بیمار بالا بود (اندکس توده بدنی =28). بیمار تحت آنژیوگرافی قرار گرفت و با تشخیص گرفتگی هر سه عروق کرونر کاندید عمل جراحی بایپاس عروق کرونر شد. جراحی به روش استاندارد و با استفاده از پمپ اکسیژناتور انجام شد. بیمار در مدت بسترس در ICU مشکلی نداشت و در روز سوم بعد از جراحی بهبخش منتقل شد. یک روز بعد (روز چهارم بعد از جراحی) بیمار دچار تبهای متناوب (spiky) و لرز شد. در معاینه یک ناحیه گرم و اریتماتوز در ناحیه بالای ساعد بیمار و محل تعبیه آنژیوکت یافت شد. کاتتر خارج و نوک آن جهت کشت ارسال شد. همچنین از بیمار کشت خون در سه نوبت به فواصل نیم ساعت ارسال شد. دادههای آزمایشگاهی بیمار به جز لکوسیتوز (WBC=21000) نرمال بودند. بر اساس مشاوره عفونی؛ وانکومایسین بهعنوان آنتیبیوتیک امپریکال و همچنین هپارین داخل وریدی در همان روز شروع شد. علیرغم این درمانها تب بیمار کنترل نشد و بیمار توکسیک باقی ماند. در روز ششم بعد از جراحی اریتم در اندام بیمار منتشر شده؛ ورم آن نیز بیشتر شده بود. همچنین آبسههای متعدد زیر جلدی بین 5 تا 15 میلیمتر در ناحیه ساعد و دیستال بازو مشاهده گردید (شکل1و2). جواب کشت خون بیمار که سه روز قبل ارسال شده بود منفی بود اما کشت کاتتر مثبت بود (استافیلوکوک آرئوس). در سونوگرافی داپلر وریدهای عمقی فاقد ترومبوز و دارای فلوی نرمال بودند. بیمار با تشخیص ترومبوفلبیت چرکی بهاتاق عمل منتقل شد. با توجه به چاقی بیمار و بافت زیر جلدی بسیار ضخیم و همچنین ادم شدید اندام؛ به جای اکسیزیون کامل ورید (درمان توصیه شده) که نیاز به یک جراحی تهاجمی داشت تصمیم گرفته شد که در مرحله اول فقط آبسهها تخلیه شوند. لذا با انسیزیونهای نیم تا دو سانتیمتری (حدود 15 برش) اقدام به تخلیه آبسهها شد (شکل3 و 4). همچنین با توجه به جواب کشت و آنتیبیوگرام که جرم مذکور را حساس به وانکومایسین نشان داده بود؛ این دارو ادامه پیدا کرد. زخمها باز نگه داشته شدند که ضمن تداوم درناژ؛ به صورت ثانویه بسته شوند. یک روز بعد از جراحی، شرایط بیمار بهطور واضح رو به بهبود گذاشت؛ بنابراین برای اکسیزیون ورید اقدامی صورت نگرفت. بیمار پس از سه هفته دریافت آنتیبیوتیک وریدی با حال عمومی خوب مرخص شد و برای سه هفته دیگر آنتیبیوتیک خوراکی تجویز شد. بیمار در مدت ترخیص بهصورت سرپایی تا شش ماه بدون ایجاد عارضه پیگیری شد.

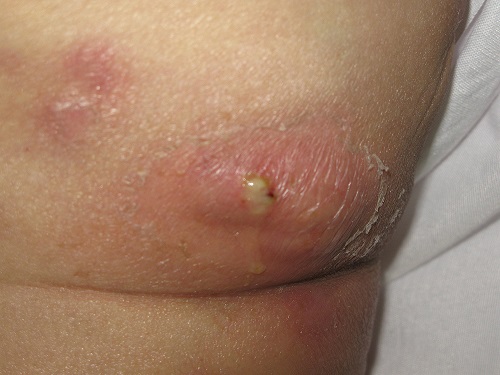
شکل 1: تشکیل آبسههای متعدد شکل 2: آبسه روی بازو
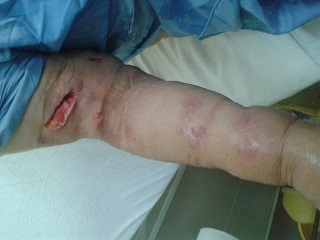

شکل 3: برشهای متعدد جهت درناژ شکل 4: برش روی قسمت پایین بازو جهت درناژ
بحث
شایعترین ارگانیسمهایی که باعث ترومبوفلبت چرکی میشوند شامل استافیلوکوک؛ باسیلهای گرم منفی و کاندیدا هستند (7, 5). تشخیص بر اساس کشت مثبت از خون یا لخته خارج شده از ورید درگیر داده میشود (8). قابل قبولترین درمان برای ترومبوفلبت تجویز آنتیبیوتیک و هپارین وریدی میباشد اما در مواردی که ترومبوفلبت چرکی ایجاد شده باشد؛ درمان تهاجمی شامل جراحی و اکسیزیون کل ورید درگیر است. با توجه به پروتکل بخش جراحی قلب مرکز فوقالذکر، کاتتر ورید مرکزی در هنگام انتقال بیمار از ICU جراحی قلب بهبخش خارج شده و داروهای تزریقی داخل وریدی از طریق یک آنژیوکت ورید محیطی بهبیمار داده میشود. اما نکته قابلتوجه در این بیمار آن بود که رگگیری مجدد از همان وریدی انجام شده بود که پیش از جراحی نیز برای تزریق سرم و آنتیبیوتیک پروفیلاکسی از آن استفاده شده بود. بنابراین هرچند در اکثر موارد ترومبوفلبیت در اطراف کاتترهایی اتفاق میافتد که بهصورت طولانی در یک محل باقی ماندهاند، در این بیمار عامل مهم احتمالی، استفاده از یک ورید برای کانولاسیون مجدد بود. این احتمال وجود دارد که در کانولاسیون اول، در ورید ترومبوز تشکیل شده و در مرتبه دوم دچار عفونت شده باشد. هرچند ترومبوفلبیت چرکی ممکن است منجر به ترومبوز وریدهای عمقی شود اما تشخیص زودهنگام و شروع هپارین وریدی در همه بیماران توصیه میشود. بنابراین هرچند در این بیمار در این بیمار وریدهای عمقی سالم بودند اما هپارین وریدی با دوز درمانی برای ایشان شروع شد.
علیرغم توصیه اکثر منابع بر درمان تهاجمی ترومبوفلبیت چرکی که شامل برش وسیع در اندام و خارج کردن ورید درگیر است؛ در این بیمار با توجه به چاقی و احتمال عوارض بیشتر؛ تصمیم به درمان در دو مرحله گرفته شد به این شکل که در مرحله اول آبسهها تخلیه شوند و در مرحله دوم و پس از بهبود نسبی، اقدام به خارج کردن ورید گردد. اما بعد از تخلیه آبسهها، حال بیمار به سرعت رو به بهبود گذاشت و بههمین دلیل اقدام به جراحی وسیع نشد. بهنظر میرسد ایجاد برشهای متعدد و تخلیه همه آبسهها و همچنین سطح ایمنی بیمار در بهبودی بیمار نقش مهمی داشته است. کمااینکه اگر بیمار به هر دلیل دچار ضعف سیستم ایمنی بود، نیاز بهاکسیزیون ورید اجتنابناپذیر مینمود. در مقالات منتشر شده استفاده از وانکومایسین بهعنوان درمان امپریکال بهعلت شیوع بالای استافیلوکوک مقاوم به متیسیلین توصیه شده است. پوشش آنتیبیوتیکی برای باسیلهای گرم منفی بستگی به دادههای مرکز کنترل عفونت بیمارستان محل مداوا دارد. در بیمارانی که به شدت بدحال و نوتروپنیک هستند نیز ترکیب وانکومایسین با داروهای ضد باسیلهای گرم منفی توصیه میشود (9). در بیمار ما وانکومایسین بنا بهتوصیه متخصص عفونی بهعنوان آنتیبیوتیک امپریکال شروع شد و چون جواب آنتیبیوگرام؛ حساسیت ارکانیسم را به این دارو تایید کرده بود؛ برای سه هفته ادامه پیدا کرد. بعد از آن درمان بیمار با آنتیبیوتیک خوراکی بهمدت سه هفته دیگر نیز بهصورت سرپایی درمان شد. هرچند بعضی از منابع درمان وریدی آنتیبیوتیک را بهمدت سه هفته توصیه میکنند. در مورد داروهای ضد انعقاد نیز تزریق هپارین وریدی در مدت بستری در بیمارستان توصیه شده است اما اگر بیمار دچار عوارضی مانند ترومبوز وریدهای عمقی نشده باشد، داروهای ضد انعقادی خوراکی مانند وارفارین توصیه نمیشود (10).
نتیجه گیری
با توجه به سیر درمانی این بیمار میتوان پیشنهاد نمود که در بیماران چاقی که دچار ترومبوفلبیت چرکی همراه با ادم شدید شدهاند و بیمار فاقد عوامل تضعیف کننده سیستم ایمنی است، در قدم اول اقدام به تخلیه آبسهها از طریق برشهای متعدد نمود. در این صورت بیمار از یک جراحی وسیع برای خارج کردن ورید مبتلا، رهایی مییابد. در چنین مواردی بیمار بایستی مکررا تحت معاینه و پایش از نظر سپسیس یا گسترش موضعی عفونت قرار گیرد و در صورت هر کدام از موارد : عدم کنترل تب، عدم بهبود شرایط عمومی، علایم گسترش عفونت در اندام (مثل پیدا شدن آبسههای جدید) و ادامه لکوسیتوز، درمان تهاجمی به سرعت انجام شود. درمان با هپارین در همه بیماران توصیه میشود و آنتیبیوتیک نیز بایستی بر اساس نتایج آنتیبیوگرام در هر بیمار بر اساس شرایط بالینی تجویز شود. همچنین برای پیشگیری از بروز عارضه ترومبوفلبیت، گذشته از رعایت مواردی چون استریلیته حین رگگیری و جا به جا کردن محل دسترسی ورید؛ بهتر است از وریدهایی که قبلا تحت کانولاسیون بودهاند، حتیالامکان مجدداً رگگیری نشود.
تعارض در منافع: وجود ندارد
فلبیت عبارت است از التهاب در وریدی که جهت درمان دارویی کانوله شده است (1) در این حال اگر در اطراف کاتتر لخته ایجاد شده باشد به آن ترمبوفلبیت میگویند (2). این عارضه که در بیماران دارای کاتتر وریدی شایع است (4, 3)، ممکن است همراه با تشکیل لخته در وریدهای عمقی باشد که در این صورت به آن ترومبوفلبیت میگویند (5). شایعترین عوامل دخیل در ایجاد این عارضه شامل: نوع کاتتر؛ مهارت فردی که کاتتر را تعبیه کرده است و مدت زمان باقی ماندن کاتتر در یک محل است (3). همچنین بعضی از داروها چنانچه از وریدهای محیطی به بیمار تزریق شوند؛ ریسک ترومبوفلبیت را بالا میبرند (6). اگر در محل کانولاسیون چرک دیده شود آنرا ترومبوفلبیت چرکی مینامند. ترومبوفلبیت چرکی یک عارضه خطرناک کانولاسیون وریدی است که بدون اقدام جراحی و خارج کردن ورید مبتلا میتواند مرگبار باشد (2).
گزارش مورد
خانم 64 سالهای با شکایت درد قفسه سینه در هنگام تحرک به بیمارستان امام خمینی اهواز مراجعه کرده بود (آنژینپایدار). ریسک فاکتورهای بیمار شامل دیابت کنترل نشده تیب 2 (NIDDM) و هیپرلیپیدمی بودند. بیمار فاقد مشکلات مضعف سیستم ایمنی (مصرف کورتون؛ داروهای کاهنده ایمنی؛ مشکلات خونی) بود. اما وزن بیمار بالا بود (اندکس توده بدنی =28). بیمار تحت آنژیوگرافی قرار گرفت و با تشخیص گرفتگی هر سه عروق کرونر کاندید عمل جراحی بایپاس عروق کرونر شد. جراحی به روش استاندارد و با استفاده از پمپ اکسیژناتور انجام شد. بیمار در مدت بسترس در ICU مشکلی نداشت و در روز سوم بعد از جراحی بهبخش منتقل شد. یک روز بعد (روز چهارم بعد از جراحی) بیمار دچار تبهای متناوب (spiky) و لرز شد. در معاینه یک ناحیه گرم و اریتماتوز در ناحیه بالای ساعد بیمار و محل تعبیه آنژیوکت یافت شد. کاتتر خارج و نوک آن جهت کشت ارسال شد. همچنین از بیمار کشت خون در سه نوبت به فواصل نیم ساعت ارسال شد. دادههای آزمایشگاهی بیمار به جز لکوسیتوز (WBC=21000) نرمال بودند. بر اساس مشاوره عفونی؛ وانکومایسین بهعنوان آنتیبیوتیک امپریکال و همچنین هپارین داخل وریدی در همان روز شروع شد. علیرغم این درمانها تب بیمار کنترل نشد و بیمار توکسیک باقی ماند. در روز ششم بعد از جراحی اریتم در اندام بیمار منتشر شده؛ ورم آن نیز بیشتر شده بود. همچنین آبسههای متعدد زیر جلدی بین 5 تا 15 میلیمتر در ناحیه ساعد و دیستال بازو مشاهده گردید (شکل1و2). جواب کشت خون بیمار که سه روز قبل ارسال شده بود منفی بود اما کشت کاتتر مثبت بود (استافیلوکوک آرئوس). در سونوگرافی داپلر وریدهای عمقی فاقد ترومبوز و دارای فلوی نرمال بودند. بیمار با تشخیص ترومبوفلبیت چرکی بهاتاق عمل منتقل شد. با توجه به چاقی بیمار و بافت زیر جلدی بسیار ضخیم و همچنین ادم شدید اندام؛ به جای اکسیزیون کامل ورید (درمان توصیه شده) که نیاز به یک جراحی تهاجمی داشت تصمیم گرفته شد که در مرحله اول فقط آبسهها تخلیه شوند. لذا با انسیزیونهای نیم تا دو سانتیمتری (حدود 15 برش) اقدام به تخلیه آبسهها شد (شکل3 و 4). همچنین با توجه به جواب کشت و آنتیبیوگرام که جرم مذکور را حساس به وانکومایسین نشان داده بود؛ این دارو ادامه پیدا کرد. زخمها باز نگه داشته شدند که ضمن تداوم درناژ؛ به صورت ثانویه بسته شوند. یک روز بعد از جراحی، شرایط بیمار بهطور واضح رو به بهبود گذاشت؛ بنابراین برای اکسیزیون ورید اقدامی صورت نگرفت. بیمار پس از سه هفته دریافت آنتیبیوتیک وریدی با حال عمومی خوب مرخص شد و برای سه هفته دیگر آنتیبیوتیک خوراکی تجویز شد. بیمار در مدت ترخیص بهصورت سرپایی تا شش ماه بدون ایجاد عارضه پیگیری شد.


شکل 1: تشکیل آبسههای متعدد شکل 2: آبسه روی بازو


شکل 3: برشهای متعدد جهت درناژ شکل 4: برش روی قسمت پایین بازو جهت درناژ
بحث
شایعترین ارگانیسمهایی که باعث ترومبوفلبت چرکی میشوند شامل استافیلوکوک؛ باسیلهای گرم منفی و کاندیدا هستند (7, 5). تشخیص بر اساس کشت مثبت از خون یا لخته خارج شده از ورید درگیر داده میشود (8). قابل قبولترین درمان برای ترومبوفلبت تجویز آنتیبیوتیک و هپارین وریدی میباشد اما در مواردی که ترومبوفلبت چرکی ایجاد شده باشد؛ درمان تهاجمی شامل جراحی و اکسیزیون کل ورید درگیر است. با توجه به پروتکل بخش جراحی قلب مرکز فوقالذکر، کاتتر ورید مرکزی در هنگام انتقال بیمار از ICU جراحی قلب بهبخش خارج شده و داروهای تزریقی داخل وریدی از طریق یک آنژیوکت ورید محیطی بهبیمار داده میشود. اما نکته قابلتوجه در این بیمار آن بود که رگگیری مجدد از همان وریدی انجام شده بود که پیش از جراحی نیز برای تزریق سرم و آنتیبیوتیک پروفیلاکسی از آن استفاده شده بود. بنابراین هرچند در اکثر موارد ترومبوفلبیت در اطراف کاتترهایی اتفاق میافتد که بهصورت طولانی در یک محل باقی ماندهاند، در این بیمار عامل مهم احتمالی، استفاده از یک ورید برای کانولاسیون مجدد بود. این احتمال وجود دارد که در کانولاسیون اول، در ورید ترومبوز تشکیل شده و در مرتبه دوم دچار عفونت شده باشد. هرچند ترومبوفلبیت چرکی ممکن است منجر به ترومبوز وریدهای عمقی شود اما تشخیص زودهنگام و شروع هپارین وریدی در همه بیماران توصیه میشود. بنابراین هرچند در این بیمار در این بیمار وریدهای عمقی سالم بودند اما هپارین وریدی با دوز درمانی برای ایشان شروع شد.
علیرغم توصیه اکثر منابع بر درمان تهاجمی ترومبوفلبیت چرکی که شامل برش وسیع در اندام و خارج کردن ورید درگیر است؛ در این بیمار با توجه به چاقی و احتمال عوارض بیشتر؛ تصمیم به درمان در دو مرحله گرفته شد به این شکل که در مرحله اول آبسهها تخلیه شوند و در مرحله دوم و پس از بهبود نسبی، اقدام به خارج کردن ورید گردد. اما بعد از تخلیه آبسهها، حال بیمار به سرعت رو به بهبود گذاشت و بههمین دلیل اقدام به جراحی وسیع نشد. بهنظر میرسد ایجاد برشهای متعدد و تخلیه همه آبسهها و همچنین سطح ایمنی بیمار در بهبودی بیمار نقش مهمی داشته است. کمااینکه اگر بیمار به هر دلیل دچار ضعف سیستم ایمنی بود، نیاز بهاکسیزیون ورید اجتنابناپذیر مینمود. در مقالات منتشر شده استفاده از وانکومایسین بهعنوان درمان امپریکال بهعلت شیوع بالای استافیلوکوک مقاوم به متیسیلین توصیه شده است. پوشش آنتیبیوتیکی برای باسیلهای گرم منفی بستگی به دادههای مرکز کنترل عفونت بیمارستان محل مداوا دارد. در بیمارانی که به شدت بدحال و نوتروپنیک هستند نیز ترکیب وانکومایسین با داروهای ضد باسیلهای گرم منفی توصیه میشود (9). در بیمار ما وانکومایسین بنا بهتوصیه متخصص عفونی بهعنوان آنتیبیوتیک امپریکال شروع شد و چون جواب آنتیبیوگرام؛ حساسیت ارکانیسم را به این دارو تایید کرده بود؛ برای سه هفته ادامه پیدا کرد. بعد از آن درمان بیمار با آنتیبیوتیک خوراکی بهمدت سه هفته دیگر نیز بهصورت سرپایی درمان شد. هرچند بعضی از منابع درمان وریدی آنتیبیوتیک را بهمدت سه هفته توصیه میکنند. در مورد داروهای ضد انعقاد نیز تزریق هپارین وریدی در مدت بستری در بیمارستان توصیه شده است اما اگر بیمار دچار عوارضی مانند ترومبوز وریدهای عمقی نشده باشد، داروهای ضد انعقادی خوراکی مانند وارفارین توصیه نمیشود (10).
نتیجه گیری
با توجه به سیر درمانی این بیمار میتوان پیشنهاد نمود که در بیماران چاقی که دچار ترومبوفلبیت چرکی همراه با ادم شدید شدهاند و بیمار فاقد عوامل تضعیف کننده سیستم ایمنی است، در قدم اول اقدام به تخلیه آبسهها از طریق برشهای متعدد نمود. در این صورت بیمار از یک جراحی وسیع برای خارج کردن ورید مبتلا، رهایی مییابد. در چنین مواردی بیمار بایستی مکررا تحت معاینه و پایش از نظر سپسیس یا گسترش موضعی عفونت قرار گیرد و در صورت هر کدام از موارد : عدم کنترل تب، عدم بهبود شرایط عمومی، علایم گسترش عفونت در اندام (مثل پیدا شدن آبسههای جدید) و ادامه لکوسیتوز، درمان تهاجمی به سرعت انجام شود. درمان با هپارین در همه بیماران توصیه میشود و آنتیبیوتیک نیز بایستی بر اساس نتایج آنتیبیوگرام در هر بیمار بر اساس شرایط بالینی تجویز شود. همچنین برای پیشگیری از بروز عارضه ترومبوفلبیت، گذشته از رعایت مواردی چون استریلیته حین رگگیری و جا به جا کردن محل دسترسی ورید؛ بهتر است از وریدهایی که قبلا تحت کانولاسیون بودهاند، حتیالامکان مجدداً رگگیری نشود.
تعارض در منافع: وجود ندارد
References:
1-May J, Murchan P, MacFie J, Sedman P, Donat R, Palmer D, et al. Prospective Study of the Aetiology of Infusion Phlebitis and Line Failure during Peripheral Parenteral Nutrition. Br J Surg 1996; 83(8): 1091-4.
2-Gaukroger PB, Roberts JG, Manners TA. Infusion Thrombophlebitis: A Prospective Comparison of 645 Vialon and Teflon Cannulae in Anaesthetic and Postoperative Use. Anaesth Intensive Care 1988; 16(3): 265-71.
3-Panadero A, Iohom G, Taj J, Mackay N, Shorten G. A Dedicated Intravenous Cannula for Postoperative Use Effect on Incidence and Severity of Phlebitis. Anaesthesia 2002; 57(9): 921-5.
4-Tagalakis V, Kahn SR, Libman M, Blostein M. The Epidemiology of Peripheral Vein Infusion Thrombophlebitis: A Critical Review. Am J Med 2002; 113(2): 146-51.
5-Garcia E, Granier I, Geissler A, Boespflug MD, Magnan PE, Durand-Gasselin J. Surgical Management of Candida Suppurative Thrombophlebitis of Superior Vena Cava after Central Venous Catheterization. Intensive care med 1997; 23(9): 1002-4.
6-Aljitawi O, Shabaneh B, Whitaker J. Bilateral Upper Extremity Thrombophlebitis Related to Intravenous Amiodarone: A Case Report. South Med J 2005; 98(8): 814-7.
7-Mermel LA, Farr BM, Sherertz RJ, Raad II, O'Grady N, Harris JS, et al. Guidelines for the Management of Intravascular Catheter-Related Infections. Infect Control Hosp Epidemiol 2001; 22(4): 222-42.
8-Mertz D, Khanlari B, Viktorin N, Battega M, Fluckiger U. Less than 28 Days of Intravenous Antibiotic Treatment is Sufficient for Suppurative Thrombophlebitis in Injection Drug Users. Clin Infect Dis 2008; 46(5): 741-4.
9-Mermel LA, Allon M, Bouza E, Craven DE, Flynn P, O'Grady NP, et al. Clinical Practice Guidelines for the Diagnosis and Management of Intravascular Catheter-Related Infection: 2009 Update by the Infectious Diseases Society of America. Clin Infect Dis 2009; 49(1): 1-45.
10-Falagas ME, Vardakas KZ, Athanasiou S. Intravenous Heparin in Combination with Antibiotics for the Treatment of Deep Vein Septic Thrombophlebitis: A Systematic Review. Eur J Pharmacol 2007; 557(2-3): 93-8.
1-May J, Murchan P, MacFie J, Sedman P, Donat R, Palmer D, et al. Prospective Study of the Aetiology of Infusion Phlebitis and Line Failure during Peripheral Parenteral Nutrition. Br J Surg 1996; 83(8): 1091-4.
2-Gaukroger PB, Roberts JG, Manners TA. Infusion Thrombophlebitis: A Prospective Comparison of 645 Vialon and Teflon Cannulae in Anaesthetic and Postoperative Use. Anaesth Intensive Care 1988; 16(3): 265-71.
3-Panadero A, Iohom G, Taj J, Mackay N, Shorten G. A Dedicated Intravenous Cannula for Postoperative Use Effect on Incidence and Severity of Phlebitis. Anaesthesia 2002; 57(9): 921-5.
4-Tagalakis V, Kahn SR, Libman M, Blostein M. The Epidemiology of Peripheral Vein Infusion Thrombophlebitis: A Critical Review. Am J Med 2002; 113(2): 146-51.
5-Garcia E, Granier I, Geissler A, Boespflug MD, Magnan PE, Durand-Gasselin J. Surgical Management of Candida Suppurative Thrombophlebitis of Superior Vena Cava after Central Venous Catheterization. Intensive care med 1997; 23(9): 1002-4.
6-Aljitawi O, Shabaneh B, Whitaker J. Bilateral Upper Extremity Thrombophlebitis Related to Intravenous Amiodarone: A Case Report. South Med J 2005; 98(8): 814-7.
7-Mermel LA, Farr BM, Sherertz RJ, Raad II, O'Grady N, Harris JS, et al. Guidelines for the Management of Intravascular Catheter-Related Infections. Infect Control Hosp Epidemiol 2001; 22(4): 222-42.
8-Mertz D, Khanlari B, Viktorin N, Battega M, Fluckiger U. Less than 28 Days of Intravenous Antibiotic Treatment is Sufficient for Suppurative Thrombophlebitis in Injection Drug Users. Clin Infect Dis 2008; 46(5): 741-4.
9-Mermel LA, Allon M, Bouza E, Craven DE, Flynn P, O'Grady NP, et al. Clinical Practice Guidelines for the Diagnosis and Management of Intravascular Catheter-Related Infection: 2009 Update by the Infectious Diseases Society of America. Clin Infect Dis 2009; 49(1): 1-45.
10-Falagas ME, Vardakas KZ, Athanasiou S. Intravenous Heparin in Combination with Antibiotics for the Treatment of Deep Vein Septic Thrombophlebitis: A Systematic Review. Eur J Pharmacol 2007; 557(2-3): 93-8.
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







