دوره 28، شماره 9 - ( آذر 1399 )
جلد 28 شماره 9 صفحات 3066-3056 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Fallah R, Asadi M J, Nafisi Moghadam R, Ahrar Yazdi M H. Evaluation of Brain Magnetic Resonance Imaging (MRI) Findings of Neonates with Clinical Seizure Admitted to Yazd Shahid Sadoughi Hospital and its Effect on Diagnostic and Therapeutic Interventions of Newborns from 2015-2016. JSSU 2020; 28 (9) :3056-3066
URL: http://jssu.ssu.ac.ir/article-1-4751-fa.html
URL: http://jssu.ssu.ac.ir/article-1-4751-fa.html
فلاح راضیه، اسدی محمدجواد، نفیسیمقدم رضا، احرار یزدی محمدحسین. بررسی یافتههای تصویربرداری رزونانس مغناطیسی (MRI ) نوزادان با تشنج بستری شده در بیمارستان شهید صدوقی یزد و تاثیر آن بر مداخلههای تشخیصی درمانی نوزاد از سال 1394 الی 1397. مجله علمي پژوهشي دانشگاه علوم پزشكي شهید صدوقی يزد. 1399; 28 (9) :3056-3066
متن کامل [PDF 878 kb]
(508 دریافت)
| چکیده (HTML) (1798 مشاهده)
متن کامل: (7533 مشاهده)
مقدمه
تشنج شایعترین علامت اختلال عملکرد عصبی در دوران نوزادی میباشد و میزان مرگ و میر و عوارض نورولوژیک بعدی در نوزادانی که بهعلت تشنج بستری شدهاند ، قابلتوجه میباشد (1). میزان بروز تشنج در دوره نوزادی از هر دوره دیگری در زندگی بالاتر است و بروز تشنج نوزادی 3/5-0/15 در هر هزار تولد زنده در سال گزارش شده است (2). شایعترین شکل تشنج در نوزادان، تشنجات نامحسوس (subtle)، میباشد که بهصورت انحراف چشم گذرا، نیستاگموس، پلک زدن، حرکات دهان، حرکات غیرطبیعی اندام¬ها (حرکات شبیه پارو زدن، شناکردن، دوچرخهسواری، رکاب زدن و قدم زدن)، تغییر ضربان قلب، حملات افزایش فشار خون و وقفه تنفسی میباشد (3). اولین قدم در برخورد با نوزاد مبتلا به تشنج، تشخیص و درمان علت زمینهای است که می توان با تشخیص و درمان به موقع از بسیاری از معلولیتهای جسمی و ذهنی دراز مدت و تغییرات بازگشتناپذیر در سیستم عصبی در آینده جلوگیری کرد (4). گرفتن تاریخچه و انجام معاینه فیزیکی دقیق از ابزارهای مهم تشخیص علت تشنج میباشد. باید سریعاً نمونه خون جهت اندازهگیری سطح گلوکز، کلسیم، منیزیوم، الکترولیتها و نیتروژن اوره گرفته شود و هیپوگلیسمی و مننژیت باکتریال رد شود. توصیه میشود که تصویربرداری مغز برای تمام نوزادان مبتلا به تشنج که تشنج آنها با اختلالات گلوکز، کلسیم یا الکترولیتهای سرم توجیه نمیشود، انجام شود (3،4). تصویربرداری رزونانس مغناطیسی (MRI) مغز برای شناسایی آسیب زمینهای مغزی که میتواند منجر به تشنج شود و یا اختلالات تکاملی، ضروری هست و به علت نداشتن اشعه ایکس و نشان دادن دقیق آناتومی مغز و پاتولوژیهای موجود در سیستم عصبی مرکزی، روش تصویربرداری ارجح میباشد و از طرف دیگر یافتههای تصویر برداری مغز (Neuroimaging) میتواند در پیشگویی سرانجام نورولوژیک کودک موثر باشد (4،5). سونوگرافی مغز بهعنوان روشی که در کنار بستر مریض قابل انجام میباشد در اکثر مراکز درمانی موجود هست و بهعنوان اولین ارزیابی سریع نوزادان بیمار برای شناسایی ضایعات فضاگیر بزرگ مغز نظیر خونریزی، مالفورماسیون شریانی وریدی و یا هیدروسفالی میتواند مورد استفاده قرار گیرد اما قادر نیست که آسیب هیپوکسیک ایسکمیک موضعی یا گلوبال بهخصوص در روزهای بعد از تشنج را نشان دهد. سیتیاسکن با توجه به در معرض اشعه یونیزان قرار گرفتن نوزاد و وضوح کمتر تصاویر نسبت به MRI توصیه نمیشود (5)Weeke. و همکاران ، توصیه میکنند که در نوزادان با تشنج ،پروتکل استانداردMRI مغز باید شامل T1W با نمای ساژیتال ، T2W با نمای ساژیتال اگزیال و کرونال و نیزdiffusion-weighted imaging از جمله apparent diffusion coefficient (ADC) mapping باشد و بهتر است که درطی هفته اول بعد از تشنج صورت گیرد. (2) بسته به تشخیصهای افتراقی و یا یافتههای MRI بدون تزریق مغز ممکن است علاوه بر پروتکل استاندارد، تصویربرداریهای دیگری نظیر MRI با تزریق، ( magnetic resonance angiography (MRA، Magnetic resonance venography (MRV)،proton magnetic resonance spectroscopy (MRS) و یا susceptibility-weighted imaging (SWI) لازم باشد. (1) بیمارستان شهید صدوقی یزد به عنوان بزرگترین مرکز آموزشی درمانی دانشگاه علوم پزشکی شهید صدوقی قبلاً فاقد دستگاه MRI بود و تا قبل از آن مجبور به استفاده از سیتیاسکن مغز در ارزیابی نوزادان با تشنج بودیم که در مطالعه فلاح و همکاران، فراوانی سیتیاسکن مغز غیرطبیعی در نوزادانی که تشنج فوکال ویا هیپوکسی موقع زایمان داشتند و در نوزادانی که در کمتر از 72 ساعت از تولد تشنج کرده بودند، بیشتر بود. (6) با توجه به راهاندازی دستگاه MRI بیمارستان شهید صدوقی یزد از آذر 1389 و استفاده از آن بهعنوان یک ابزار تشخیصی مفید در ارزیابی مشکلات نورولوژیک نوزادان و شیرخواران و از آنجاییکه مطالعات کمی درباره بررسی یافتههای MRI مغز نوزادان با تشنج در ایران صورت گرفته است و تاکنون مطالعه مشابهی در یزد صورت نگرفته است، این مطالعه بهمنظور بررسی یافتههای MRI نوزادان با تشنج کلینیکی بستری شده در بیمارستان شهید صدوقی و تاثیر آن بر تغییر در مداخلات تشخیصی درمانی نوزاد صورت گرفت.
روش بررسی
در یک مطالعه توصیفی گذشتهنگر، پرونده طبی کلیه نوزادان (سن زیریک ماه) که بر اساس شرح حال، معاینه فیزیکی و قضاوت بالینی متخصص کودکان، فوق تخصص نوزادان و یا فوق تخصص اعصاب کودکان، تشنج کلینیکی داشتهاند و در بخش مراقبتهای ویژه نوزادان و یا بخش کودکان بیمارستان شهید صدوقی یزد بستری شده بودند و برای یافتن علت تشنج در آنها بررسیهای آزمایشگاهی و نیز MRI بدون تزریق مغز انجام شده بود، بررسی شد. حجم نمونه با در نظر گرفتن سطح اطمینان 95% و توان آزمون 80% و خطای تیپ یک (آلفا) برابر 5% وP (نسبت نوزادان با تشنج که MRI غیرطبیعی دارند) برابر50 درصد براساس مطالعات قبلی و مقدار d یا نسبت معمـولاً خطا برابر ده درصد، حدود شصت نوزاد تعیین شد. ابتدا جهت کسب اجازه برای دستیابی به پروندهای بیماران، طی مکاتبات اداری موافقت ریاست بیمارستان گرفته شد و سپس با مراجعه کارورز مجری طرح به بایگانی بیمارستان شهید صدوقی یزد، پرونده کلیه نوزادان (سن کمتر از یک ماه) که با تشخیص تشنج از شهریور 1397 و قبل از آن دربخش مراقبتهای ویژه نوزادان یا بخش کودکان بیمارستان شهید صدوقی یزد بستری شده بودند مورد بررسی قرار گرفت. نمونهگیری به صورت غیر تصادفی آسان تا تکمیل حجم نمونه صورت گرفت. با بررسی پروندهها اطلاعات راجع به متغیرهای تحقیق که شامل جنس، سن، وزن، اندازه دور سر، نحوه زایمان، نوع و تیپ تشنج، سابقه هیپوکسی موقع زایمان، سابقه زردی نوزادی، سابقه خانوادگی صرع، نتیجه نوار مغز (EEG یا الکتروانسفالوگرافی) در صورت انجام، تشخیص نهایی و گزارش نتیجه MRI بود، استخراج و جمعآوری شد و در پرسشنامه وارد گردید. لازم به ذکر است که یافتههای MRI بر اساس گزارش رادیولوژیست که در پرونده طبی نوزاد ثبت شده بود، مورد بررسی قرار گرفت. دستگاه MRI این مرکز Magnetom Avanto 1.5T magnetic resonance scanner و ساخت کارخانه Siemens در سال 2010 میباشد. پروتکل MRI مغز بدون تزریق این مرکز شامل T1 weighted با نمای ساژیتال، T2 weighted با نمای ساژیتال اگزیال و کرونال و نیز سکونس Fluid Attenuation Inversion Recovery (FLAIR) میباشد.
تجزیه و تحلیل آماری
اطلاعات در محیط نرمافزارSPSS:version 16 به کامپیوتر وارد شده، شاخصها و جداول مورد نیاز تهیه و از آزمون آماری Fisher exact test و کایاسکوار برای تعیین رابطه بین متغیرهای کیفی و از آزمون تی تست مستقل برای مقایسه میانگین¬ها در دو گروه استفاده شد.
ملاحظات اخلاقی
پروپوزال این تحقیق توسط دانشگاه علوم پزشکی شهید صدوقی یزد تایید شد .(کد اخلاق IR.SSU.MEDICINE.REC.1396.297).
نتایج
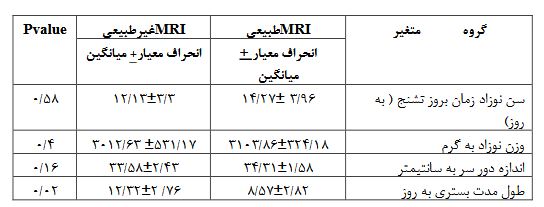
پرونده 63 نوزاد شامل 25 دختر (40%) و 38 پسر (60%) که بهعلت تشنج در بخش مراقبتهای ویژه نوزادان یا بخش کودکان بستری شده بودند و برای آنها MRI انجام شده بود، مورد بررسی قرار گرفت. نحوه زایمان در37 نوزاد (58/7 %) واژینال و در 26 نفر (41/3%) سزارین بود. ده نوزاد (16%) در 24 ساعت اول، 13 نوزاد (20%) در 72 ساعت اول و نه نوزاد (1%) در روز 7-۴ تولد و ۳۱ نوزاد (50%) نیز بعداز هفته اول تشنج کرده بودند. 13نوزاد (20%) نارس یا premature (سن حاملگی زیر 37 هفته) و 50 نفر (80%) رسیده یا term بودند. شش نوزاد (9/5درصد) وزن کمتراز 2500 گرم (low Birth Weight ) داشتند شایعترین نوع تشنج، تونیک بود که در 23نوزاد (36/5 %) دیده شد و بعد از آن بهترتیب subtle در 17نوزاد (27%)، کلونیک در 9نوزاد (14/5%) و میوکلونیک و آتونیک هر کدام در هفت نوزاد (11%) بود. تیپ تشنج در 47 نوزاد (75%) به صورت جنرالیزه، در 13 نوزاد ( 20%) به صورت فوکال و در 3 نفر (5%) مولتی فوکال بود .از آنجایی که گرفتن نوار مغز در بیمارستان شهید صدوقی بهعلت نداشتن کلاه مخصوص نوار مغز سایز نوزاد، مقدور نمیباشد لذا نوار مغز فقط در 39 نوزاد که از مطب فوق تخصصین اعصاب اطفال به این مرکز فرستاده شده بودند، انجام شده بود که نوار مغز در16 نوزاد طبیعی، 9 نفر غیرطبیعی غیراختصاصی و 10 نوزاد غیرطبیعی صرعی گزارش شده بود. از 63 نوزادی که بهعلت تشنج برای آنها MRI بدون تزریق مغز انجام شده بود، 44نفر (70%) MRI طبیعی و 19 نوزاد (30%) MRI غیرطبیعی داشتند. جدول 1 توزیع فراوانی انواع یافتههای غیرطبیعی MRI نوزادان بستری شده با تشنج را نشان میدهد که شایعترین یافته غیرطبیعی، دیسژنزی مغز در پنج نوزاد و بعد از آن آتروفی مغز در چهار نفر بود. بر اساس جواب MRI در چهار نوزاد (6/3%) تغییر در مداخله درمانی صورت گرفت که دو نوزاد هیدروسفالی و دو مورد خونریزی مغزی بود که مشاوره جراحی اعصاب انجام شد. بر اساس جواب MRI در 19نوزاد (30درصد) تغییر در مداخلات تشخیصی صورت گرفت که همگی بیمارانی بودند که بعد از رویت MRI با توجه به طبیعی بودن یا درگیری گانگلیای بازال، با شک به اختلال متابولیسم مادرزادی در جهت پیدا کردن علت تشنج برای آنها آزمایشات متابولیک درخواست شد. جدول 2، توزیع فراوانی اتیولوژی تشنج نوزادی را نشان میدهد که شایعترین علت هیپوکسی موقع تولد در 22 نوزاد (35%) و بعدازآن Sepsis و مننژیت در16 نفر (26%) مشخصات موقع تولد نوزاد در جدول 3 نشان داده شده است که با آزمون کایاسکوار، اختلاف معنیدار بین نتیجه MRI مغز براساس جنس نوزاد، سابقه هیپوکسی موقع زایمان، سابقه ایکتر نوزادی،کم وزن بودن نوزاد موقع تولد، وضعیت نوزاد بر اساس سن حاملگی (نارس و ترم) و قرابت والدین وجود نداشت اما فراوانی MRI غیرطبیعی در نوزادانی که بهروش سزارین بهدنیا آمده بودند، بیشتر بود. توزیع فراوانی نتیجه MRI مغز بر حسب مشخصات تشنج نوزاد، نتیجه نوار مغز و سابقه خانوادگی صرع در جدول 4 نشان داده شده است که با آزمون کای اسکوار، اختلاف معنیداری بین نتیجه MRI مغز براساس سن بروز تشنج، تیپ تشنج، و سابقه خانوادگی صرع وجود ندارد اما فراوانی MRI غیرطبیعی در تشنج فوکال بیشتر از جنرالیزه بود و فراوانی MRIغیرطبیعی در نوزادانی که نوار مغزشان امواج صرعی نشان داد نیز بیشتر بود. جدول 5، مقایسه میانگین سن نوزاد، وزن نوزاد، اندازه دور سر و طول مدت بستری را در دو گروه MRIطبیعی و غیرطبیعی نشان میدهد که آزمون تی تست مستقل نشان داد که میانگین سن نوزاد، وزن نوزاد و اندازه دور سر در دو گروه یکسان میباشد اما میانگین طول مدت بستری در نوزادانی که MRI غیرطبیعی داشتند، بیشتر بود.
جدول 1: توزیع فراوانی انواع یافته های غیر طبیعی MRI بدون تزریق مغز نوزادان بستری شده با تشنج
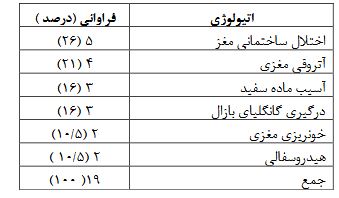
جدول 2: توزیع فراوانی اتیولوژی تشنج در نوزادان بررسی شده
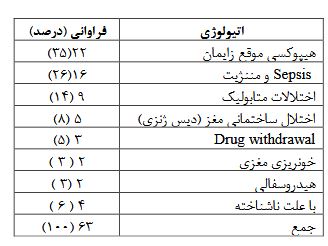
جدول 3: توزیع فراوانی نتیجه¬ MRI بدون تزریق مغز نوزاد ان با تشنج بر حسب مشخصات موقع تولد نوزاد
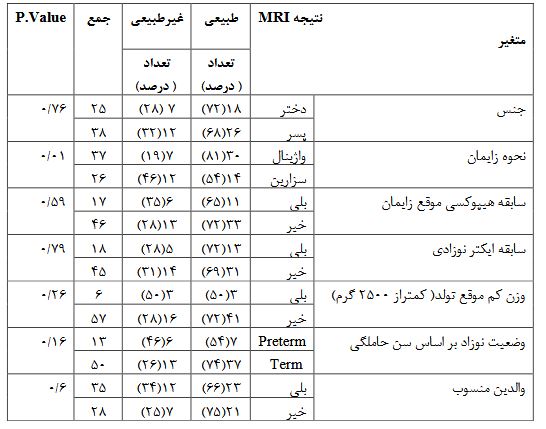
جدول 4: توزیع فراوانی نتیجه MRI بدون تزریق مغز نوزادان با تشنج بر حسب مشخصات تشنج نوزاد، نتیجه نوار مغز و سابقه خانوادگی صرع
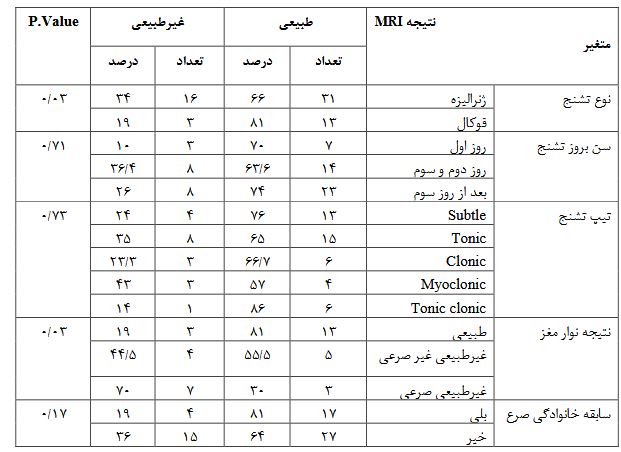
جدول 5: مقایسه میانگین سن نوزاد ، وزن نوزاد، اندازه دور سر و طول مدت بستری در دو گروه MRI طبیعی و غیرطبیعی
بحث
اهمیت neuroimaging در تشنج نوزادی و استفاده از تکنیکهای جدید MRI برای یافتن اتیولوژی تشنج و پیشگویی کردن پیشآگهی نوزاد تاکید شده است و MRI بهعنوان تصویربرداری ارجح و با حساسیت بیشتر ذکر شده است. (7،8) مطالعه حاضر بهمنظور بررسی یافتههای MRI مغز بدون تزریق نوزادان بستری شده با تشنج صورت گرفت. در این مطالعه حاضر فراوانی بروز تشنج در پسران بیشتر از دختران بود که نتیجه مشابه چند مطالعه دیگر بود (15-9). دراین مطالعه،80% از نوزادانی که بهعلت تشنج بستری شده بودند، term و 20% premature (سن حاملگی زیر 37 هفته) بودند که نتیجه درست مشابه مطالعه در بیمارستان مفید تهران (15) و چند مطالعه دیگراست (9،11،14) اما در مطالعه فرهادی و همکاران فراوانی تشنج در نوزادان رسیده و نارس تقریباً برابر (16) و در مطالعه هند (17) و صادقیان در ایران (۱۱) بروز تشنج در نوزادان premature بیشتر از نوزادان ترم بود. در مطالعه حاضر شایعترین نوع تشنج، تونیک در36/5% و بعد بهترتیب subtle در 27% و کلونیک در 14/5% بود اما در مطالعه کاشان شایعترین نوع تشنج کلونیک (60%) و بعد تونیک بود (10) و در مطالعه سبزهای شایعترین نوع تشنج subtle (38/2 درصد) و بعد تونیک بود (9) و در مطالعه فرهادی شایعترین نوع تشنج کلونیک بود (16) و در مطالعه نعمتی شایعترین نوع کلونیک مولتیفوکال در 45% و بعد به ترتیب تونیک و کلونیک فوکال بود (15). در مطالعه همدان 18-شایعترین نوع تشنج subtle (39/7%) گزارش شده است (18). در مطالعه Holandaدر برزیل شایعترین نوع تشنج در نوزادان رسیده subtle و در نوزادان نارس کلونیک بوده (19) و در مطالعه در پاکستان شایعترین نوع تشنج تونیک کلونیک و بعد کلونیک بوده است (20). در مورد اتیولوژی تشنج نوزادی، در نوزادان ترم شایعترین علت تشنج بهترتیب انسفالوپاتی هیپوکسیک ایسکمیک، ایسکمی موضعی (stroke)، اختلال ساختمانی مغز و اختلالات متابولیک و در نوزادان نارس شایعترین علت تشنج خونریزی داخل بطنی و بعد از آن عفونتها ذکر شده است (21). در این مطالعه که ۱3 نوزاد نارس و ۵0 نفر رسیده یا term بررسی شدند، شایعترین علت تشنج نوزادی، انسفالوپاتی هیپوکسیک ایسکمیک در 35% و بعد بهترتیب Sepsis و مننژیت در 26% و اختلالات متابولیک در 14% بود. در مطالعه مویدی در بندرعباس شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 36/4% و بعد عفونت در19% و اختلالات متابولیک و اختلال متابولیسم مادرزادی7/3% بود. (14) در مطالعه کاشان شایعترین علت تشنج انسفالوپاتی هیپوکسیک ایسکمیک در 36% و بعد هیپوناترمی در 12% و هیپوگلیسمی و خونریزی داخل جمجمهای 11% بود. (10) در مطالعه بیمارستان مفید تهران شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 24% و بعد هیپوگلیسمی در 10/22% و اختلال متابولیسم مادرزادی ۸% بود (15). در مطالعه انجام شده در هلند که 378 نوزاد با سن حاملگی بیش از 35 هفته باتشنج کلینیکی یا سابکلینیکی تایید شده با الکتروانسفالوگرافی بررسی شدند شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 46% و بعد خونریزی داخل جمجمهای ۱2% و سکته مغزی ایسکمیک شریانی پریناتال در 10/6% بود (1). در مطالعه انجام شده در انگلستان که 77 نوزاد ترم (سن حاملگی 37 هفته و بیشتر) با تشنج بررسی شدند که، شایعترین علت تشنج انسفالوپاتی هیپوکسیک ایسکمیک در 65% و بعد سکته نوزادی neonatal stroke در12 درصد بود ( 5). در مطالعه انجام شده در پاکستان شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 53/7% و بعد اختلالات متابولیک در 17/5% و مننژیت در ده درصد بود (12). در مطالعه استانبول، 33 نوزاد نارس و 79 نوزاد ترم بررسی شدند که شایع ترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 28/6% و بعد خونریزی داخل جمجمهای در 17% بود (22). در مطالعه دیگر انجام شده در هلند که 221 نوزاد ترم با تشنج بررسی شدند شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 53/9% و بعد اختلالات متابولیک یا الکترولیتی در 10/9 درصد و خونریزی مغزی در نه درصد بود (23). در تمامی مطالعات فوق ، شایعترین علت تشنج در نوزادان ترم، انسفالوپاتی هیپوکسیک ایسکمیک و آسفیکسی موقع تولد بوده است و دلیل اختلاف در فراوانی و درصد آن بهعلت اختلاف در دقت روشهای تصویربرداری مختلف برای شناسایی هیپوکسی میباشد و لازم است برای بررسی نوزادان با تشنج ناشی از هیپوکسی نوزادی، دقت بیشتری بهعمل آید و سکونسdiffusion-weighted imaging در MRI حتماً درخواست شود (24). در مطالعه حاضر MRI مغز بدون تزریق 63 نوزاد بستری شده با تشنج بررسی شد که سی درصد MRI غیرطبیعی داشتند و شایعترین یافته غیرطبیعی اختلال ساختمانی مغز در 26% و بعد از آن آتروفی مغز در21% بود. در مطالعه طالبیان در کاشان، 26 درصد نوزادان با تشنج تصویربرداری مغز غیرطبیعی داشتند (10). در مطالعه نعمتی و همکاران در بیمارستان مفید تهران که سیتیاسکن یا MRI 88 نوزاد با تشنج بررسی شد که 50% غیرطبیعی بود و شایعترین یافته غیرطبیعی در آنها حوادث عروقی (ایسکمی و stroke) در 79/6 درصد و اختلال ساختمانی مغز در 4/6 درصد بود (15). در مطالعه انجام شده درهلند، اتیولوژی تشنج در93/7 درصد پیدا شدکه MRI در 89/5 درصد از این موارد با علت مشخص، یافته غیرطبیعی نشان دادکه فقط در 11/9 درصد MRI در مقایسه با سونوگرافی اطلاعات بیشتری داد (1). در مطالعه برزیل، تصویر برداری مغز 67 نفر نوزاد با تشنج در 73% غیرطبیعی بود که شایع¬ترین یافته غیرطبیعی ایسکمی (63%) و بعد خونریزی مغزی (28%) بود (25). در مطالعه cohort انگلستان، MRI معمولی توانست علت تشنج را در 95 % از 70نوزاد ترم با تشنج نشان دهد که MRI در 64% آنها غیرطبیعی بود و فراوانی تکامل طبیعی و سرانجام عصبی طبیعی در نوزادانی که ضایعه مغزی عمده در MRI نداشتند، بیشتر بود ( 5). در مطالعه انجام شده در هند، MRI در 79 درصد از نوزادان ترم بستری شده با تشنج (122 نفر از 155 نوزاد) ضایعه مغزی نشان داد که شایعترین یافته غیرطبیعی به ترتیب انسفالوپاتی هیپوکسیک ایسکمیک در 28%، انسفالیت در 23% و اختلالات متابولیک در 10%، خونریزی در 9/7 درصد، عروقی در 8 درصد و دیسپلازی کورتیکال در یک درصد بود (26). .در مطالعه Glass و همکاران، MRI در نه شیرخوار نارس (زیر 34 هفته) با تشنج غیرطبیعی بود و انفارکت هموراژیک پری ونتریکولار شایعترین یافته بود. (27).. در این مطالعه، نوزادان باتشنج موضعی (فوکال) در مقایسه با تشنج عمومی (جنرالیزه) بیشتر MRI غیرطبیعی داشتند لذا بر طبق توصیه صاحب نظران ، در تمامی نوزادان و کودکان باتشنج موضعی در اولین فرصت تصویر برداری مغز باید صورت گیرد (30-28). در مطالعه حاضر نوزادانی که به روش سزارین بهدنیا آمده بودند، بیشتر MRI غیرطبیعی داشتند. علت این مسئله شاید به این دلیل باشد که در این مطالعه درصد قابلتوجهی از نوزادان مورد بررسی (41/3%) بهروش سزارین متولد شده بودند و ضمناً نوازادانی که بهعلت دیسترس جنینی و یا سایر مشکلات مادری و یا جنینی با انجام عمل سزارین اورژانسی به دنیا میآیند، به عنوان نوزاد پرخطر شناخته میشوند و در معرض خطر بیشتری برای تشنج میباشند (3،28). بر طبق چند مطالعات انجام گرفته دیگر، یافتههای MRI در تعیین پیشآگهی و سرانجام عصبی نوزاد کمک کننده خواهد بود (5-1) و در مطالعه حاضر میانگین طول مدت بستری در نوزادانی که MRI غیرطبیعی داشتند، بیشتر بود لذا شاید بتوان بهصورت غیرمستقیم به این نتیجه رسید که نوزادانی که MRI غیرطبیعی داشتند مشکلات جدی و خطیری داشتند که نیاز به بستری شدن طولانیمدت تر پیدا کردند. در این مطالعه با استفاده از آزمایشات اولیه و MRI مغز، علت تشنج در شش درصد از نوزادان مورد بررسی پیدا نشد. اما در مطالعه هند علت تشنج در 21% از نوزادان مورد بررسی پیدا نشد (26). در مطالعات قبلی نیز ذکر شده است که با اقدامات تشخیصی روتین و اولیه میتوان علت تشنج نوزادی را در 95-88% پیدا کرد (5). و در سایر مطالعات نیز انسیدانس تشنج با علت ناشناخته 5/3- 2/4 درصد گزارش شده است (31). MRI با به تصویر کشیدن کامل ساختمان و آناتومی مغز، میتواند در جهت پیدا کردن ضایعه و پاتولوژی موجود درسیستم عصبی مرکزی که منجر به تشنج در نوزادان شده است، میتواند مفید باشد که بهتر است ظرف 5- 3 روز اول بعد از تشنج صورت گیرد و. (28) MRI مغز باید در تمام نوزادان با تشنج انجام شود (26).
نتیجهگیری
بر اساس نتایج این مطالعه MRI مغز در جهت پیدا کردن پاتولوژی داخل جمجمهای ایجاد کننده تشنج نوزادی، در نوزادان متولد شده با سزارین جهت بررسی هیپوکسی موقع تولد و نیز تشنج موضعی، کمک کننده میباشد.
سپاسگزاری
از معاونت محترم پژوهشی دانشگاه علوم پزشکی و خدمات بهداشتی درمانی شهید صدوقی یزد، برای تصویب این پایاننامه و سرکار خانم دکتر فریماه شمسی برای همکاری در تجزیه و تحلیل اطلاعات، تشکر و قدردانی میشود. این مقاله برگرفته از پایاننامه آقای محمدجواد اسدی دانشجوی مقطع دکترای حرفهای عمومی دانشگاه علوم پزشکی و خدمات بهداشتی درمانی شهید صدوقی یزد میباشد.
حامی مالی: ندارد
تعارض در منافع: وجود ندارد
تشنج شایعترین علامت اختلال عملکرد عصبی در دوران نوزادی میباشد و میزان مرگ و میر و عوارض نورولوژیک بعدی در نوزادانی که بهعلت تشنج بستری شدهاند ، قابلتوجه میباشد (1). میزان بروز تشنج در دوره نوزادی از هر دوره دیگری در زندگی بالاتر است و بروز تشنج نوزادی 3/5-0/15 در هر هزار تولد زنده در سال گزارش شده است (2). شایعترین شکل تشنج در نوزادان، تشنجات نامحسوس (subtle)، میباشد که بهصورت انحراف چشم گذرا، نیستاگموس، پلک زدن، حرکات دهان، حرکات غیرطبیعی اندام¬ها (حرکات شبیه پارو زدن، شناکردن، دوچرخهسواری، رکاب زدن و قدم زدن)، تغییر ضربان قلب، حملات افزایش فشار خون و وقفه تنفسی میباشد (3). اولین قدم در برخورد با نوزاد مبتلا به تشنج، تشخیص و درمان علت زمینهای است که می توان با تشخیص و درمان به موقع از بسیاری از معلولیتهای جسمی و ذهنی دراز مدت و تغییرات بازگشتناپذیر در سیستم عصبی در آینده جلوگیری کرد (4). گرفتن تاریخچه و انجام معاینه فیزیکی دقیق از ابزارهای مهم تشخیص علت تشنج میباشد. باید سریعاً نمونه خون جهت اندازهگیری سطح گلوکز، کلسیم، منیزیوم، الکترولیتها و نیتروژن اوره گرفته شود و هیپوگلیسمی و مننژیت باکتریال رد شود. توصیه میشود که تصویربرداری مغز برای تمام نوزادان مبتلا به تشنج که تشنج آنها با اختلالات گلوکز، کلسیم یا الکترولیتهای سرم توجیه نمیشود، انجام شود (3،4). تصویربرداری رزونانس مغناطیسی (MRI) مغز برای شناسایی آسیب زمینهای مغزی که میتواند منجر به تشنج شود و یا اختلالات تکاملی، ضروری هست و به علت نداشتن اشعه ایکس و نشان دادن دقیق آناتومی مغز و پاتولوژیهای موجود در سیستم عصبی مرکزی، روش تصویربرداری ارجح میباشد و از طرف دیگر یافتههای تصویر برداری مغز (Neuroimaging) میتواند در پیشگویی سرانجام نورولوژیک کودک موثر باشد (4،5). سونوگرافی مغز بهعنوان روشی که در کنار بستر مریض قابل انجام میباشد در اکثر مراکز درمانی موجود هست و بهعنوان اولین ارزیابی سریع نوزادان بیمار برای شناسایی ضایعات فضاگیر بزرگ مغز نظیر خونریزی، مالفورماسیون شریانی وریدی و یا هیدروسفالی میتواند مورد استفاده قرار گیرد اما قادر نیست که آسیب هیپوکسیک ایسکمیک موضعی یا گلوبال بهخصوص در روزهای بعد از تشنج را نشان دهد. سیتیاسکن با توجه به در معرض اشعه یونیزان قرار گرفتن نوزاد و وضوح کمتر تصاویر نسبت به MRI توصیه نمیشود (5)Weeke. و همکاران ، توصیه میکنند که در نوزادان با تشنج ،پروتکل استانداردMRI مغز باید شامل T1W با نمای ساژیتال ، T2W با نمای ساژیتال اگزیال و کرونال و نیزdiffusion-weighted imaging از جمله apparent diffusion coefficient (ADC) mapping باشد و بهتر است که درطی هفته اول بعد از تشنج صورت گیرد. (2) بسته به تشخیصهای افتراقی و یا یافتههای MRI بدون تزریق مغز ممکن است علاوه بر پروتکل استاندارد، تصویربرداریهای دیگری نظیر MRI با تزریق، ( magnetic resonance angiography (MRA، Magnetic resonance venography (MRV)،proton magnetic resonance spectroscopy (MRS) و یا susceptibility-weighted imaging (SWI) لازم باشد. (1) بیمارستان شهید صدوقی یزد به عنوان بزرگترین مرکز آموزشی درمانی دانشگاه علوم پزشکی شهید صدوقی قبلاً فاقد دستگاه MRI بود و تا قبل از آن مجبور به استفاده از سیتیاسکن مغز در ارزیابی نوزادان با تشنج بودیم که در مطالعه فلاح و همکاران، فراوانی سیتیاسکن مغز غیرطبیعی در نوزادانی که تشنج فوکال ویا هیپوکسی موقع زایمان داشتند و در نوزادانی که در کمتر از 72 ساعت از تولد تشنج کرده بودند، بیشتر بود. (6) با توجه به راهاندازی دستگاه MRI بیمارستان شهید صدوقی یزد از آذر 1389 و استفاده از آن بهعنوان یک ابزار تشخیصی مفید در ارزیابی مشکلات نورولوژیک نوزادان و شیرخواران و از آنجاییکه مطالعات کمی درباره بررسی یافتههای MRI مغز نوزادان با تشنج در ایران صورت گرفته است و تاکنون مطالعه مشابهی در یزد صورت نگرفته است، این مطالعه بهمنظور بررسی یافتههای MRI نوزادان با تشنج کلینیکی بستری شده در بیمارستان شهید صدوقی و تاثیر آن بر تغییر در مداخلات تشخیصی درمانی نوزاد صورت گرفت.
روش بررسی
در یک مطالعه توصیفی گذشتهنگر، پرونده طبی کلیه نوزادان (سن زیریک ماه) که بر اساس شرح حال، معاینه فیزیکی و قضاوت بالینی متخصص کودکان، فوق تخصص نوزادان و یا فوق تخصص اعصاب کودکان، تشنج کلینیکی داشتهاند و در بخش مراقبتهای ویژه نوزادان و یا بخش کودکان بیمارستان شهید صدوقی یزد بستری شده بودند و برای یافتن علت تشنج در آنها بررسیهای آزمایشگاهی و نیز MRI بدون تزریق مغز انجام شده بود، بررسی شد. حجم نمونه با در نظر گرفتن سطح اطمینان 95% و توان آزمون 80% و خطای تیپ یک (آلفا) برابر 5% وP (نسبت نوزادان با تشنج که MRI غیرطبیعی دارند) برابر50 درصد براساس مطالعات قبلی و مقدار d یا نسبت معمـولاً خطا برابر ده درصد، حدود شصت نوزاد تعیین شد. ابتدا جهت کسب اجازه برای دستیابی به پروندهای بیماران، طی مکاتبات اداری موافقت ریاست بیمارستان گرفته شد و سپس با مراجعه کارورز مجری طرح به بایگانی بیمارستان شهید صدوقی یزد، پرونده کلیه نوزادان (سن کمتر از یک ماه) که با تشخیص تشنج از شهریور 1397 و قبل از آن دربخش مراقبتهای ویژه نوزادان یا بخش کودکان بیمارستان شهید صدوقی یزد بستری شده بودند مورد بررسی قرار گرفت. نمونهگیری به صورت غیر تصادفی آسان تا تکمیل حجم نمونه صورت گرفت. با بررسی پروندهها اطلاعات راجع به متغیرهای تحقیق که شامل جنس، سن، وزن، اندازه دور سر، نحوه زایمان، نوع و تیپ تشنج، سابقه هیپوکسی موقع زایمان، سابقه زردی نوزادی، سابقه خانوادگی صرع، نتیجه نوار مغز (EEG یا الکتروانسفالوگرافی) در صورت انجام، تشخیص نهایی و گزارش نتیجه MRI بود، استخراج و جمعآوری شد و در پرسشنامه وارد گردید. لازم به ذکر است که یافتههای MRI بر اساس گزارش رادیولوژیست که در پرونده طبی نوزاد ثبت شده بود، مورد بررسی قرار گرفت. دستگاه MRI این مرکز Magnetom Avanto 1.5T magnetic resonance scanner و ساخت کارخانه Siemens در سال 2010 میباشد. پروتکل MRI مغز بدون تزریق این مرکز شامل T1 weighted با نمای ساژیتال، T2 weighted با نمای ساژیتال اگزیال و کرونال و نیز سکونس Fluid Attenuation Inversion Recovery (FLAIR) میباشد.
تجزیه و تحلیل آماری
اطلاعات در محیط نرمافزارSPSS:version 16 به کامپیوتر وارد شده، شاخصها و جداول مورد نیاز تهیه و از آزمون آماری Fisher exact test و کایاسکوار برای تعیین رابطه بین متغیرهای کیفی و از آزمون تی تست مستقل برای مقایسه میانگین¬ها در دو گروه استفاده شد.
ملاحظات اخلاقی
پروپوزال این تحقیق توسط دانشگاه علوم پزشکی شهید صدوقی یزد تایید شد .(کد اخلاق IR.SSU.MEDICINE.REC.1396.297).
نتایج
پرونده 63 نوزاد شامل 25 دختر (40%) و 38 پسر (60%) که بهعلت تشنج در بخش مراقبتهای ویژه نوزادان یا بخش کودکان بستری شده بودند و برای آنها MRI انجام شده بود، مورد بررسی قرار گرفت. نحوه زایمان در37 نوزاد (58/7 %) واژینال و در 26 نفر (41/3%) سزارین بود. ده نوزاد (16%) در 24 ساعت اول، 13 نوزاد (20%) در 72 ساعت اول و نه نوزاد (1%) در روز 7-۴ تولد و ۳۱ نوزاد (50%) نیز بعداز هفته اول تشنج کرده بودند. 13نوزاد (20%) نارس یا premature (سن حاملگی زیر 37 هفته) و 50 نفر (80%) رسیده یا term بودند. شش نوزاد (9/5درصد) وزن کمتراز 2500 گرم (low Birth Weight ) داشتند شایعترین نوع تشنج، تونیک بود که در 23نوزاد (36/5 %) دیده شد و بعد از آن بهترتیب subtle در 17نوزاد (27%)، کلونیک در 9نوزاد (14/5%) و میوکلونیک و آتونیک هر کدام در هفت نوزاد (11%) بود. تیپ تشنج در 47 نوزاد (75%) به صورت جنرالیزه، در 13 نوزاد ( 20%) به صورت فوکال و در 3 نفر (5%) مولتی فوکال بود .از آنجایی که گرفتن نوار مغز در بیمارستان شهید صدوقی بهعلت نداشتن کلاه مخصوص نوار مغز سایز نوزاد، مقدور نمیباشد لذا نوار مغز فقط در 39 نوزاد که از مطب فوق تخصصین اعصاب اطفال به این مرکز فرستاده شده بودند، انجام شده بود که نوار مغز در16 نوزاد طبیعی، 9 نفر غیرطبیعی غیراختصاصی و 10 نوزاد غیرطبیعی صرعی گزارش شده بود. از 63 نوزادی که بهعلت تشنج برای آنها MRI بدون تزریق مغز انجام شده بود، 44نفر (70%) MRI طبیعی و 19 نوزاد (30%) MRI غیرطبیعی داشتند. جدول 1 توزیع فراوانی انواع یافتههای غیرطبیعی MRI نوزادان بستری شده با تشنج را نشان میدهد که شایعترین یافته غیرطبیعی، دیسژنزی مغز در پنج نوزاد و بعد از آن آتروفی مغز در چهار نفر بود. بر اساس جواب MRI در چهار نوزاد (6/3%) تغییر در مداخله درمانی صورت گرفت که دو نوزاد هیدروسفالی و دو مورد خونریزی مغزی بود که مشاوره جراحی اعصاب انجام شد. بر اساس جواب MRI در 19نوزاد (30درصد) تغییر در مداخلات تشخیصی صورت گرفت که همگی بیمارانی بودند که بعد از رویت MRI با توجه به طبیعی بودن یا درگیری گانگلیای بازال، با شک به اختلال متابولیسم مادرزادی در جهت پیدا کردن علت تشنج برای آنها آزمایشات متابولیک درخواست شد. جدول 2، توزیع فراوانی اتیولوژی تشنج نوزادی را نشان میدهد که شایعترین علت هیپوکسی موقع تولد در 22 نوزاد (35%) و بعدازآن Sepsis و مننژیت در16 نفر (26%) مشخصات موقع تولد نوزاد در جدول 3 نشان داده شده است که با آزمون کایاسکوار، اختلاف معنیدار بین نتیجه MRI مغز براساس جنس نوزاد، سابقه هیپوکسی موقع زایمان، سابقه ایکتر نوزادی،کم وزن بودن نوزاد موقع تولد، وضعیت نوزاد بر اساس سن حاملگی (نارس و ترم) و قرابت والدین وجود نداشت اما فراوانی MRI غیرطبیعی در نوزادانی که بهروش سزارین بهدنیا آمده بودند، بیشتر بود. توزیع فراوانی نتیجه MRI مغز بر حسب مشخصات تشنج نوزاد، نتیجه نوار مغز و سابقه خانوادگی صرع در جدول 4 نشان داده شده است که با آزمون کای اسکوار، اختلاف معنیداری بین نتیجه MRI مغز براساس سن بروز تشنج، تیپ تشنج، و سابقه خانوادگی صرع وجود ندارد اما فراوانی MRI غیرطبیعی در تشنج فوکال بیشتر از جنرالیزه بود و فراوانی MRIغیرطبیعی در نوزادانی که نوار مغزشان امواج صرعی نشان داد نیز بیشتر بود. جدول 5، مقایسه میانگین سن نوزاد، وزن نوزاد، اندازه دور سر و طول مدت بستری را در دو گروه MRIطبیعی و غیرطبیعی نشان میدهد که آزمون تی تست مستقل نشان داد که میانگین سن نوزاد، وزن نوزاد و اندازه دور سر در دو گروه یکسان میباشد اما میانگین طول مدت بستری در نوزادانی که MRI غیرطبیعی داشتند، بیشتر بود.
جدول 1: توزیع فراوانی انواع یافته های غیر طبیعی MRI بدون تزریق مغز نوزادان بستری شده با تشنج

جدول 2: توزیع فراوانی اتیولوژی تشنج در نوزادان بررسی شده

جدول 3: توزیع فراوانی نتیجه¬ MRI بدون تزریق مغز نوزاد ان با تشنج بر حسب مشخصات موقع تولد نوزاد

جدول 4: توزیع فراوانی نتیجه MRI بدون تزریق مغز نوزادان با تشنج بر حسب مشخصات تشنج نوزاد، نتیجه نوار مغز و سابقه خانوادگی صرع

جدول 5: مقایسه میانگین سن نوزاد ، وزن نوزاد، اندازه دور سر و طول مدت بستری در دو گروه MRI طبیعی و غیرطبیعی

بحث
اهمیت neuroimaging در تشنج نوزادی و استفاده از تکنیکهای جدید MRI برای یافتن اتیولوژی تشنج و پیشگویی کردن پیشآگهی نوزاد تاکید شده است و MRI بهعنوان تصویربرداری ارجح و با حساسیت بیشتر ذکر شده است. (7،8) مطالعه حاضر بهمنظور بررسی یافتههای MRI مغز بدون تزریق نوزادان بستری شده با تشنج صورت گرفت. در این مطالعه حاضر فراوانی بروز تشنج در پسران بیشتر از دختران بود که نتیجه مشابه چند مطالعه دیگر بود (15-9). دراین مطالعه،80% از نوزادانی که بهعلت تشنج بستری شده بودند، term و 20% premature (سن حاملگی زیر 37 هفته) بودند که نتیجه درست مشابه مطالعه در بیمارستان مفید تهران (15) و چند مطالعه دیگراست (9،11،14) اما در مطالعه فرهادی و همکاران فراوانی تشنج در نوزادان رسیده و نارس تقریباً برابر (16) و در مطالعه هند (17) و صادقیان در ایران (۱۱) بروز تشنج در نوزادان premature بیشتر از نوزادان ترم بود. در مطالعه حاضر شایعترین نوع تشنج، تونیک در36/5% و بعد بهترتیب subtle در 27% و کلونیک در 14/5% بود اما در مطالعه کاشان شایعترین نوع تشنج کلونیک (60%) و بعد تونیک بود (10) و در مطالعه سبزهای شایعترین نوع تشنج subtle (38/2 درصد) و بعد تونیک بود (9) و در مطالعه فرهادی شایعترین نوع تشنج کلونیک بود (16) و در مطالعه نعمتی شایعترین نوع کلونیک مولتیفوکال در 45% و بعد به ترتیب تونیک و کلونیک فوکال بود (15). در مطالعه همدان 18-شایعترین نوع تشنج subtle (39/7%) گزارش شده است (18). در مطالعه Holandaدر برزیل شایعترین نوع تشنج در نوزادان رسیده subtle و در نوزادان نارس کلونیک بوده (19) و در مطالعه در پاکستان شایعترین نوع تشنج تونیک کلونیک و بعد کلونیک بوده است (20). در مورد اتیولوژی تشنج نوزادی، در نوزادان ترم شایعترین علت تشنج بهترتیب انسفالوپاتی هیپوکسیک ایسکمیک، ایسکمی موضعی (stroke)، اختلال ساختمانی مغز و اختلالات متابولیک و در نوزادان نارس شایعترین علت تشنج خونریزی داخل بطنی و بعد از آن عفونتها ذکر شده است (21). در این مطالعه که ۱3 نوزاد نارس و ۵0 نفر رسیده یا term بررسی شدند، شایعترین علت تشنج نوزادی، انسفالوپاتی هیپوکسیک ایسکمیک در 35% و بعد بهترتیب Sepsis و مننژیت در 26% و اختلالات متابولیک در 14% بود. در مطالعه مویدی در بندرعباس شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 36/4% و بعد عفونت در19% و اختلالات متابولیک و اختلال متابولیسم مادرزادی7/3% بود. (14) در مطالعه کاشان شایعترین علت تشنج انسفالوپاتی هیپوکسیک ایسکمیک در 36% و بعد هیپوناترمی در 12% و هیپوگلیسمی و خونریزی داخل جمجمهای 11% بود. (10) در مطالعه بیمارستان مفید تهران شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 24% و بعد هیپوگلیسمی در 10/22% و اختلال متابولیسم مادرزادی ۸% بود (15). در مطالعه انجام شده در هلند که 378 نوزاد با سن حاملگی بیش از 35 هفته باتشنج کلینیکی یا سابکلینیکی تایید شده با الکتروانسفالوگرافی بررسی شدند شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 46% و بعد خونریزی داخل جمجمهای ۱2% و سکته مغزی ایسکمیک شریانی پریناتال در 10/6% بود (1). در مطالعه انجام شده در انگلستان که 77 نوزاد ترم (سن حاملگی 37 هفته و بیشتر) با تشنج بررسی شدند که، شایعترین علت تشنج انسفالوپاتی هیپوکسیک ایسکمیک در 65% و بعد سکته نوزادی neonatal stroke در12 درصد بود ( 5). در مطالعه انجام شده در پاکستان شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 53/7% و بعد اختلالات متابولیک در 17/5% و مننژیت در ده درصد بود (12). در مطالعه استانبول، 33 نوزاد نارس و 79 نوزاد ترم بررسی شدند که شایع ترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 28/6% و بعد خونریزی داخل جمجمهای در 17% بود (22). در مطالعه دیگر انجام شده در هلند که 221 نوزاد ترم با تشنج بررسی شدند شایعترین علت تشنج، انسفالوپاتی هیپوکسیک ایسکمیک در 53/9% و بعد اختلالات متابولیک یا الکترولیتی در 10/9 درصد و خونریزی مغزی در نه درصد بود (23). در تمامی مطالعات فوق ، شایعترین علت تشنج در نوزادان ترم، انسفالوپاتی هیپوکسیک ایسکمیک و آسفیکسی موقع تولد بوده است و دلیل اختلاف در فراوانی و درصد آن بهعلت اختلاف در دقت روشهای تصویربرداری مختلف برای شناسایی هیپوکسی میباشد و لازم است برای بررسی نوزادان با تشنج ناشی از هیپوکسی نوزادی، دقت بیشتری بهعمل آید و سکونسdiffusion-weighted imaging در MRI حتماً درخواست شود (24). در مطالعه حاضر MRI مغز بدون تزریق 63 نوزاد بستری شده با تشنج بررسی شد که سی درصد MRI غیرطبیعی داشتند و شایعترین یافته غیرطبیعی اختلال ساختمانی مغز در 26% و بعد از آن آتروفی مغز در21% بود. در مطالعه طالبیان در کاشان، 26 درصد نوزادان با تشنج تصویربرداری مغز غیرطبیعی داشتند (10). در مطالعه نعمتی و همکاران در بیمارستان مفید تهران که سیتیاسکن یا MRI 88 نوزاد با تشنج بررسی شد که 50% غیرطبیعی بود و شایعترین یافته غیرطبیعی در آنها حوادث عروقی (ایسکمی و stroke) در 79/6 درصد و اختلال ساختمانی مغز در 4/6 درصد بود (15). در مطالعه انجام شده درهلند، اتیولوژی تشنج در93/7 درصد پیدا شدکه MRI در 89/5 درصد از این موارد با علت مشخص، یافته غیرطبیعی نشان دادکه فقط در 11/9 درصد MRI در مقایسه با سونوگرافی اطلاعات بیشتری داد (1). در مطالعه برزیل، تصویر برداری مغز 67 نفر نوزاد با تشنج در 73% غیرطبیعی بود که شایع¬ترین یافته غیرطبیعی ایسکمی (63%) و بعد خونریزی مغزی (28%) بود (25). در مطالعه cohort انگلستان، MRI معمولی توانست علت تشنج را در 95 % از 70نوزاد ترم با تشنج نشان دهد که MRI در 64% آنها غیرطبیعی بود و فراوانی تکامل طبیعی و سرانجام عصبی طبیعی در نوزادانی که ضایعه مغزی عمده در MRI نداشتند، بیشتر بود ( 5). در مطالعه انجام شده در هند، MRI در 79 درصد از نوزادان ترم بستری شده با تشنج (122 نفر از 155 نوزاد) ضایعه مغزی نشان داد که شایعترین یافته غیرطبیعی به ترتیب انسفالوپاتی هیپوکسیک ایسکمیک در 28%، انسفالیت در 23% و اختلالات متابولیک در 10%، خونریزی در 9/7 درصد، عروقی در 8 درصد و دیسپلازی کورتیکال در یک درصد بود (26). .در مطالعه Glass و همکاران، MRI در نه شیرخوار نارس (زیر 34 هفته) با تشنج غیرطبیعی بود و انفارکت هموراژیک پری ونتریکولار شایعترین یافته بود. (27).. در این مطالعه، نوزادان باتشنج موضعی (فوکال) در مقایسه با تشنج عمومی (جنرالیزه) بیشتر MRI غیرطبیعی داشتند لذا بر طبق توصیه صاحب نظران ، در تمامی نوزادان و کودکان باتشنج موضعی در اولین فرصت تصویر برداری مغز باید صورت گیرد (30-28). در مطالعه حاضر نوزادانی که به روش سزارین بهدنیا آمده بودند، بیشتر MRI غیرطبیعی داشتند. علت این مسئله شاید به این دلیل باشد که در این مطالعه درصد قابلتوجهی از نوزادان مورد بررسی (41/3%) بهروش سزارین متولد شده بودند و ضمناً نوازادانی که بهعلت دیسترس جنینی و یا سایر مشکلات مادری و یا جنینی با انجام عمل سزارین اورژانسی به دنیا میآیند، به عنوان نوزاد پرخطر شناخته میشوند و در معرض خطر بیشتری برای تشنج میباشند (3،28). بر طبق چند مطالعات انجام گرفته دیگر، یافتههای MRI در تعیین پیشآگهی و سرانجام عصبی نوزاد کمک کننده خواهد بود (5-1) و در مطالعه حاضر میانگین طول مدت بستری در نوزادانی که MRI غیرطبیعی داشتند، بیشتر بود لذا شاید بتوان بهصورت غیرمستقیم به این نتیجه رسید که نوزادانی که MRI غیرطبیعی داشتند مشکلات جدی و خطیری داشتند که نیاز به بستری شدن طولانیمدت تر پیدا کردند. در این مطالعه با استفاده از آزمایشات اولیه و MRI مغز، علت تشنج در شش درصد از نوزادان مورد بررسی پیدا نشد. اما در مطالعه هند علت تشنج در 21% از نوزادان مورد بررسی پیدا نشد (26). در مطالعات قبلی نیز ذکر شده است که با اقدامات تشخیصی روتین و اولیه میتوان علت تشنج نوزادی را در 95-88% پیدا کرد (5). و در سایر مطالعات نیز انسیدانس تشنج با علت ناشناخته 5/3- 2/4 درصد گزارش شده است (31). MRI با به تصویر کشیدن کامل ساختمان و آناتومی مغز، میتواند در جهت پیدا کردن ضایعه و پاتولوژی موجود درسیستم عصبی مرکزی که منجر به تشنج در نوزادان شده است، میتواند مفید باشد که بهتر است ظرف 5- 3 روز اول بعد از تشنج صورت گیرد و. (28) MRI مغز باید در تمام نوزادان با تشنج انجام شود (26).
نتیجهگیری
بر اساس نتایج این مطالعه MRI مغز در جهت پیدا کردن پاتولوژی داخل جمجمهای ایجاد کننده تشنج نوزادی، در نوزادان متولد شده با سزارین جهت بررسی هیپوکسی موقع تولد و نیز تشنج موضعی، کمک کننده میباشد.
سپاسگزاری
از معاونت محترم پژوهشی دانشگاه علوم پزشکی و خدمات بهداشتی درمانی شهید صدوقی یزد، برای تصویب این پایاننامه و سرکار خانم دکتر فریماه شمسی برای همکاری در تجزیه و تحلیل اطلاعات، تشکر و قدردانی میشود. این مقاله برگرفته از پایاننامه آقای محمدجواد اسدی دانشجوی مقطع دکترای حرفهای عمومی دانشگاه علوم پزشکی و خدمات بهداشتی درمانی شهید صدوقی یزد میباشد.
حامی مالی: ندارد
تعارض در منافع: وجود ندارد
References:
1-Weeke LC, Groenendaal F, Toet MC, Benders MJ, Nievelstein RA, Van Rooij LG, et al. The Aetiology of Neonatal Seizures and the Diagnostic Contribution of Neonatal Cerebral Magnetic Resonance Imaging. Dev Med Child Neurol 2015; 57(3): 248-56.
2-Weeke LC, Van Rooij LG, Toet MC, Groenendaal F, De Vries LS. Neuroimaging in Neonatal Seizures. Epileptic Disord 2015; 17(1): 1-11.
3-Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RS, Wilson KM, Behrman RE. Nelson Textbook of Pediatrics. 20th edition. Philadelphia: Elsevier; 2016: 2849-54.
4-Glass HC. Neonatal Seizures: Advances in Mechanisms and Management. Clin Perinatol 2014; 41(1): 177-90.
5-Osmond E, Billetop A, Jary S, Likeman M, Thoresen M, Luyt K. Neonatal Seizures: Magnetic Resonance Imaging Adds Value in the Diagnosis and Prediction of Neurodisability. Acta Paediatr 2014; 103(8): 820-6.
6-Fallah R, Yarhosseini Z, Nafisi Moghadam R, Ahrar Yazdi M. Evaluation of Brain CT Scan Findings of Neonates with Clinical Seizure Admitted to Yazd Shahid Sadoughi Hospital and its Correlation with Clinical Findings. SSU_Journals 2018; 26(4): 294-305.
7-Buerki SE, Connolly MB. The Importance of Cerebral Magnetic Resonance Imaging in Evaluation of Neonatal Seizures. Dev Med Child Neurol 2015; 57(3): 210-1.
8-Girard N, Raybaud C. Neonates with Seizures: What to Consider, How to Image. Magn Reson Imaging Clin N Am 2011; 19(4): 685-708.
9-Sabzehei MK, Basiri B, Bazmamoun H. The Etiology, Clinical Type, and Short Outcome of Seizures in Newborns Hospitalized in Besat Hospital/Hamadan/ Iran. Iran J Child Neurol 2014; 8(2): 24-8.
10-Talebian A, Jahangiri M, Rabiee M, Masoudi Alavi N, Akbari H, Sadat Z. The Etiology and Clinical Evaluations of Neonatal Seizures in Kashan, Iran. Iran J Child Neurol 2015; 9(2): 29-35.
11-Sadeghian A, Damghanian M, Shariati M. Neonatal Seizures in a Rural Iranian District Hospital: Etiologies, Incidence and Predicting Factors. Acta Med Iran 2012; 50(11): 760-4.
12-Malik AR, Quddusi AI, Naila. Neonatal Seizures, Experience at Children Hospital and Institute of Child Health Multan. Pak J Med Sci 2013; 29(5): 1128-31.
13-Alcover-Bloch E, Campistol J, Iriondo-Sanz M. Neonatal Seizures, Our Experience. Rev Neurol 2004; 38: 808-12.
14- Moayedi AR, Zakeri S, Moayedi F. Neonatal Seizure: Etiology and Type. Iran J Child Neurology 2008; 2(2): 23-6.
15-Nemati H, Karimzadeh P, Fallahi M .Causes and Factors Associated with Neonatal Seizure and its Short-Term Outcome: A Retrospective Prognostic Cohort Study. Iran J Child Neurol 2018; 12(3): 59-68.
16-Farhadi R, Alaee A, Alipour Z, Abbaskhanian A, Nakhshab M, Derakhshanfar H. Prevalence of Stroke in Neonates who Admitted with Seizures in Neonatal Intensive Care Unit. Iran J Child Neurol 2015; 9(4): 41-7.
17-Ghanshyambhai P, Sharma D, Patel A, Shastri S. To Study the Incidence, Etiology and EEG Profile of Neonatal Seizures: A Prospective Observational Study from India. J Matern Fetal Neonatal Med 2015; 29(4): 1-5.
18-Eghbalian F, Rasuli B, Monsef F. Frequency, Causes, And Findings of Brain CT Scans of Neonatal Seizure at Besat Hospital, Hamadan, Iran. Iran J Child Neurol 2015; 9(1): 56-63.
19-Holanda MR, Melo AN. Comparative Clinical Study of Preterm and Full-Term Newborn Neonatal Seizures. Arq Neuro-psiquiatr 2006; 64(1): 45-50.
20-Najeeb S, Qureshi AM, Anis-Ur-Rehman, Ahmad F, Shah S, Khan AY, et al. Aetiology and Types of Neonatal Seizures Presenting at Ayub Teaching Hospital Abbottabad. J Ayub Med Coll Abbottabad 2012; 24(1): 33-7.
21-Vasudevan C, Levene M. Epidemiology and Aetiology of Neonatal Seizures. Semin Fetal Neonatal Med 2013; 18(4): 185-91.
22-Yıldız EP, Tatlı B, Ekici B, Eraslan E, Aydınlı N, Calışkan M, Ozmen M. Evaluation of Etiologic and Prognostic Factors in Neonatal Convulsions. Pediatr Neurol 2012; 47(3): 186-92.
23-Loman AM, Ter Horst HJ, Lambrechtsen FA, Lunsing RJ. Neonatal Seizures: Aetiology By Means of a Standardized Work-Up. Eur J Paediatr Neurol 2014; 18(3): 360-7
24-Trivedi SB, Vesoulis ZA, Rao R, Liao SM, Shimony JS, Mckinstry RC, Mathur AM. A Validated Clinical MRI Injury Scoring System in Neonatal Hypoxic-Ischemic Encephalopathy. Pediatr Radiol 2017; 47(11): 1491-99.
25-Nunes ML, Martins MP, Barea BM, Wainberg RC, Costa JC. Neurological Outcome of Newborns with Neonatal Seizures: A Cohort Study in a Tertiary University Hospital. Arq Neuropsiquiatr 2008; 66 (2A): 168-74.
26-Shaik SJM, Ratnavelu E, Balakrishnan U, Amboiram P, Ninan B, Chandrasekharan A, et al. Spectrum of Magnetic Resonance Imaging Abnormalities in Neonatal Seizures in a Tertiary Care Hospital in India. Int J Contemp Pediatr 2016; 3(4): 1150-5
27-Glass HC, Bonifacio SL, Sullivan J, Rogers E, Ferriero DM, Goldstein R, Barkovich AJ. Magnetic Resonance Imaging and Ultrasound Injury in Preterm Infants with Seizures. J Child Neurol 2009; 24(9): 1105-11.
28-Volpe JJ. Neurology of the Newborn. 5th edition. Philadelphia: WB Saunders; 2001: 178-214.
29- Sharieff GQ, Hendry PL. Afebrile Pediatric Seizures. Emerg Med Clin North Am 2011; 29(1): 95-108. doi: 10.1016/j.emc.2010.08.009
30-Scher MS. Seizure in the Newborn Infant: Diagnosis, Treatment, and Outcome. Clin Perinatal 1997; 24(4): 735-72.
31-Kumar A, Gupta A, Talukdar B. Clinico-Etiological and EEG Profile of Neonatal Seizures. Indian J Pediatr 2007; 74: 33-7.
1-Weeke LC, Groenendaal F, Toet MC, Benders MJ, Nievelstein RA, Van Rooij LG, et al. The Aetiology of Neonatal Seizures and the Diagnostic Contribution of Neonatal Cerebral Magnetic Resonance Imaging. Dev Med Child Neurol 2015; 57(3): 248-56.
2-Weeke LC, Van Rooij LG, Toet MC, Groenendaal F, De Vries LS. Neuroimaging in Neonatal Seizures. Epileptic Disord 2015; 17(1): 1-11.
3-Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RS, Wilson KM, Behrman RE. Nelson Textbook of Pediatrics. 20th edition. Philadelphia: Elsevier; 2016: 2849-54.
4-Glass HC. Neonatal Seizures: Advances in Mechanisms and Management. Clin Perinatol 2014; 41(1): 177-90.
5-Osmond E, Billetop A, Jary S, Likeman M, Thoresen M, Luyt K. Neonatal Seizures: Magnetic Resonance Imaging Adds Value in the Diagnosis and Prediction of Neurodisability. Acta Paediatr 2014; 103(8): 820-6.
6-Fallah R, Yarhosseini Z, Nafisi Moghadam R, Ahrar Yazdi M. Evaluation of Brain CT Scan Findings of Neonates with Clinical Seizure Admitted to Yazd Shahid Sadoughi Hospital and its Correlation with Clinical Findings. SSU_Journals 2018; 26(4): 294-305.
7-Buerki SE, Connolly MB. The Importance of Cerebral Magnetic Resonance Imaging in Evaluation of Neonatal Seizures. Dev Med Child Neurol 2015; 57(3): 210-1.
8-Girard N, Raybaud C. Neonates with Seizures: What to Consider, How to Image. Magn Reson Imaging Clin N Am 2011; 19(4): 685-708.
9-Sabzehei MK, Basiri B, Bazmamoun H. The Etiology, Clinical Type, and Short Outcome of Seizures in Newborns Hospitalized in Besat Hospital/Hamadan/ Iran. Iran J Child Neurol 2014; 8(2): 24-8.
10-Talebian A, Jahangiri M, Rabiee M, Masoudi Alavi N, Akbari H, Sadat Z. The Etiology and Clinical Evaluations of Neonatal Seizures in Kashan, Iran. Iran J Child Neurol 2015; 9(2): 29-35.
11-Sadeghian A, Damghanian M, Shariati M. Neonatal Seizures in a Rural Iranian District Hospital: Etiologies, Incidence and Predicting Factors. Acta Med Iran 2012; 50(11): 760-4.
12-Malik AR, Quddusi AI, Naila. Neonatal Seizures, Experience at Children Hospital and Institute of Child Health Multan. Pak J Med Sci 2013; 29(5): 1128-31.
13-Alcover-Bloch E, Campistol J, Iriondo-Sanz M. Neonatal Seizures, Our Experience. Rev Neurol 2004; 38: 808-12.
14- Moayedi AR, Zakeri S, Moayedi F. Neonatal Seizure: Etiology and Type. Iran J Child Neurology 2008; 2(2): 23-6.
15-Nemati H, Karimzadeh P, Fallahi M .Causes and Factors Associated with Neonatal Seizure and its Short-Term Outcome: A Retrospective Prognostic Cohort Study. Iran J Child Neurol 2018; 12(3): 59-68.
16-Farhadi R, Alaee A, Alipour Z, Abbaskhanian A, Nakhshab M, Derakhshanfar H. Prevalence of Stroke in Neonates who Admitted with Seizures in Neonatal Intensive Care Unit. Iran J Child Neurol 2015; 9(4): 41-7.
17-Ghanshyambhai P, Sharma D, Patel A, Shastri S. To Study the Incidence, Etiology and EEG Profile of Neonatal Seizures: A Prospective Observational Study from India. J Matern Fetal Neonatal Med 2015; 29(4): 1-5.
18-Eghbalian F, Rasuli B, Monsef F. Frequency, Causes, And Findings of Brain CT Scans of Neonatal Seizure at Besat Hospital, Hamadan, Iran. Iran J Child Neurol 2015; 9(1): 56-63.
19-Holanda MR, Melo AN. Comparative Clinical Study of Preterm and Full-Term Newborn Neonatal Seizures. Arq Neuro-psiquiatr 2006; 64(1): 45-50.
20-Najeeb S, Qureshi AM, Anis-Ur-Rehman, Ahmad F, Shah S, Khan AY, et al. Aetiology and Types of Neonatal Seizures Presenting at Ayub Teaching Hospital Abbottabad. J Ayub Med Coll Abbottabad 2012; 24(1): 33-7.
21-Vasudevan C, Levene M. Epidemiology and Aetiology of Neonatal Seizures. Semin Fetal Neonatal Med 2013; 18(4): 185-91.
22-Yıldız EP, Tatlı B, Ekici B, Eraslan E, Aydınlı N, Calışkan M, Ozmen M. Evaluation of Etiologic and Prognostic Factors in Neonatal Convulsions. Pediatr Neurol 2012; 47(3): 186-92.
23-Loman AM, Ter Horst HJ, Lambrechtsen FA, Lunsing RJ. Neonatal Seizures: Aetiology By Means of a Standardized Work-Up. Eur J Paediatr Neurol 2014; 18(3): 360-7
24-Trivedi SB, Vesoulis ZA, Rao R, Liao SM, Shimony JS, Mckinstry RC, Mathur AM. A Validated Clinical MRI Injury Scoring System in Neonatal Hypoxic-Ischemic Encephalopathy. Pediatr Radiol 2017; 47(11): 1491-99.
25-Nunes ML, Martins MP, Barea BM, Wainberg RC, Costa JC. Neurological Outcome of Newborns with Neonatal Seizures: A Cohort Study in a Tertiary University Hospital. Arq Neuropsiquiatr 2008; 66 (2A): 168-74.
26-Shaik SJM, Ratnavelu E, Balakrishnan U, Amboiram P, Ninan B, Chandrasekharan A, et al. Spectrum of Magnetic Resonance Imaging Abnormalities in Neonatal Seizures in a Tertiary Care Hospital in India. Int J Contemp Pediatr 2016; 3(4): 1150-5
27-Glass HC, Bonifacio SL, Sullivan J, Rogers E, Ferriero DM, Goldstein R, Barkovich AJ. Magnetic Resonance Imaging and Ultrasound Injury in Preterm Infants with Seizures. J Child Neurol 2009; 24(9): 1105-11.
28-Volpe JJ. Neurology of the Newborn. 5th edition. Philadelphia: WB Saunders; 2001: 178-214.
29- Sharieff GQ, Hendry PL. Afebrile Pediatric Seizures. Emerg Med Clin North Am 2011; 29(1): 95-108. doi: 10.1016/j.emc.2010.08.009
30-Scher MS. Seizure in the Newborn Infant: Diagnosis, Treatment, and Outcome. Clin Perinatal 1997; 24(4): 735-72.
31-Kumar A, Gupta A, Talukdar B. Clinico-Etiological and EEG Profile of Neonatal Seizures. Indian J Pediatr 2007; 74: 33-7.
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







